Khám lâm sàng là bước đầu tiên rất quan trọng trong quá trình đi tới chẩn đoán chính xác và đề ra biện pháp xử trí đúng đắn. Hiện nay có nhiều phương pháp thăm dò giúp đánh giá các bệnh lý đường tiêu hóa và gan mật tụy đầy đủ và chính xác hơn.
CÁC PHƯƠNG PHÁP THĂM DÒ HÌNH THÁI
Bên cạnh những phương pháp thăm dò hình thái truyền thống như chụp bụng không chuẩn bị, siêu âm, ngày càng có nhiều các phương pháp hiện đại hơn như chụp cắt lớp vi tính, chụp cộng hưởng từ cho phép đánh giá tổn thương chính xác hơn và là phương tiện hỗ trợ cho các thủ thuật can thiệp.
X-QUANG
Chụp X-quang ổ bụng là một phương pháp thăm dò bộ máy tiêu hoá quan trọng bao gồm chụp bụng không chuẩn bị (không dùng thuốc cản quang) và chụp X-quang bụng có thuốc cản quang.
Chụp X-quang ổ bụng không chuẩn bị
Phương pháp này đơn giản, nhanh chóng, áp dụng được rộng rãi với giá thành thấp và giúp tiếp cận những trường hợp có triệu chứng cấp tính.
Chỉ định: phim chụp bụng không chuẩn bị được chỉ định để thăm dò trong các trường hợp nghi ngờ tắc ruột, có khí trong ổ bụng và tìm sỏi cản quang.
Tư thế: để đánh giá ổ bụng có các tư thế chụp thẳng đứng trước sau, chup tư thế nằm trước sau và chụp ngực tư thế thẳng. Nếu bệnh nhân không thể đứng, có thể chụp nằm nghiêng trái.
Đọc kết quả: để đọc được phim chụp bụng không chuẩn bị cần có kiến thức cả về giải phẫu và bệnh lý. Tỉ trọng của tổ chức mềm trong các tạng ổ bụng sẽ tương tự như tỉ trọng của dịch. Do vậy thường trên phim chụp bụng không chuẩn bị sẽ không quan sát thấy trừ trường hợp bao xung quanh là mỡ hoặc khí. Năm cấu trúc có tỉ trọng khác nhau trên phim chụp bụng không chuẩn bị bao gồm khí, mỡ, tạng đặc, nốt calci hóa và kim loại.
Trước khi đọc phim, cần đối chiếu họ tên bệnh nhân và ngày chụp. Bên trái và bên phải được phân biệt dựa vào hình ảnh dạ dày có khí bên trong nằm phía bên trái và tổ chức mềm của gan nằm ở hạ sườn phải. Khi đọc phim cần kiểm tra:
- Ranh giới: cơ hoành, cơ thắt lưng.
- Xương: xương sườn, đốt sống, xương chậu.
- Khí trong đường tiêu hóa: khí trong dạ dày, ruột non, đại tràng.
- Các tạng đặc: kích thước gan, lách, thận.
- Kích thước bàng quang.
- Mạch máu: hình ảnh vôi hóa thành động mạch chủ.
- Các bất thường.
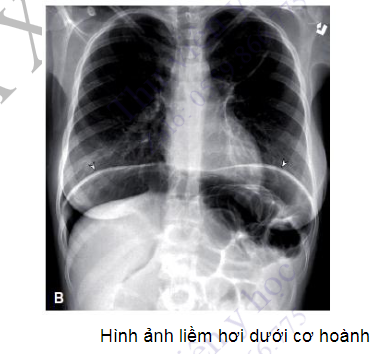
Tìm liềm hơi: chứng tỏ có khí trong ổ bụng (do thủng tạng rỗng, hoặc nhân tạo).
Tìm mức nước mức hơi trong ruột: chứng tỏ có tắc ruột.
Quai ruột giãn: khi có liệt ruột hoặc tắc ruột, có thể phân biệt được quai ruột giãn của ruột non hay đại tràng. Quai đại tràng giãn thường ở ngoại vi, số lượng ít, đường kính trên 5cm và có phân. Ngược lại, quai ruột non giãn thường nằm ở trung tâm, số lượng nhiều, đường kính từ 3 - 5 cm và không có phân.
Tìm sỏi mật, sỏi tụy, sỏi thận. Sỏi tụy có thể quan sát thấy ở những bệnh nhân viêm tụy mạn. Các nốt vôi hóa ở sụn sườn hay gặp ở người lớn tuổi. Nốt vôi hóa thành động mạch củ có thể quan sát thấy trên phim chụp bụng nghiêng.
Chụp X-quang bụng có thuốc cản quang
Bằng cách uống thuốc cản quang ta có thể chụp ống tiêu hoá suốt từ thực quản đến hậu môn và bằng cách thụt thuốc cản quang từ hậu môn lên có thể chụp khung đại tràng. Các chất cản quang như barit giúp đánh giá các tổn thương ở niêm mạc đường tiêu hóa (loét, u), tổn thương hẹp, thoát vị, túi thừa hoặc rối loạn về nhu động. Có thể sử dụng chụp duy nhất một chất cản quang hoặc “chụp kép” nghĩa là kết hợp với bơm hơi hoặc uống các chất tạo hơi. Chụp đơn thuần một chất cản quang giúp phát hiện các tổn thương gây tắc hoặc rối loạn nhu động trong khi phương pháp “chụp kép” giúp đánh giá được những tổn thương tinh tế hơn như các vết loét nhỏ hoặc polyp.
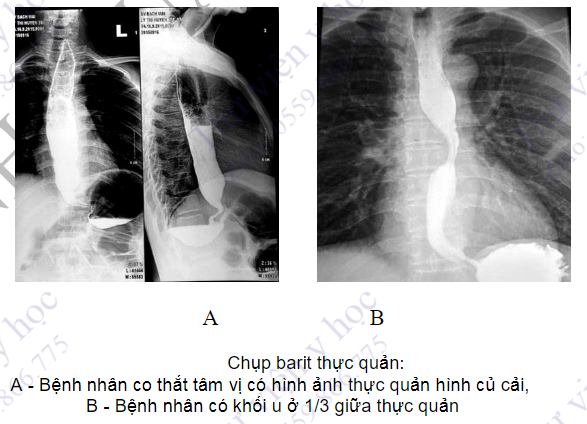
Chụp barit thực quản giúp đánh giá các tổn thương ở thực quản bao gồm hẹp, vòng thực quản, màng thực quản và các rối loạn về nhu động do vậy được chỉ định để thăm dò trong các trường hợp nuốt khó không phải do nguyên nhân hầu họng, nuốt đau.
Chụp barit đường tiêu hóa trên đánh giá được cả thực quản, dạ dày và tá tràng giúp phát hiện những bất thường ở dạ dày bao gồm loét, dày niêm mạc hoặc khi nghi ngờ có hẹp môn vị. Nếu chất cản quang xuống tới hỗng tràng và hồi tràng, đấy là kĩ thuật chụp ruột non. Trong quá trình di chuyển của thuốc cản quang, các nhà chẩn đoán hình ảnh có thể chụp rất nhiều phim và sẽ quan sát kĩ hơn ở những đoạn nghi ngờ bất thường.
Kĩ thuật chụp một thuốc cản quang hoặc “chụp kép” có thể giúp phát hiện các tổn thương ở đại tràng bao gồm hẹp, túi thừa, polyp và loét. Thụt barit có thể tiến hành cùng với soi đại tràng sigma để sàng lọc ung thư đại tràng hoặc giúp quan sát đoạn trên của đại tràng khi nội soi đại tràng toàn bộ không thể tiến hành được. Hiện nay chỉ định của chụp và thụt barit để thăm dò các tổn thương đường tiêu hóa và đại tràng không còn thông dụng như trước do nội soi không chỉ giúp phát hiện tổn thương ở niêm mạc mà còn giúp lấy bệnh phẩm sinh thiết và can thiệp thủ thuật khi phát hiện tổn thương.
NỘI SOI
Nội soi ra đời được coi là một cuộc cách mạng trong y học. Đầu thế kỉ XVII, Phillipp Bozzini đã cho ra đời ồng soi cứng, dài, có optic. Năm 1805 ống soi trực tràng, họng, thực quản trên có nguồn sáng đã ra đời và đến năm 1853, Désormeaux đã phát triển ống nội soi đầu tiên ứng dụng trong lâm sàng và gọi đó là “endoscope”. Đây là kỹ thuật rất quan trọng trong chuyên ngành tiêu hóa, được áp dụng rộng rãi, đặc biệt trong những năm gần đây với sự ra đời của ống soi mềm và một loạt sự phát triển của các kĩ thuật nhằm nâng cao chất lượng hình ảnh nội soi.
Mục đích
Nội soi nhằm hai mục đích chính:
- Giúp cho chẩn đoán: phát hiện những tổn thương hoặc những triệu chứng mà trên lâm sàng không thấy được. Ví dụ: nội soi dạ dày phát hiện các tổn thương polyp, ung thư, soi ổ bụng phát hiện nhân ung thư gan hoặc xơ gan. Trong khi soi người ta có thể tiến hành những kỹ thuật chẩn đoán chọc hút tế bào, sinh thiết từ đó giúp cho khả năng chẩn đoán chính xác hơn.
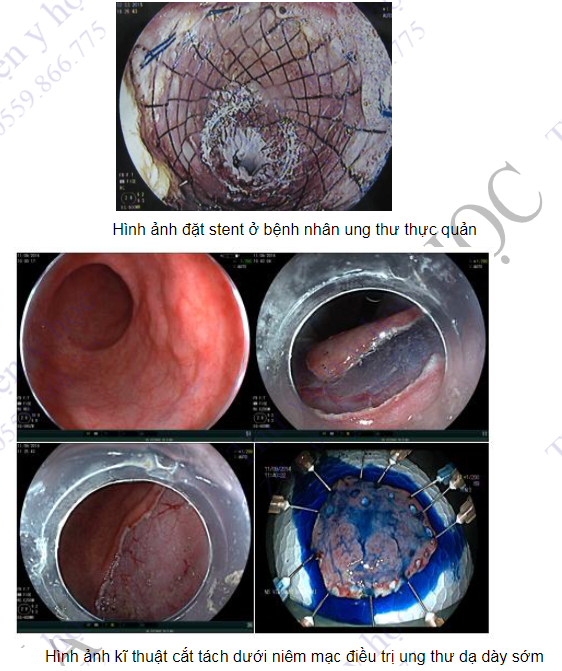
- Giúp cho điều trị: Nội soi ngày nay không chỉ còn là phương pháp chẩn đoán đơn thuần mà còn là một kỹ thuật điều trị. Trong quá trình nội soi có thể thực hiện các kĩ thuật như cắt polyp dạ dày, đại tràng, cầm máu trong xuất huyết tiêu hóa, lấy sỏi mật, đặt stent...
Các phương pháp nội soi
Soi ổ bụng
Là phương pháp thăm dò hình thái các tạng trong bụng.
Kỹ thuật: phải thuật hiện vô khuẩn như một phẫu thuật. Đầu tiên chọc một kim để bơm hơi vào ổ bụng tạo thành một khoảng trống, sau đó dùng troca chọc vào trong ổ bụng qua đó đưa đèn soi vào khoang bụng để quan sát các tạng trong đó.
Chỉ định:
- Bệnh lý gan: viêm gan cấp tính, mạn tính, apxe gan, xơ gan, ung thư gan, khối u gan
- Bệnh lý của túi mật, ứ mật có thể nhìn thấy gián tiếp hình ảnh ứ mật ở mặt gan.
- Bệnh lý của lách (loại trừ lách to do bệnh lý của máu): u lách, apxe lách - quan sát hình ảnh tăng áp lực tĩnh mạch cửa qua các mạch máu giãn.
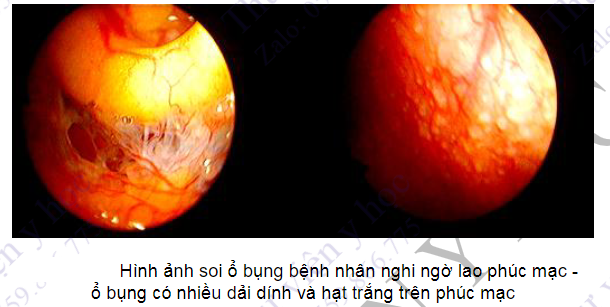
- Bệnh lý của phúc mạc: nghi lao phúc mạc, ung thư phúc mạc, hoặc những trường hợp có cổ chướng chưa rõ nguyên nhân.
- Bệnh lý của mạc nối lớn, nghi ngờ ung thư mạc nối, khối u ở mạc nối lớn, mạc nối nhỏ.
- Bệnh lý của tử cung, buồng trứng: u nang buồng trứng, ung thư buồng trứng, chửa ngoài tử cung, u tử cung v.v...
- Chỉ định trong một số trường hợp các khối u ở ổ bụng chưa rõ nguồn gốc.
- Bệnh lý của dạ dày, ruột non, đại tràng, soi ổ bụng chỉ phát hiện được hình thái mặt ngoài của thành các tạng rỗng. Vì vậy chỉ nên coi soi ổ bụng là phương pháp cuối cùng được áp dụng sau khi làm các xét nghiệm với các phương pháp khác không có kết quả.
Kỹ thuật chẩn đoán phối hợp: chọc hút tế bào gan, sinh thiết gan, sinh thiết màng bụng, chọc hút tế bào khối u, chụp tĩnh mạch cửa...
Kỹ thuật điều trị: chọc hút áp xe gan, hoặc áp xe trong ổ bụng, cắt dây dính, cắt dây thần kinh phế vị, 1 ấy sỏi túi mật và cắt túi mật.
Tai biến: các tai biến có thể chia ra theo các nguyên nhân bao gồm do gây tê, do bơm hơi vào phúc mạc (tràn khí, thủng tạng rỗng...), tai biến trong khi soi (chảy máu, thủng tạng rỗng..) và tai biến do sinh thiết và các chọc dò phối hợp khác.
Nội soi ống mềm
Để soi ống tiêu hoá từ thực quản đến hậu môn. Đèn soi cấu tạo bằng các sợi thuỷ tinh rất nhỏ, có đường kính chỉ vào khoảng 20/pm. Do đó đèn soi có thể uốn cong mà vẫn nhìn thấy được. Trước đây người ta chỉ có thể soi được thực quản và trực tràng, vì lúc đó chỉ có đèn soi ống cứng, sau đó người ta cải tiến đèn soi nửa cứng nửa mềm, nên có thể soi được dạ dày, nhưng vẫn còn nhiều hạn chế, người bệnh bị đau đớn nhiều, hay có tai biến. Từ khi ống soi mềm ra đời, những nhược điểm trên đã được khắc phục, nội soi bước vào thời kỳ phát triển mới, được áp dụng rất rộng rãi.
Nội soi ống mềm gồm có nội soi thực quản - dạ dày - tá tràng, nội soi ruột non, nội soi đại tràng, nội soi trực tràng (có thể dùng ống cứng hoặc mềm). Ngoài ra hiện nay còn có các kĩ thuật nội soi khác đem lại cảm giác thoải mái hơn cho người bệnh và đóng vai trò trong việc sàng lọc bệnh lý như nội soi đường mũi, nội soi viên nang.
- Nội soi thực quản - dạ dày - tá tràng
- Là kĩ thuật đưa ống soi dạ dày qua đường miệng vào thực quản rồi xuống dạ dày và tá tràng nhằm mục đích chẩn đoán và điều trị những bệnh lý của thực quản, dạ dày và tá tràng.
| Chỉ định | Chống chỉ định |
|---|---|
| Đau thượng vị, nôn không rõ nguyên nhân, hội chứng trào ngược dạ dày thực quản | Chống chỉ định tuyệt đối |
| Thiếu máu, gầy sút cân | Các bệnh lý ở thực quản có nguy cơ làm thửng thực quản |
| Chứng đau ngực không do tim | Phình động mạch chủ ngực |
| Nuốt nghẹn | Suy tim, nhồi máu cơ tim, cơn tăng huyết áp |
| Hội chứng kém hấp thu | Suy hô hấp, khó thở do bất cứ nguyên nhân gì, ho nhiều |
| Tiền sử dùng thuốc chống viêm, giảm đau | Chống chỉ định tương đối |
| Cắt 2/3 dạ dày sau 10 năm | Gù vẹo cột sống nhiều |
| Soi kiểm tra người bệnh trước mỗ nặng | Người bệnh già yếu |
| Xơ gan, tăng áp lực tĩnh mạch cửa tiên phát | Người bệnh tâm thần không phối hợp được |
| Bệnh Polyp gia đình | Tụt huyết áp |
| Bệnh Crohn |
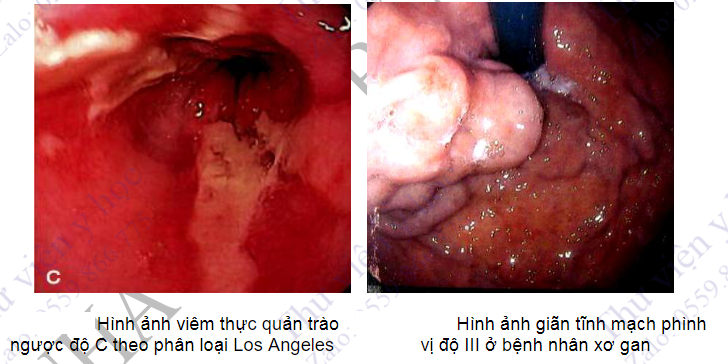
- Các kĩ thuật can thiệp phối hợp khi nội soi dạ dày tá tràng bao gồm: thắt tĩnh mạch thực quản, nong các trường hợp hẹp thực quản, co thắt tâm vị, tiêm xơ tĩnh mạch phình vị, cắt polyp, cắt hoặc đốt các tổn thương ác tính như loạn sản độ cao, ung thư giai đoạn sớm tại thực quản, dạ dày, thực hiện các can thiệp cầm máu trong xuất huyết tiêu hóa cao, đặt stent các chỗ tắc ở thực quản, môn vị hoặc tá tràng...
- Nội soi đại tràng sigma và nội soi đại tràng toàn bộ
- Nội soi đại tràng Sigma cho phép quan sát trực tràng, đại tràng Sigma, đại tràng xuống đến góc lách. Do thời gian soi ngắn (thường dưới 10 phút) và không gây đau nên bệnh nhân không cần nội soi tiền mê và đây là kĩ thuật phổ biến trong sàng lọc ung thư đại trực tràng. Chỉ định của nội soi đại tràng Sigma là khi bệnh nhân tiêu chảy cấp hoặc mạn tính, có máu ở trực tràng và để đánh giá đáp ứng điều trị ở những bệnh nhân viêm đại tràng.
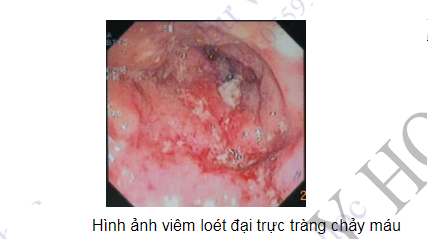
- Nội soi đại tràng toàn bộ giúp quan sát tất cả các đoạn của đại tràng và một đoạn ngắn của cuối hồi tràng. Việc làm sạch ruột trước khi soi rất quan trọng. Do nội soi đại tràng thường gây cảm giác khó chịu cho bệnh nhân nên hiện các cơ sở y tế đã áp dụng nội soi tiền mê. Chỉ định của nội soi đại tràng toàn bộ bao gồm những chỉ định của nội soi đại tràng Sigma và thêm những trường hợp bệnh nhân thiếu máu thiếu sắt, có hồng cầu trong phân, sàng lọc các tổn thương ác tính và khi cần đánh giá các bệnh lý viêm ruột. Các can thiệp thủ thuật có thể tiến hành trong khi soi bao gồm cắt polyp, cầm máu trong xuất huyết tiêu hóa thấp, hút bớt hơi trong các trường hợp giãn đại tràng do giả tắc ruột...
- Nội soi ruột non
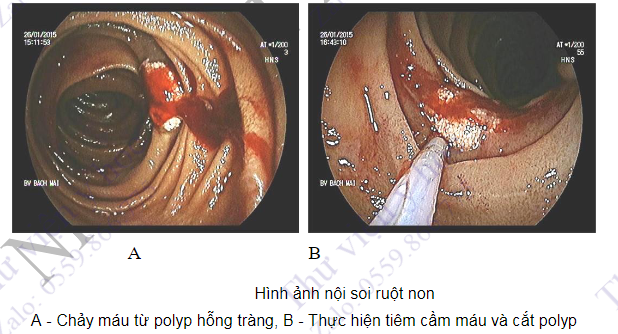
Kĩ thuật nội soi ruột non bằng bóng đơn và bóng kép được sử dụng với mục đích thăm dò các tổn thương ở ruột non. Chỉ định của kĩ thuật là những bệnh nhân có chảy máu nghi ngờ từ ruột non (nội soi dạ dày và đại tràng bình thường), chẩn đoán và điều trị ccs tổn thương làm hẹp ruột non, chẩn đoán u hoặc loét ruột non, lấy dị vật ở ruột non, bệnh nhân đau bụng hoặc ỉa chảy kéo dài chưa rõ nguyên nhân.
- Nội soi viên nang
Nội soi viên nang là kĩ thuật nội soi ruột non bằng cách uống viên nang nội soi có kích thước như viên thuốc, trong có chứa một máy quay nhỏ có thể ghi hình lại với tốc độ 2-3 hình/giây. Các hình ảnh sẽ được truyền tới hệ thống lưu giữ ảnh để bác sĩ nội soi đánh giá và sau đó viên nang sẽ theo phân của bệnh nhân ra ngoài. Kĩ thuật này giúp chẩn đoán nguyên nhân, vị trí của chảy máu đường tiêu hóa và phát hiện các khối u đường tiêu hóa, đặc biệt ở ruột non.
- Nội soi mật tụy ngược dòng
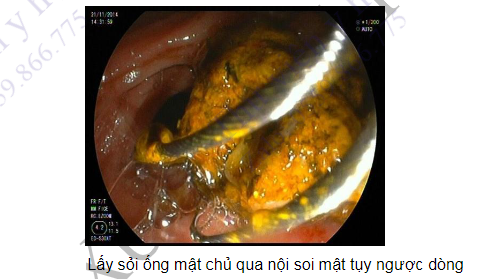
Đây là kĩ thuật phối hợp giữa nội soi và máy chụp X-quang dưới màn tăng sáng để thăm dò hệ thống đường mật và ống tụy. Ống nội soi cửa sổ bên được sử dụng để quan sát được trực tiếp vào bóng Vater sau đó một ống thông được đặt vào đường mật. Thuốc cản quang được tiêm vào ống thông giúp quan sát được hình ảnh cả hệ thống đường mật. Kĩ thuật này được chỉ định để thăm dò trong những trường hợp vàng da tắc mật, nghi ngờ sỏi đường mật, viêm tụy mạn hoặc viêm tụy cấp tái phát nhiều lần hoặc khi nghi ngờ có viêm xơ đường mật tiên phát. Có thể thực hiện kĩ thuật chải đường mật hoặc sinh thiết khi nghi ngờ có tổn thương ác tính. Các can thiệp có thể làm trong quá trình nội soi mật tụy ngược dòng bao gồm cắt cơ Oddi, lấy sỏi, đặt stent vào đường mật hoặc ống tụy để giải phóng tắc nghẽn. Tỉ lệ tai biến khi tiến hành kĩ thuật này khoảng 5% bao gồm viêm tụy cấp, chảy máu, thủng.
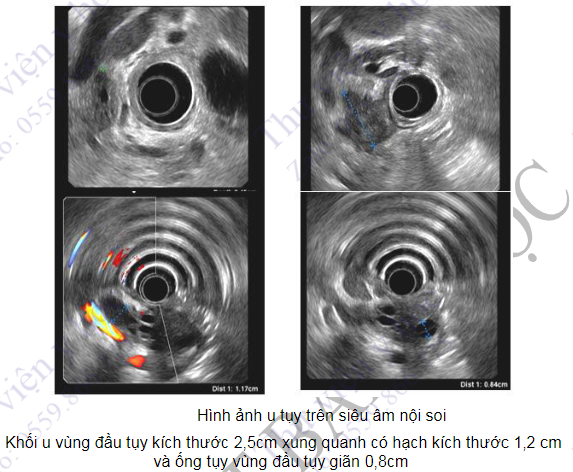
- Siêu âm nội soi
Siêu âm nội soi được thực hiện bởi ống soi có đầu dò siêu âm gắn ở đầu do vậy hình ảnh các lớp của thành ống tiêu hóa được ghi nhận rõ nét và có thể phân biệt giữa các lớp niêm mạc, dưới niêm, cơ và thanh mạc. Kĩ thuật này cho phép đánh giá giai đoạn ung thư do xác định được mức độ xâm lấn của khối u, tình trạng di căn sang các hạch bạch huyết lân cận và cơ quan xung quanh cũng như tốt trong việc xác định nguồn gốc của các khối u dưới niêm mạc. Ngoài ra kĩ thuật còn được sử dụng để đánh giá trung thất, tụy, gan, túi mật và các mạch mạc treo. Đối với đường mật và ống tụy, do đầu dò nhỏ gắn ngay vào đầu ống nội soi nên giúp phát hiện được các trường hợp có khối u hoặc sỏi nhỏ. Bên cạnh giá trị chẩn đoán, siêu âm nội soi còn giúp thực hiện kĩ thuật can thiệp như chọc hút tế bào để xác định các tổn thương ác tính, dẫn lưu các tổn thương dạng nang như nang tụy, nang giả tụy...
SIÊU ÂM
Nguyên lý: khi một chùm siêu âm phát ra xuyên qua các tổ chức, đến mặt tiếp giáp giữa 2 tổ chức có tỷ trọng khác nhau, nó sẽ được dội lại, sự dội lại đó nhiều hay ít tuỳ theo sự chênh lệch về tỷ trọng giữa hai tổ chức. Chỉ có những cơ quan đặc mới có khả năng truyền âm. Do đó siêu âm chỉ thăm dò được các cơ quan đặc như gan, mật, lách, tụy hoặc những cấu trúc chứa dịch..
Chỉ định: siêu âm ổ bụng được chỉ định là thăm dò ban đầu đối với các bệnh lý gan mật (bao gồm cả lách to), bệnh lý thận và bàng quang, bệnh lý ruột thừa, cổ trướng và phình động mạch chủ. Phương pháp thăm dò này không thích hợp với những bệnh nhân béo phì, có lớp cơ thành bụng dày, ổ bụng nhiều hơi hạn chế quan sát, bệnh nhân đang đau rất nhiều khó hợp tác hoặc đang có vết thương hở.
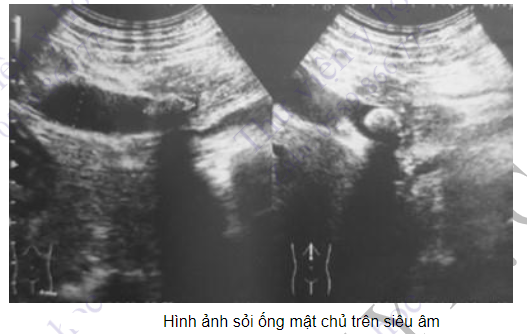
Đối với các bệnh lý gan - mật - tụy, đây là kĩ thuật được chỉ định đầu tiên khi bệnh nhân xuất hiện vàng da tăng dần hoặc xét nghiệm có tình trạng ứ mật do kĩ thuật thực hiện nhanh, không xâm lấn và giúp phân biệt tắc nghẽn do các nguyên nhân khác nhau. Nếu có giãn đường mật, mức độ và nguyên nhân gây giãn có thể tìm thấy trên siêu âm trong đó phổ biến nhất là do sỏi hoặc khối u vùng đầu tụy. Trong hầu hết các trường hợp này sẽ cần làm thêm các phương pháp chẩn đoán hình ảnh khác để thăm dò bao gồm chụp cắt lớp vi tính, chụp cộng hưởng từ dựng hình cây đường mật, siêu âm nội soi hoặc nội soi mật tụy ngược dòng tùy trường hợp cụ thể.
Siêu âm còn có giá trị trong phát hiện và định dạng đặc điểm các tổn thương khu trú trong gan. Siêu âm có thể xác định tỷ trọng của tổn thương, dạng dịch hay dạng đặc. Khi phát hiện một tổn thương cần xác định các đặc điểm bao gồm vị trí, kích thước, hình dạng, ranh giới, cầu trúc bên trong, âm độ trên hình ảnh siêu âm và sự phân bố mạch máu (sử dụng siêu âm Doppler). Một số nước hiện sử dụng siêu âm có tiêm thuốc cản quang để đánh giá mức độ ngấm thuốc của tổn thương. Trong các bệnh lý gan có tổn thương lan tỏa như viêm gan virus mạn, xơ gan, siêu âm giúp đánh giá mức độ thô của nhu mô, bờ gan có còn đều, dấu hiệu của tăng áp lực tĩnh mạch cửa (cổ trướng, lách to, tuần hoàn bàng hệ) và các tổn thương nghi ngờ ác tính. Đối với các bệnh nhân không xơ gan có tăng men gan, siêu âm giúp phát hiện tình trạng gan thoái hó mỡ với hình ảnh nhu mô gan tăng sáng so với nhu mô thận. Tình trạng thoái hóa mỡ có thể khu trú, nhiều vùng hoặc lan tỏa.
Siêu âm màu và siêu âm Doppler giúp đánh giá các mạch máu trong gan đặc biệt ở những bệnh nhân có bệnh gan mạn tính cần đánh giá hệ tĩnh mạch cửa và tìm tuần hoàn bàng hệ. Đối với những bệnh nhân đã đặt ống thông hệ tuần hoàn cửa-chủ (TIPS), siêu âm Doppler giúp đánh giá tình trạng shunt trước và sau khi đặt ống thông. Đối với bệnh nhân chờ ghép gan, siêu âm Doppler cần thiết trong đánh giá hệ thống mạch máu trong gan đặc biệt nguồn động mạch cấp máu.
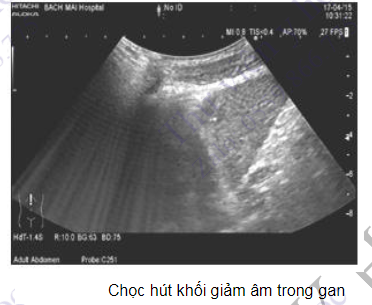
Bên cạnh giá trị chẩn đoán, siêu âm còn là phương tiện giúp thực hiện các thủ thuật can thiệp như chọc hút tế bào gan, sinh thiết gan, chọc hút, dẫn lưu ổ áp xe gan, nang giả tụy, chọc hạch ổ bụng, chọc hút tế bào u tụy, tiêm cồn hoặc đốt nhiệt sóng cao tần ung thư gan.
CÁC PHƯƠNG PHÁP GHI HÌNH HIỆN ĐẠI
Trong những năm gần đây xuất hiện những phương pháp ghi hình mới, ngoài ra phương pháp ghi hình bằng X-quang cổ điển. Những phương pháp ghi hình mới đó được áp dụng nhiều trong lĩnh vực tiêu hoá.
Ghi hình phóng xạ
Tiêm các chất đồng vị khác nhau tuỳ cơ quan ghi hình: Rose Bengai đánh dấu, vàng 98 (Au98), Technétium 99, v.v.. các chất này sẽ được cố định ở gan hoặc tụy. Sử dụng máy chụp cắt lớp vi tính để ghi hình lại lượng chất phóng xạ được giữ trong cơ quan đó (chụp PET CT). Đây là công cụ chẩn đoán giúp đánh giá cả về mặt giải phẫu và chức năng của cơ quan do vậy là kĩ thuật hữu ích đánh giá giai đoạn ban đầu và đáp ứng điều trị đối với các bệnh lý ác tính nguyên phát. Chất hay được sử dụng nhất là F18 -fluorodeoxyglucose. Technetium-99m gắn hồng cầu là chất chỉ điểm trong chẩn đoán xuất huyết tiêu hóa với độ nhạy cao và là phương pháp không xâm lấn. Tuy nhiên sử dụng kĩ thuật này thường khó xác định chính xác vị trí chảy máu và không can thiệp thủ thuật được. Chất chỉ điểm In111-octreotide giúp chẩn đoán, đánh giá giai đoạn và theo dõi các khối u thần kinh nội tiết đường tiêu hóa như u carcinoid.
Giá trị chẩn đoán:
- Cho biết khối lượng của cơ quan.
- Tổn thương có giới hạn: thể hiện bằng vùng thừa hoặc khuyết xung động.
- Chỉ định: chỉ áp dụng cho các tạng đặc là gan, tụy và lách. Các tạng rỗng như dạ dày, ruột không thể áp dụng được.
Phương pháp này không gây đau đớn khó chịu cho bệnh nhân, ít nguy hiểm, nhưng nó cũng có một số nhược điểm như không cho biết bản chất của vùng khuyết xung động (áp xe hay ung thư gan chẳng hạn), tổn thương phải 1ớn trên 3 cm đường kính.
Chụp cắt lớp vi tính
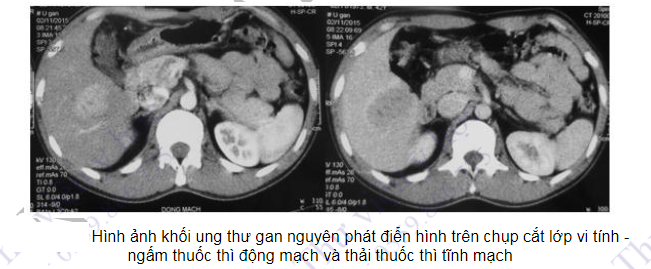
Chụp cắt lớp vi tính là phương tiện chẩn đoán hình ảnh giúp xác định các bệnh lý trong ổ bụng một cách nhanh chóng, hiệu quả và toàn diện thay thế cho các kĩ thuật truyền thống trước đây. Mục đích: chụp hình các tạng đặc thành nhiều lớp liên tiếp nhau, tùy theo tỷ trọng của cơ quan ở diện cắt đó (đặc, lỏng, mỡ) mà nó thể hiện những hình ảnh khác nhau. Các cơ quan nội tạng được so sánh tỉ trọng với các mô xung quanh. Khi tiêm chất cản quang có thể đánh giá được sự tưới máu tổ chức và phát hiện các tổ chức bất thường như khối u. Các tổn thương trong nhu mô bao gồm u, nang, áp xe có thể đánh giá được kích thước, hình dạng và tình trạng của nhu mô tạng đặc (gan, lách). Sự bất thường của mạch máu bao gồm giãn các tĩnh mạch quanh dạ dày, huyết khối các mạch máu lớn, dịch ổ bụng có thể phát hiện được trên phim chụp. Đường kính và ranh giới các lớp của thành ống tiêu hóa trên phim chụp giúp chẩn đoán các tổn thương dạng viêm bao gồm viêm đại tràng, viêm túi thừa và viêm ruột thừa. Ngoài ra đây còn là phương tiện giúp hướng dẫn sinh thiết các khối trong ổ bụng và đặt dẫn lưu điều trị trong các trường hợp khối áp xe trong ổ bụng, nang giả tụy và hoại tử tụy. Chụp cắt lớp vi tính có thể cho hình ảnh đại tràng với độ phân giải cao khi bệnh nhân được thụt tháo sạch. Độ nhạy của chụp CLVT trong phát hiện polyp là 70 - 90%.
Chỉ định của kĩ thuật rất rộng bao gồm:
- Những tổn thương có giới hạn của các tạng đặc (gan, tụy, lách)
- Các khối u nguyên phát trong ổ bụng. Chụp cắt lớp vi tính có tiêm thuốc giúp nhận định tính chất tổn thương như trong ung thư tụy, ung thư gan và đánh giá giai đoạn di căn bao gồm di căn mạch máu, hạch lympho, phúc mạc hoặc sự lan rộng tại chỗ từ đó giúp định hướng phương pháp điều trị.
- Các tổn thương bụng cấp bao gồm tình trạng viêm ruột thừa, viêm túi thừa
- Các khối áp xe trong ổ bụng, viêm tụy cấp, tình trạng tắc ruột. Trong trường hợp tắc ruột cao, chụp cắt lớp có thể xác định vị trí tắc nghẽn, định hướng nguyên nhân và đánh giá tình trạng tưới máu.
- Đánh giá các tổn thương ở ruột, thay thế hẳn cho phương pháp chụp X-quang uống thuốc cản quang truyền thống do độ nhạy và độ đặc hiệu cao hơn. Chụp tiêm thuốc cản quang giúp đánh giá các tổn thương ruột non.
- Dựng hình mạch máu khi chụp cắt lớp vi tính giúp đánh giá giải phẫu và các thương tổn của mạch máu.
Ghi hình bằng cộng hưởng từ
Ưu điểm của chụp cộng hưởng từ (CHT) so với chụp CLVT đối với thăm dò các tổn thương trong ổ bụng là độ phân giải các tổ chức mềm cao hơn và không có tính chiếu xạ. Nhược điểm của kĩ thuật là thời gian tiến hành dài hơn, giá thành cao hơn, không phải trung tâm nào cũng có máy chụp và không áp dụng được với bệnh nhân có kim loại trong người hoặc mang máy tạo nhịp. Các hình ảnh nhiễu trên phim chụp cũng khiến các nhà chẩn đoán hình ảnh gặp khó khăn nhiều hơn trong việc phiên giải.
Chụp CHT có tiêm thuốc giúp đánh giá các tạng đặc trong ổ bụng tốt hơn so với chụp CHT đặc biệt đối với các tổn thương khu trú trong gan. Chụp CHT giúp đánh giá chính xác tình trạng gan nhiễm mỡ từ đó tránh được việc phải sinh thiết các tổn thương thâm nhiễm mỡ khu trú dễ nhầm với tổn thương di căn. Kĩ thuật này cũng nhạy trong việc chẩn đoán gan nhiễm sắt. Cũng giống như chụp CLVT,chụp CHT có cả pha động mạch và pha tĩnh mạch.
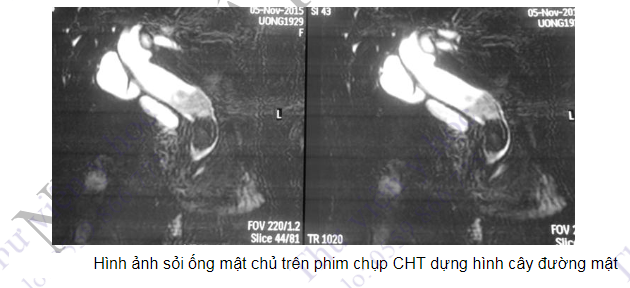
Chụp CHT dựng hình cây đường mật là công cụ không xâm nhập tốt để đánh giá hệ thống đường mật và ống tụy từ đó định hướng cho các kĩ thuật can thiệp như nội soi chụp mật tụy ngược dòng và chẩn đoán các trường hợp tắc mật, bùn mật, xơ đường mật tiên phát, bệnh Caroli.
CÁC PHƯƠNG PHÁP THĂM DÒ MÔ BỆNH HỌC
PHƯƠNG PHÁP SINH THIẾT
Dụng cụ sinh thiết là kim có đường kính lớn trên 1mm đến 1,5mm hoặc là một loại kim đặc biệt để ngoặm niêm mạc và cắt một mảnh nhỏ, hoặc là một loại ống thông đặc biệt. Hiện nay với sự phát triển của kĩ thuật nội soi ống mềm, các đoạn của đường tiêu hóa đều có thể được sinh thiết bao gồm thực quản, dạ dày, ruột non và đại trực tràng.
Đối với các bệnh lý về gan hoặc các khối tổn thương trong gan, có thể sinh thiết dưới trong lúc soi ổ bụng hoặc dưới sự hướng dẫn của siêu âm hoặc chụp cắt lớp vi tính.
Đối với các khối u ổ bụng, không có vị trí nguy hiểm có thể sinh thiết dưới sự hướng dẫn của nội soi ổ bụng hoặc siêu âm.
Đối với hạch, nếu nghi ngờ hạch di căn có thể sinh thiết hạch ngoại biên. Hạch trong ổ bụng nếu tìm được đường sinh thiết an toàn có thể làm dưới hướng dẫn siêu âm hoặc siêu âm nội soi nếu hạch nằm ở vị trí sâu thường khó sinh thiết.
Để đề phòng tai biến có thể xảy ra cần phải làm xét nghiệm tình trạng máu chảy máu đông trước. Các mảnh sinh thiết sẽ được đem soi dưới kính hiển vi thường, hiển vi điện tử và làm xét nghiệm hoá mô miễn dịch.
PHƯƠNG PHÁP TẾ BÀO HỌC
Phương pháp sinh thiết là lấy một mảnh tổ chức trọn vẹn; tương đối lớn, còn phương pháp tế bào chỉ lấy được những tế bào ra khỏi tổ chức. Hiện nay kĩ thuật này chủ yếu được sử dụng để chẩn đoán các khối tổn thương khu trú trong gan, các khối u hoặc hạch trong ổ bụng. Đối với gan có thể thực hiện dưới hướng dẫn của siêu âm. Đối với các khối trong ổ bụng (u tụy, u ổ bụng, hạch..) có thể thực hiện trong khi nội soi ổ bụng, dưới hướng dẫn của siêu âm hoặc siêu âm nội soi. Ưu điểm của phương pháp là dùng kim nhỏ ít gây biến chứng.
CÁC PHƯƠNG PHÁP XÁC ĐỊNH NGUYÊN NHÂN
Ở đây muốn nói đến các tác nhân gây bệnh gồm có:
- Tìm vi khuẩn.
- Tìm ký sinh trùng, nấm.
- Tìm virus.
Ở trong phân là chủ yếu, hoặc ở trong máu (virus viêm gan) hoặc trong tổ chức (virus viêm gan trong tổ chức gan, hélicobacter pylori trong niêm mạc dạ dày) hoặc trong mủ áp xe gan chẳng hạn (vi khuẩn, nấm hoặc ký sinh trùng).
CÁC PHƯƠNG PHÁP THĂM DÕ CHỨC NĂNG
XÉT NGHIỆM PHÂN
Phân là kết quả cuối cùng của các hiện tượng tiêu hoá và hấp thu, cho nên nó phản ánh tình trạng của toàn bộ cơ quan tiêu hoá. Ở đây chỉ nói đến xét nghiệm về sinh hoá phân. Các xét nghiệm khác đã nói đến ở phần trên.
Xét nghiệm định tính: soi dưới kính hiển vi
Nhuộm hạt amidon bằng lugol (bình thường không có) hạt mỡ bằng Soudan III (bình thường chỉ có rất ít) sợi bơ, ceilulose (bình thường chỉ có rất ít).
Xét nghiệm định lượng
Định lượng lipid trong phân, binh thường lipid còn lại trong phân không quá 5% số lượng ăn vào.
THĂM DÒ CHỨC NĂNG TỪNG BỘ PHẬN (Xem trong từng bộ phận tương ứng).