ĐẠI CƯƠNG
Đái tháo đường (ĐTĐ) là vấn đề sức khỏe toàn cầu do sự gia tăng nhanh chóng của bệnh. Trên toàn thế giới tính đến năm 2010, có khoảng 285 triệu người bị ĐTĐ trong đó ĐTĐ típ 2 chiếm 90%. Theo hiệp hội ĐTĐ thế giới năm 2013 có khoảng 381 triệu người bị ĐTĐ. Dự kiến đến năm 2030 con số này có thể tăng gấp 2 lần. Tỷ lệ ĐTĐ tăng nhiều nhất ở các nước đang phát triển như khu vực châu Á, châu Mỹ. Sự gia tăng này là do quá trình đô thị hóa, thay đổi lối sống đặc biệt chế độ ăn đang bị “phương tây” hóa. Qua điều tra tại một số thành phố lớn tại Việt Nam cho thấy tỷ lệ mắc bệnh ĐTĐ là khá cao và cũng đang gia tăng nhanh chóng. Tại Hà Nội, điều tra năm 1991 phát hiện tỷ lệ mắc ĐTĐ trong dân số trên 15 tuổi là 1,1% thì đến năm 2000 tỷ lệ này tăng lên 2,4%, năm 2010 tỷ lệ tăng 2,9% đến 2013 là 5,4%. Năm 1991 điều tra tại Hà Nội, Huế tỷ lệ mắc bệnh rất thấp, khoảng 1% (1,2), và ở nội thành thành phố Hồ chí Minh (TPHCM) là 2,5% (3). Năm 2001, điều tra tại 4 thành phố lớn Hà Nội, Hải Phòng, Đà Nẵng, TP.HCM tỷ lệ mắc là 4,9%. Như vậy chỉ sau 10 năm tỷ lệ mắc bệnh này gia tăng trên 300% (4).
Tại thành phố Hồ Chí Minh, một nghiên cứu tầm sóat bệnh ĐTĐ trên tòan thành phố năm 2001 cho thấy tỷ lệ ĐTĐ là 3.8% và tỷ lệ này ở trong nội thành tăng gấp 2,5 lần sau 8 năm (6,9% so với 2,5%). Năm 2008 một nghiên cứu khoảng 1500 trên cả vùng nội thành và ngoại thành tại thành Hồ Chí Minh tỷ lệ ĐTĐ đã tăng lên là 7%, trong đó tỷ lệ ĐTĐ ở vùng nội thành cao hơn có ý nghĩa so với ở ngoại thành (7,5% so với 3,8%).
ĐTĐ là một nhóm bệnh rối loạn chuyển hóa được đặc trưng bởi tình trạng tăng glucose máu do sự thiếu hụt tiết insulin, tác dụng của Insulin hoặc cả hai. Tình trạng tăng glucose máu mạn tính của ĐTĐ phối hợp với rối loạn chức năng gây tổn hại nhiều cơ quan khác nhau đặc biệt ở mắt, thận, thần kinh, tim và mạch máu.
Nhiều quá trình bệnh lý tác động lên sự phát triển của ĐTĐ. Các bệnh lý bao gồm từ tế bào đảo tụy bị phá hủy tự miễn hậu quả là thiếu hụt insulin đến bất thường của tác dụng của Insulin do tình trạng kháng insulin. Chính tình trạng bệnh lý này sẽ dẫn tới bất thường chuyển hóa carbohydrat, mỡ và protein. Hậu quả cuối cùng là tình trạng tăng glucose máu mạn tính.
PHÂN LOẠI CÁC THỂ ĐÁI THÁO ĐƯỜNG
ĐTĐ típ 1: tế bào p bị phá huỷ, thường dẫn tới thiếu insulin hoàn toàn.
ĐTĐ týp 1 do bệnh tự miễn dịch: các tế bào p tuyến tuỵ bị phá huỷ bởi chất trung gian miễn dịch, sự phá huỷ này có thể nhanh hoặc chậm. Dạng phá huỷ nhanh thường xảy ra ở trẻ em nhưng cũng có thể gặp ở người lớn. Dạng phá huỷ chậm hay gặp ở người lớn, gọi là ĐTĐ tự miễn dịch tiềm tàng ở người lớn (LADA: latent autoimmune diabetes in adults).
- ĐTĐ tip 1 vô căn, không thấy căn nguyên tự miễn dịch.
- Đặc điểm của ĐTĐ tip 1:
- Bệnh hay khởi phát một cách đột ngột và rầm rộ với các triệu chứng cổ điển.
- Xét nghiệm thấy glucose máu khá cao, nhiều glucose niệu và hay có thể ceton niệu.
- Thăm dò khả năng bài tiết insulin của tuy nhờ định lượng insulin và C - Peptid máu trước và sau kích thích bằng glucagon hay glucose thấy giảm nhiều (thiếu insulin tuyệt đối).
- Có thấy tỷ lệ cao bệnh nhân thuộc tip này có thể kháng tiểu đảo tụy và bệnh nhân thường thuộc nhóm HLA, DR3, DR4, B8, B15.
- Nếu không được điều trị bằng insulin, bệnh nhân sẽ hôn mê do nhiễm toan -ceton và tử vong nhanh chóng.
ĐTĐ típ 2
ĐTĐ tip 2 là thể bệnh hay gặp chiếm 80-90 % trong số bệnh nhân ĐTĐ. Trước đây, ĐTĐ tip 2 được gọi là ĐTĐ không phụ thuộc insulin, ĐTĐ ở người lớn. với đặc trưng là kháng insulin đi kèm với thiếu hụt insulin tương đối. Trong thời gian gần đây, ĐTĐ tip 2 được nói tới với đa cơ chế bệnh sinh với các cơ chế thêm vào như giảm tiết incretin, tăng tái hấp thu glucose tại thận và tình trạng tăng tiết glucagon... Trong phần lớn thời gian bị bệnh, những bệnh nhân ĐTĐ tip 2 không cần insulin để điều trị thay thế do tụy vẫn còn khả năng tiết một phần insulin. Chinh vì vậy, bệnh nhân ĐTĐ tip 2 thường phát hiện muộn.
Đặc điểm lâm sàng của ĐTĐ tip 2.
- Thường khởi phát ở người trên 30 tuổi, bệnh thường diễn biến tiềm tàng trong một số thời gian dài, triệu chứng nghèo nàn và kín đáo, có yếu tố gia đình rõ.
- Xét nghiệm glucose máu lúc đói thường không cao lắm, có khi phải làm nghiệm pháp gây tăng glucose máu để chẩn đoán sớm. Thăm dò bài tiết insulin tương đối.
- Bệnh nhân có thể được điều trị có kết quả do nhiễm toan - ceton, đặc biệt hay bị các biến chứng thoái hoá.
- Có thể được điều trị có kết quả chi bằng chế độ ăn hoặc kết hợp với uốc hạ đường huyết uống.
Các loại ĐTĐ khác
- Thiếu hụt di truyền chức năng tế bào p.
- Thiếu hụt di truyền về tác động của insulin.
- Bệnh tuyến tuỵ ngoại tiết: viêm tuỵ mạn, xơ sỏi tụy, chấn thương tụy, cắt tụy toàn bộ, ung thư tụy, xơ nang tụy.
- ĐTĐ thứ phát sau các bệnh nội tiết: bệnh to đầu chi (Acromegaly), hội chứng Cushing, cường giáp, uu tủy thượng thận (Pheochromocytoma), u tế bào tiết Glucagon...
- ĐTĐ do thuốc hoặc hoá chất: glucocorti, hormon tuyến giáp, Vacor, acid Nicotinic, diazoxid, thiazid, interferon...
- Nhiễm khuẩn: virus sởi, quai bị, Cytomegalovirus.
- Một số hội chứng di truyền kết hợp với bệnh ĐTĐ: Hội chứng Down, Klinefelter, Turner, Wolfram.
- Đái tháo đường thai kỳ: là tình trạng tăng glucose máu được phát hiện lần đầu tiên trong thời kỳ mang thai. ĐTĐ thai kỳ là tình trạng liên quan đến tăng glucose máu của mẹ với mức độ thấp hơn so với ĐTĐ rõ nhưng liên quan đến tăng nguy cơ các kết cục sản khoa bất lợi.
CÁC YẾU TỐ NGUY CƠ CỦA ĐÁI THÁO ĐƯỜNG
Nguy cơ của ĐTĐ típ 1
Mặc dù theo một số nghiên cứu cho rằng nguyên nhân của ĐTĐ típ 1 được cho là tự miễn hoặc không rõ nguyên nhân nhưng nguyên nhân chính xác của ĐTĐ típ 1 vẫn chưa rõ ràng, các yếu tố có thể gợi ý tăng nguy cơ bị ĐTĐ típ 1 bao gồm:
- Tiền sử gia đình: trong gia đình có anh chị em ruột bị ĐTĐ típ 1.
- Các yếu tố môi trường: bệnh cảnh nhiễm virus được coi như yếu tố khởi phát ĐTĐ típ 1.
- Sự có mặt của tổn thương hệ thống miễn dịch tế bào (tự kháng thể). Đôi khi các thành viên trong gia đình của BN ĐTĐ típ 1 được xét nghiệm thấy xuất hiện các tự kháng thể của ĐTĐ. Những người có tự kháng thể này có nguy cơ tiến triển thành ĐTĐ típ 1. Tuy nhiên cũng không phải tất cả những người có tự kháng thể này đều trở thành ĐTĐ típ 1.
- Các yếu tố về chế độ ăn: sự thiếu hụt vitamin D, sử dụng sữa bò hoặc các thành phần của sữa bò, sử dụng ngũ cốc sớm cho trẻ trước 4 tháng tuổi. Không một yếu tố nào trong những yếu tố trên cho thấy là nguyên nhân trực tiếp của ĐTĐ típ 1.
- Địa lý: một vài nước như Phần Lan và Thụy Điển có tỷ lệ bị ĐTĐ típ 1 cao.
Các yếu tố nguy cơ cho tiền ĐTĐ và ĐTĐ típ 2
Các nghiên cứu chưa có hiểu biết đầy đủ vì sao một số người lại trở thành tiền ĐTĐ và ĐTĐ típ 2 và những người khác lại không bị. Tuy nhiên, một số yếu tố làm tăng nguy cơ bị ĐTĐ típ 2 đã được làm rõ, bao gồm:
- Cân nặng: những người có thừa cân hoặc béo phì (BMI > 23) có tăng các tổ chức mỡ, đó là nguyên nhân dẫn đến tình trạng kháng insulin.
- Ít vận động: người càng ít vận động nguy cơ càng cao. Hoạt động thể lực sẽ giúp kiểm soát cân nặng, sử dụng glucose để tạo năng lượng và giúp cho các tế bào trong cơ thể nhạy cảm hơn với insulin.
- Tiền sử gia đình: nguy cơ bị ĐTĐ típ 2 sẽ tăng nếu trong gia đình có bố mẹ và anh chị em ruột bị ĐTĐ típ 2.
- Chủng tộc: mặc dù vai trò của chủng tộc tăng nguy cơ bị ĐTĐ chưa rõ, nhưng một số chủng tộccó nguy cơ cao bao gồm người da đen, Bồ đào nha, người thổ dân châu Mỹ và người Mỹ gốc Á.
- Tuổi: tuổi càng cao nguy cơ bị ĐTĐ càng tăng. Điều này có thể liên quan đến việc ít hoạt động thể lực, giảm khố cơ và tăng cân theo cùng lứa tuổi. Tuy nhiên tỷ lệ ĐTĐ típ 2 đang dần trẻ hóa và gặp ở trẻ con, trẻ vị thành niên và người trẻ tuổi. những người > 45 tuổi nên tầm soát ĐTĐ.
- Đái tháo đường thai kỳ: tiền sử bị ĐTĐ trong thời kỳ mang thai cáo nguy cơ trở thành tiền ĐTĐ và ĐTĐ típ 2 sau này. Phụ nữ có tiền sử sinh con trên 4 kg có nguy cơ bị ĐTĐ típ 2.
- Hội chứng buồng trứng đa nang: ở phụ nữ có hội chứng buồng trứng đa nang (đặc trưng bằng triệu chứng kinh nguyệt không đều, mọc nhiều lông tóc và béo phì) tăng nguy cơ bị ĐTĐ.
- Tăng huyết áp: HA tăng trên 140/90mm Hg là một trong những nguy cơ bị ĐTĐ típ 2.
- Bất thường cholesterol và nồng độ triglyceride: giảm high-density lipoprotein (HDL), hoặc "cholesterol tốt", tăng triglyceride là những yếu tố nguy cơ của ĐTĐ típ 2.
TRIỆU CHỨNG VÀ CHẨN ĐOÁN ĐÁI THÁO ĐƯỜNG
Triệu chứng
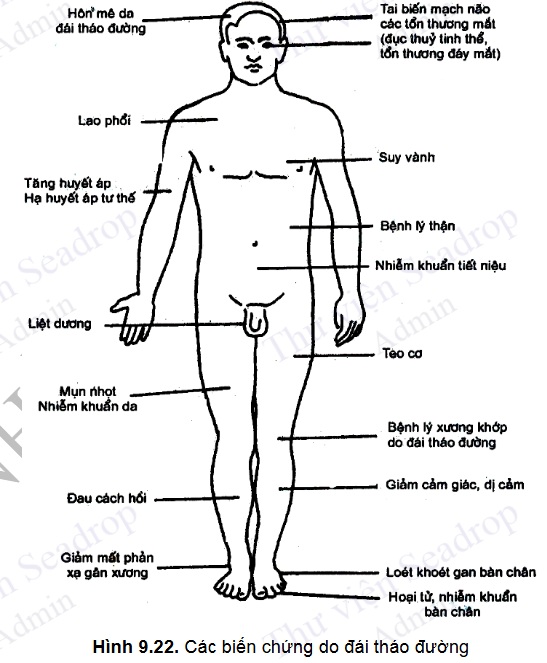
Các triệu chứng của ĐTĐ tùy theo mức độ tăng glucose máu. Ở bệnh nhân có glucose máu tăng cao (ĐTĐ típ 1 hoặc típ 2 phát hiện muộn) thường có triệu chứng tiểu nhiều, uống nhiều và gày sút cân, đôi khi có triệu chứng ăn nhiều, và nhìn mờ. Ngoài ra, bệnh nhân còn có thể có các triệu chứng của của các biến chứng cấp tính do hậu quả của tăng glucose máu như tình trạng nhiễm toan ceton hoặc tăng áp lực thẩm thấu. Các triệu chứng của tình trạng tăng glucose máu gây các biến chứng mạn tính như bệnh lý võng mạc gây mất thị lực, tổn thương cầu thận có các triệu chứng suy thận, biến chứng thần kinh ngoại vi với nguy cơ loét chân, cắt cụt chi và bàn chân Charcot. Các biến chứng thần kinh tự động trên các hệ cơ quan như dạ dày, ruột, tim mạch hệ tiết niệu sinh dục. Bệnh nhân ĐTĐ còn tăng nguy cơ bị các biến chứng mạch máu ngoại vi, tăng huyết áp, rối loạn lipid máu và các biến chứng tim mạch khác.
Khi thiếu Insulin nhiều, bệnh nhân sẽ có các triệu chứng lâm sàng cổ điển:
Đái nhiều, uống nhiều: Khi nồng độ gluocose máu bình thường glucose qua thận được tái hấp thu hoàn toàn vì vậy bình thường không có glucose trong nước tiểu. Khi glucose máu tăng cao thận không thể tái hấp thu tất cả glucose và glucose ra ngoài nước tiểu gây tình trạng đái nhiều thẩm thấu. Chính tình trạng tiểu nhiều sẽ gây cho bệnh nhân mất nước tăng cảm giác khát, phải uống nhiều, thường thích nước ngọt.
Gầy nhiều, mệt mỏi nhiều: Tình trạng mất glucose qua đường niệu và giảm sử dụng glucose do thiêu insulin sẽ dẫn đến tình trạng thiếu hụt năng lượng. Để cân bằng lại năng lượng mất đi có sự tăng huy động năng lượng từ tổ chức cơ và mỡ, kết quả là người bệnh giảm cân thiếu năng lượng và mệt mỏi.
Ăn nhiều:
- Do tình trạng thiếu insulin hoặc giảm đáp ứng của insulin trong tái hấp thu glucose trong các mô sẽ gây tình trạng thiếu hụt glucose trong các tế bào, giảm sản xuất năng lượng. Hậu quả tăng tình trạng đói và ăn nhiều.
- Có một số trường hợp, bệnh nhân luôn có cảm giác đói, nên phải ăn rất nhiều.
- Ngoài ra, còn có thể kèm theo các biến chứng cấp tính và mạn tính (sẽ trình bày ở mục biến chứng).
- Khi thiếu insulin tương đối, bệnh sẽ diễn biến tiềm tàng trong thời gian dài, các triệu chứng thường kín đáo, vì vậy cần nghĩ đến và làm các xét nghiệm để chẩn đoán đái tháo đường trên người có những yếu tố nguy cơ cao.
Tiêu chuẩn chẩn đoán đái tháo đường
Các xét nghiệm quan trọng nhất để chẩn đoán xác định đái tháo đường là xét nghiệm glucose máu lúc đói, glucose máu bất kỳ và nghiệm pháp tăng glucose máu với 75 g glucose khan hoặc 1,75 g/kg cân nặng ở trẻ em hoà tan trong 250 ml nước sau khi bệnh nhân nhịn đói tối thiểu 8 - 14 h.
Tiêu chuẩn chẩn đoán ĐTĐ theo ADA (Hiệp hội ĐTĐ Mỹ) năm 2010: chẩn đoán ĐTĐ khi có 1 trong các tiêu chuẩn dưới đây
- Glucose huyết tương bất kỳ > 11,1 mmol/L kèm theo các triệu chứng của tăng glucose máu (khát nhiều, tiểu nhiều, ăn nhiều, gầy sút).
- Glucose huyết tương lúc đói (nhịn ăn từ 8-14 giờ) > 7 mmol/L trong 2 buổi sáng khác nhau.
- Nghiệm pháp tăng glucose máu: glucose huyết tương 2 giờ sau khi uống 75g glucose khan > 11,1 mmol/L.
- HbA1c (định lượng theo phương pháp chuẩn bằng phương pháp sắc ký lỏng cao áp ) > 6,5%.
Nghiệm pháp tăng glucose máu
- Điều kiện tiến hành nghiệm pháp
- Nhịn đói 8 - 14 giờ.
- 3 ngày trước khi làm nghiệm pháp: khẩu phần ăn giàu carbonhydrat (150g -200g/ngày).
- Không tiến hành nghiệm pháp khi đang bị bệnh cấp tính, su; thương tâm lý. rng, chấn
- Không tiến hành nghiệm pháp khi đang dùng thuốc: corticoid, thiazid, phenyltoin, thuốc ngừa thai.
- Không vận động quá sức trước trong khi làm nghiệm pháp.
- Phương pháp tiến hành
- Uống 75g glucose khan hoà loãng trong 250 - 300 ml nước, uống trong 5 phút.
- XN glucose máu ở các thời điểm: đói và 120 phút đối với người nghi ngờ ĐTĐ (phụ nữ không mang thai).
Phương pháp đánh giá:

CÁC BIẾN CHỨNG CỦA ĐÁI THÁO ĐƯỜNG
Biến chứng chuyển hoá cấp tính (Hôn mê do đái tháo đường)
Hôn mê do nhiễm toan - ceton
Hoàn cảnh xuất hiện: Thường xảy ra ở bệnh nhân đáitháo đường thể phụ thuộc insulin (típ 1) mà không được điều trị hoặc điều trị sai, do bệnh phát triển sau các yếu tố khởi phát (nhiễm khuẩn, chấn thương, phẫu thuật...).
Triệu chứng lâm sàng
- Dấu hiệu mất nước toàn thể (khát, khô da và niêm mạc).
- Thở nhanh sâu, có mùi aceton trong hơi thở được mô tả như mùi táo thối.
- Các biểu hiện ở bụng (buồn nôn, nôn, đau bụng).
- Thân nhiệt hiếm khi tăng, thường là bình thường thậm chí hơi giảm do tình trạng giãn mạch ngoài da. Biểu hiện giảm thân nhiệt được thấy trong 10% các ca và được coi là một dấu hiệu tiên lượng xấu.
Bệnh cảnh lâm sàng đôi khi không điển hình
- Tụt huyết áp trong nhiễm toan ceton được điều chỉnh dễ dàng bằng cách bồi phụ nước hay bồi phụ thể tích trong lòng mạch bằng truyền dung dịch keo.
- Các rối loạn tâm thần (tình trạng lú lẫn, chậm chạp) chỉ gặp ở 30- 40% các bệnh nhân. Các rối loạn nặng ý thức chỉ được thấy ở 10% các bệnh nhân.
- Đau bụng dữ dội (được thấy trong 22% các trường hơp), có thể khó khăn trong chẩn đoán.
Triệu chứng cận lâm
- Glucose
- Toan hóa máu với pH < 7,3
- Bicarbonate máu < 15 mmol/L
- Ceton máu cao hoặc ceton niệu dương tính mạnh.Tùy theo mức độ toan, tình trạng nhiễm toan ceton do ĐTĐ được chia thành 3 mức độ:
- Nhiễm toan nhẹ: pH 7,2 - 7,3, HCO3- 10 - 15 mmol/L
- Nhiễm toan vừa: pH 7,1 - 7,2, HCO3- 5 - 10 mmol/L
- Nhiễm toan nặng: pH < 7,1, HCO3-< 5 mmol/L
- Số lượng bạch cầu thường tăng lên do tác động của tình trạng cô đặc máu và do tăng bài xuất cortisol, catecholamin.
- Natri máu hiệu chỉnh thường bình thường. Kali máu có thể tăng, bình thường hoặc giảm (trường hợp nặng).
- Tăng khoảng trống anion trong máu: Anion gap = Na - (Cl + HCO3) > 20 mmol/L.
Hôn mê do tăng thấm thấu
Thường gặp ở đái tháo đường típ 2 lớn tuổi
Triệu chứng lâm sàng
- Biểu hiện lâm sàng tăng glucose máu: mệt, tiểu nhiều, khát nước, nhìn mờ.
- Biểu hiện lâm sàng mất nước: yếu, mệt mỏi, chán ăn, khát nước, khô da và niêm mạc, chuột rút, mạch nhanh, tụt huyết áp.
- Rối loạn ý thức do mất nước như lơ mơ, ngủ gà, hôn mê.
- Tình trạng này tiến triển từ từ trong vài ngày đến vài tuần.
- Không có dấu hiệu nhiễm toan - ceton.
Triệu chứng cận lâm sàng
- Glucose máu thường cao > 33,3 mmol/L
- Áp lực thẩm thấu máu > 320 mOsm/L, thuờng > 350 mOsm/L. Áp lực thẩm thấu máu hiệu dụng có thể ước tính bằng công thức: ALTT mOsm/L = 2(Na++K+) + glucose (mmol/L)
- Tình trạng mất nước nặng (tăng hematocrit)/suy thận chức năng (ure và cretinin máu tăng).
- Ceton máu/niệu: vết hoặc không có. Bệnh nhân không bị toan chuyển hoá.
- Natri máu có thể tăng, bình thường hoặc giảm. Khi glucose máu tăng mỗi 5,6 mmol/l, sẽ làm natri máu giảm đi 1,6 mEq/l. Vì vậy, để xác định được con số natri thật của bệnh nhân, cần áp dụng công thức tính natri hiệu chỉnh: Natri hiệu chỉnh = [(glucose - 5,6)/5,6 * 1,6]
- Nồng độ kali trong máu có thể cao, bình thường hoặc thấp.
Hôn mê do nhiễm acid lactic
Rất hiếm gặp, nhất là ở Việt Nam, nhưng tiên lượng rất nặng, phần lớn chỉ xảy ra ở bệnh nhân đái tháo đường được điều trị bằng thuốc hạ đường huyết uống loại Biguanit nhất là ở người có tuổi, suy thận.
Triệu chứng lâm sàng
- Khởi phát đột ngột, đau lan toả khắp toàn thân, nhất là đau bụng, đau ngực, đau cơ, chuột rút.
- Rối loạn tiêu hoá: buồn nôn, nôn, ỉa chảy.
- Hôn mê tiển triển nhanh đến độ III.
- Khó thở nặng (nhiễm acid - chuyển hoá).
- Mất nước toàn thể rất nặng, có thể trụy mạch.
Triệu chứng cận lâm sàng
- Nhiễm acid chuyển hoá.
- Lactat máu tăng trên 2 mmol/L (bình thường 0,5 - 1,5 mmol/L).
Các biến chứng mạn tính
Biến chứng nhiễm khuẩn
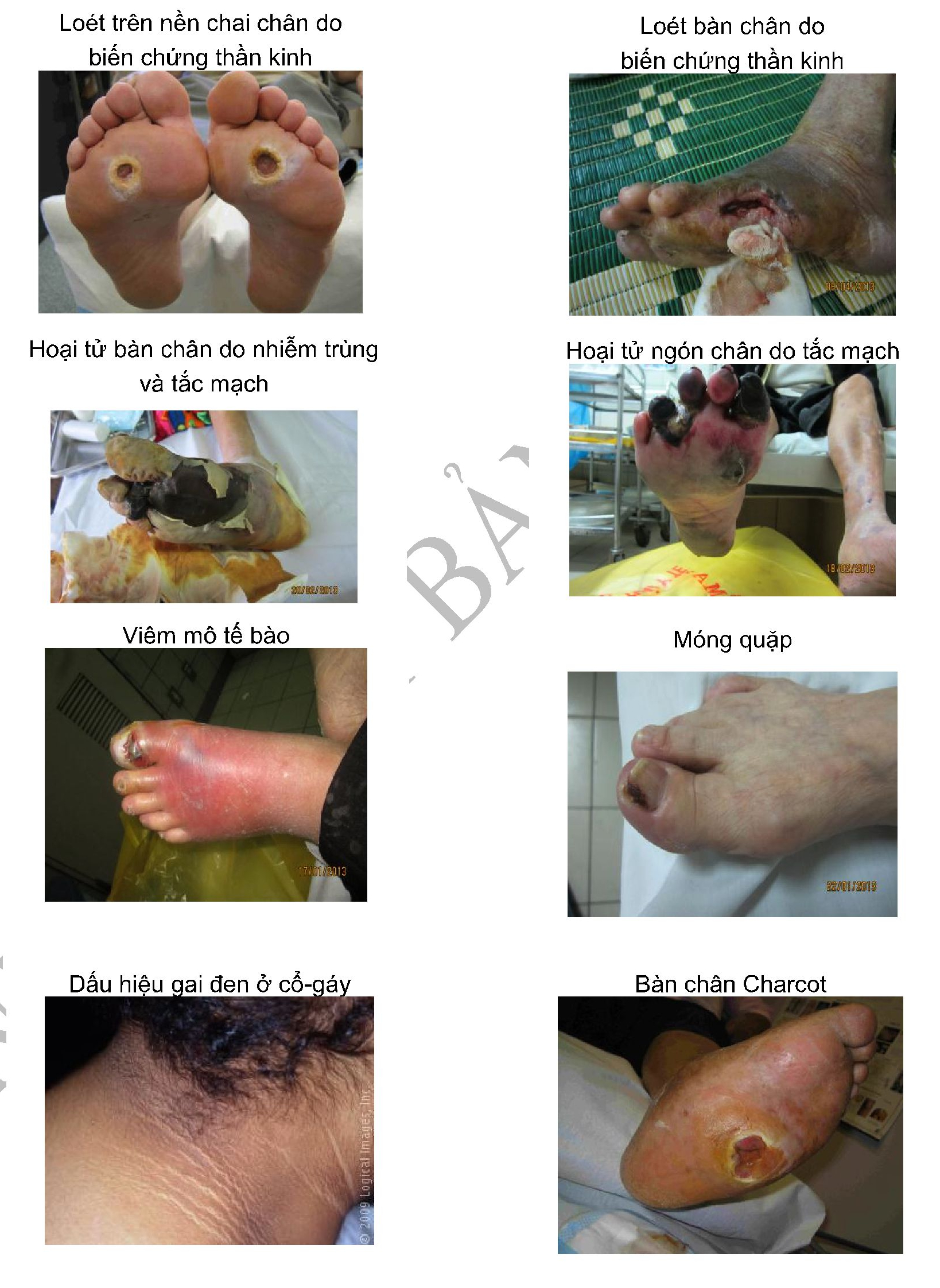
- Nhiễm khuẩn da, niêm mạc, mụn nhọt, viêm cơ, hậu bối, viêm mủ chân răng, nhiễm khuẩn cơ quan sinh dục ngoài, nhiễm khuẩn nặng bàn chân, những nhiễm khuẩn này dai dẳng, hay tái phát, rất nặng nên cần được điều trị sớm.
- Nhiễm nấm ở miệng, nếp lằn dưới vú, nách, bẹn, âm hộ, quy đầu.
- Nhiễm khuẩn tiết niệu: triệu chứng rất kín đáo, ở nhiều mức độ khác nhau viêm bàng quang, viêm niệu đạo, viêm đài bể thận cấp, hay tái phát, có thể dẫn đến viêm đài bể thận mạn tính rồi suy thận do viêm thận kẽ.
- Viêm bộ phận sinh dục: viêm âm hộ, viêm âm đạo, viêm phần phụ.
- Lao rất thường gặp ở bệnh nhân đái tháo đường đặc biệt là trong thể phụ thuộc insulin, thường ở phổi và thận, triệu chứng kín dáo, diễn biến tiềm tàng.
Các biến chứng thoái hoá
Bệnh võng mạc mắt
- Các triệu chứng lâm sàng chủ yếu là nhìn mờ.
- Chẩn đoán xác định: bằng phương pháp soi chụp đáy mắt có tiêm thuốc cản quang Fluorescein.
- Bệnh võng mạc giai đoạn tiền tăng sinh: đặc trưng bởi các vi phình mạch, chấm xuất huyết, xuất tiết, phù gai thị.
- Bệnh võng mạc giai đoạn tăng sinh: đặc trưng bởi sự tăng sinh những tân mạch, tổ chức xơ lan vào hoàng điểm, xuất huyết dịch kính.
Biến chứng thần kinh tự động
Biến chứng thần kinh tự động tim mạch:
- Triệu chứng lâm sàng: nhịp tim nhanh khi nghỉ > 100 chu kỳ/phút, nhồi máu cơ tim không triệu chứng, hạ huyết áp tư thế.
Test chẩn đoán: • Đo nhịp tim khi nghỉ > 100 chu kỳ/phút. • Kiểm tra huyết áp tư thế: HATT đo lần thứ nhất ở tư thế nằm. Lần thứ 2 tư thế đứng thời điểm 2 phút sau khi đứng dậy đột ngột. Đáp ứng: bình thường giảm <10 mmHg, giới hạn giảm 10-29 mmHg, bất thường giảm > 30 mmHg kết hợp với triệu chứng.
Biến chứng thần kinh tự động tiêu hoá:
Bệnh thần kinh ống tiêu hóa trên: triệu chứng lâm sàng: nuốt nghẹn, đầy bụng, ăn chậm tiêu, ợ chua, nóng bỏng hoặc đau thượng vị, buồn nôn, nôn.
- Bệnh thần kinh ống tiêu hóa dưới: táo bón, tiêu chảy.
Bệnh lý thần kinh tự động tiết niệu - sinh dục:
- Bệnh thần kinh bàng quang: tiểu khó tiểu không hết bãi, đờ bàng quang
- Bệnh thần kinh hệ sinh dục:
- Nam giới: rối loạn cương dương, liệt dương, rào ngược tinh dịch, phóng tinh ra quá sớm.
- Nữ: rối loạn kinh nguyệt, mất kinh, khô âm đạo, giảm cảm giác vùng bẹn, mất cảm giác kích thích tinh dục.
Bệnh thần kinh vận mạch
- Tăng tiết mồ hôi: vùng mặt và thân, xảy ra lúc bắt đầu các bữa ăn, lúc tập thể dục hoặc vào ban đêm.
- Giảm tiết mồ hôi ở phần xa gốc chi dưới: da khô, ngứa, rụng lông, bong vảy, dạn nứt, gia tăng chai chân và loạn dưỡng móng, tăng nguy cơ loét chân. Trường hợp nặng có thể gặp ở chi trên, phần dưới thân.
- Hạ đường huyết không nhận biết: ĐTĐ lâu năm dẫn đến rối loạn phóng thích catecholamine và đôi khi cả Glucagon do mất kiểm soát thần kinh phế vị làm lu mờ dấu hiệu hạ đường huyết.
Biến chứng thần kinh ngoại vi
- Triệu chứng cơ năng:
- Dị cảm ở đầu chi: cảm giác kiến bò, tê rần kim châm, rát bỏng.
- Giảm hoặc mất cảm giác tiếp xúc da, cảm giác nhiệt.
- Mất cảm giác ngược lên “dạng bốt” ở chân, “dạng đeo găng ở tay”.
- Đau ẩm ỉ hoặc kịch phát, tăng cảm giác đau ở chi và bụng nhiều về đêm.
- Khám thực thể:
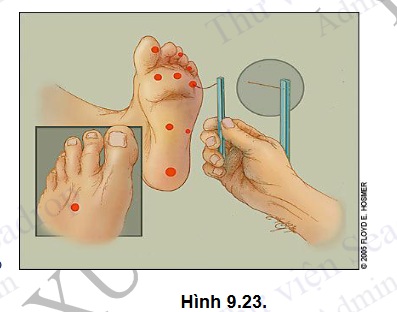
- Đánh giá cảm giác nông (cảm giác sờ): sử dụng monofilament 10gram, khám 10 vị trí. Mất 2/10 vị trí được đánh giá có rối loạn cảm giác nông, mất 4/10 vị trí được đánh giá có nguy cơ bị bệnh lí bàn chân ĐTĐ.
- Đánh giá cảm giác sâu (cảm giác rung - bản thể).
- Thăm dò điện cơ thần kinh.
- Trước khi chẩn đoán bệnh thần kinh do ĐTĐ cần loại trừ các bệnh lí thần kinh ngoại vi không do ĐTĐ như thiếu B12, nghiện rượu, suy thận , ngộ độc kim loại nặng, các bệnh viêm thoái hóa thần kinh mạn tính....
Biến chứng cầu thận do ĐTĐ được chẩn đoán dựa vào
- Microalbumin niệu (+) khi tỉ số albumin/creatinine: 30 - < 300 mcg/mg creatinin niệu. Thường là dấu hiệu sớm nhất , điển hình của bệnh cầu thận do ĐTĐ.
- Macroalbumin niệu (+) khi tỉ số albumin/creatinine > 300mcg/mg.
- Chỉ nên chẩn đoán biến chứng thận do ĐTĐ khi 2 trong 3 mẫu định lượng microalbumin niệu dương tính trong vòng 3-6 tháng.
Bệnh mạch vành
- Triệu chứng:
- Cơn đau thắt ngực: đau thắt ngực ổn định, hoặc không ổn định. Đau mờ nhạt, không điển hình, gọi là thiếu máu cơ tim thầm lặng, thậm chí nhồi máu cơ tim cấp không có đau ngực.
- Nhồi máu cơ tim: có khi phát hiện tình cờ trước dấu hiệu nhồi máu cũ trên điện tâm đồ, có khi là cơn đau thắt ngực dữ dội điển hình. Đôi khi chính nhờ dấu hiệu nhồi máu cơ tim mà bệnh đái tháo đường mới được phát hiện.
Bệnh mạch máu não
- Triệu chứng:
- Tất cả các dấu hiệu định khu: vỏ não, dưới vỏ, ... đều có thể xảy ra, nhanh ít hay nhiều. Liệt nửa người, liệt mặt, nói khó, nuốt khó, thất ngôn, rối loạn cảm giác nửa người, rối loạn thị giác, mất thăng bằng...
- Rối loạn ý thức.
- Đau đầu, buồn nôn gặp trong chảy máu dưới nhện.
- Nghe động mạch cảnh có thể có tiếng thổi chứng tỏ có hẹp.
- Siêu âm doppler là phương pháp tốt không xâm lấn để phát hiện tổn thương động mạch vùng cổ.
- Chụp động mạch được chỉ định khi tiến hành thủ thật khai thông động mạch cảnh.
Bệnh mạch máu ngoại vi
- Triệu chứng:
- Đau cách hồi, đau khi đi b
- Đau chân ở tư thế nằm, tăng lên về đêm.
- Chân lạnh, tím đỏ ở phần dưới, ở ngón chân.
- Vết loét, hoại tử, có thể kèm nhiễm trùng dẫn đến cắt cụt.
- Đánh giá qua thăm khám: tình trạng da, màu sắc, nhiệt độ da nóng/lạnh, tình trạng mạch của động mạch chày sau, động mạch mu chân, tình trạng các cơ cẳng chân và bàn chân.
- Đo huyết áp cổ chân cánh tay: chỉ số này thường > 1. Khi chỉ số này < 0,9 là thể hiện có biểu hiện tắc mạch.
- Siêu âm doppler: xác định vị trí và sự lan rộng các chổ động mạch hẹp hay tắc nếu có.
MỘT SỐ HÌNH ẢNH TRIỆU CHỨNG VÀ BIẾN CHỨNG CỦA ĐÁI THÁO ĐƯỜNG