HỘI CHỨNG ĐÔNG ĐẶC
Trên lâm sàng, hội chứng đông đặc thường nằm trong bệnh cảnh viêm phổi. Tuy nhiên cũng có thể gặp hội chứng đông đặc do các căn nguyên khác không phải nhiễm trùng gây ra. Các triệu chứng khám khi thấy như mô phổi bị đông đặc chứng tỏ có bệnh ở phế nang hoặc phế quản bị tắc.
Nguyên nhân thường gặp là nhiễm khuẩn (do vi khuẩn hay do virus), cũng có thể do mạch máu (tắc động mạch phổi) hoặc do u (trực tiếp do khối u hay gián tiếp do xẹp phổi). Nhu mô phổi bị đông đặc có thể: chiếm ở một thuỳ, một phân thuỳ hoặc co rút (thể tích vùng phổi bị tổn thương nhỏ lại) hoặc không co rút (thể tích vẫn bình thường).
Đông đặc không co rút
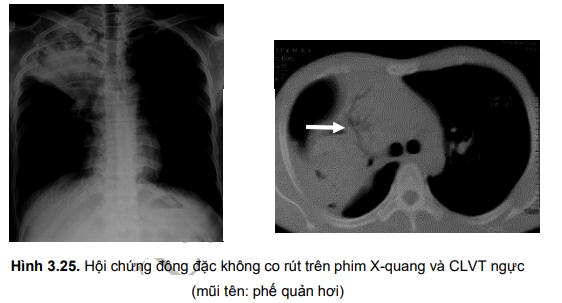
- Nguyên nhân thường gặp: viêm phổi thùy do vi khuẩn, lao, tắc mạch phổi. Có thể bị ở một hoặc nhiều thuỳ, phân thuỳ hoặc toàn bộ một bên phổi.
- Triệu chứng cơ năng phụ thuộc vào nguyên nhân, một số triệu chứng thường gặp:
- Sốt cao, rét run.
- Ho khạc đờm xanh, vàng, đôi khi có thể ho máu.
- Đau tức ngực, khó thở.
- Triệu chứng thực thể:
- Nhìn: lồng ngực cân đối hai bên.
- Sờ: rung thanh tăng.
- Gõ: đục.
- Nghe: rì rào phế nang giảm, có thể kèm theo.
- Ran nổ.
- Thổi ống khi nhu mô phổi bị đông đặc trên diện rộng.
- Tiếng cọ màng phổi khi có viêm màng phổi kèm theo.
- Triệu chứng toàn thân: tuỳ theo nguyên nhân có thể có sốt, hội chứng nhiễm trùng, ...
- Triệu chứng X-quang: vùng mờ thường có hình tam giác đỉnh quay về phía rốn phổi, bờ thẳng, có thể thấy phế quản hơi. Diện tích của phân thuỳ, t c cả phổi bị tổn thương bình thường, thể tích không bị giảm.
Đông đặc co rút
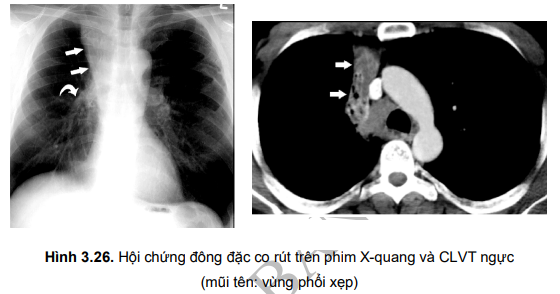
Nguyên nhân do lòng phế quản lớn bị tắc bởi khối u hoặc bị chèn ép từ ngoài vào gây xẹp phổi. Tuỳ theo vị trí có thể có: xẹp phổi phân thuỳ, thuỳ hay toàn bộ một phổi.
- Triệu chứng cơ năng tuỳ thuộc theo nguyên nhân: Ho máu, đau ngực, khó thở, hội chứng xâm nhập, ...
- Triệu chứng thực thể:
- Nhìn: không thấy gì đặc biệt nếu vùng phổi xẹp không lớn, nếu vùng phổi bị xẹp rộng thấy lồng ngực bên tổn thương xẹp và kém di động hơn so với bên lành.
- Sờ: rung thanh tăng.
- Gõ đục rõ.
- Nghe: rì rào phế nang giảm hoặc mất hẳn, không có ran. Có khi nghe được tiếng thổi ống.
- Triệu chứng X-quang: hình mờ tam giác, đỉnh về phía rốn phổi, bờ lồi hướng về trung tâm vùng mờ kèm theo một số triệu chứng gián tiếp như trung thất bị kéo về bên bệnh, vòm hoành nâng cao, khoang liên sườn hẹp lại. Các triệu chứng X-quang này giúp chẩn đoán phân biệt với hội chứng đông đặc không co rút.
Đông đặc rải rác
- Hội chứng đông đặc rải rác gặp trong phế quản phế viêm, lao phổi tiến triển,...
- Triệu chứng cơ năng rầm rộ: khó thở khi gắng sức hoặc khi nghỉ ngơi, ho.
- Triệu chứng lâm sàng gần giống như hội chứng đông đặc không co rút nhưng khám lâm sàng có ran nổ rải rác.
- Triệu chứng X-quang: nhiều đám mờ lan toả, ranh giới của bờ không rõ rệt.
HỘI CHỨNG CỦA MÀNG PHỔI
Khoang màng phổi là một khoang ảo nằm giữa lá thành và lá tạng màng phổi. Bình thường, trong khoang màng phổi có chứa khoảng 10 - 15ml dịch để lá thành và lá tạng trượt lên nhau dễ dàng.
Tràn dịch màng phổi
Triệu chứng cơ năng
- Tràn dịch màng phổi ít: đau ngực bên tràn dịch kiểu màng phổi (đau tăng khi ho, khi hít sâu và khi hắt hơi), không khó thở, bệnh nhân có xu hướng nằm nghiêng về bên lành để tránh đau.
- Tràn dịch màng phổi trung bình: khó thở nhẹ, bệnh nhân phải nằm nghiêng về bên tràn dịch.
- Tràn dịch màng phổi nhiều: khó thở nhiều, thở nhanh nông, bệnh nhân không nằm được, phải ngồi dậy.
- Ngoài ra bệnh nhân có thể có các triệu chứng như: ho khan, ho ông ổng, hoặc ho có đờm, ho nhiều khi thay đổi tư thế.
Triệu chứng thực thể
- Nhìn:
- Tràn dịch màng phổi ít thường không có thay đổi hình dáng lồng ngực.
- Tràn dịch tự do, số lượng nhiều: lồng ngực bên bệnh vồng, khoang liên sườn giãn rộng và di động kém hơn bên lành.
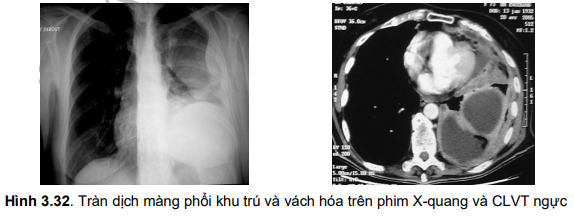
- Tràn dịch màng phổi phát hiện muộn (vách hóa hoặc dày dính màng phổi): lồng ngực bên bệnh bị xẹp, khoang liên sườn thu hẹp và di động kém hơn bên lành.
- Sờ: rung thanh giảm nhiều hoặc mất hẳn vùng tràn dịch.
- Gõ: đục vùng tràn dịch.
- Nghe: rì rào phế nang giảm hoặc mất vùng tràn dịch. Có thể nghe thấy tiếng cọ màng phổi ở giai đoạn đầu hoặc giai đoạn thoái lui.
- Hội chứng 3 giảm: rung thanh giảm, gõ đục, rì rào phế nang giảm hoặc mất.
- Tràn dịch ít và có đông đặc phổi, có thể nghe thấy tiếng thổi màng phổi, ran ẩm hoặc ran nổ.
- Tràn dịch nhiều: mỏm tim bị đẩy lệch về bên phổi lành.
Triệu chứng X-quang
Cần chỉ định chụp X-quang ngực (ở tư thế ngồi hay đứng) ở bệnh nhân tràn dịch màng phổi. Cần chụp phim nghiêng trong trường hợp tràn dịch màng phổi ít và khu trú.
- Trên phim thẳng:
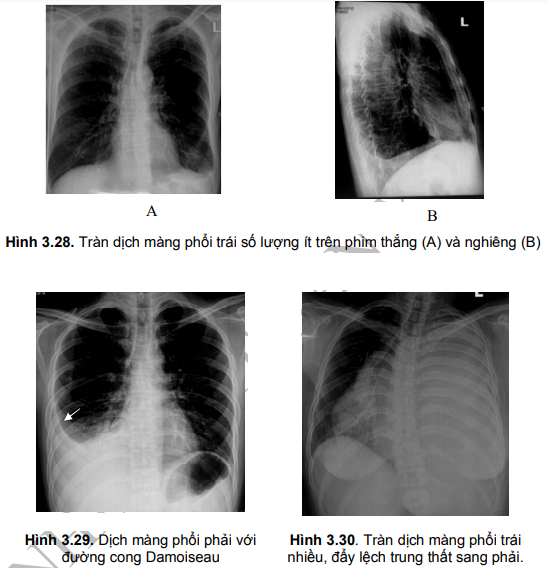
- Tràn dịch ít: tù góc sườn hoành.
- Tràn dịch mức độ trung bình: hình mờ tạo thành đường cong với bề lõm quay lên trên và hướng vào trong, gọi là đường cong Damoiseau.
- Tràn dịch mức độ nhiều: mờ toàn bộ một bên phổi, các thành phần của trung thất bị đẩy sang phía đối điện (trừ trường hợp tràn dịch có kèm theo xẹp phổi).
Xét nghiệm dịch màng phổi
Tính chất đại thể của dịch màng phổi
- Dịch trong, vàng chanh.
- Dịch là máu, để sẽ đông.
- Dịch đỏ, nâu, hồng, để không đông.
- Dịch mủ đục hoặc lởn vởn như nước dưa, có thể có mùi thối hoặc không.
- Dịch dưỡng chấp hoặc giả dưỡng chấp trắng đục.
Xét nghiệm sinh hóa dịch
- Giúp phân biệt dịch thấm hoặc dịch tiết.
- Dịch màng phổi là dịch tiết nếu:
- Protein dịch màng phổi > 30 g/l.
- Hoặc thỏa mãn ít nhất 1 trong 3 tiêu chuẩn sau (Tiêu chuẩn Light 1972).
| Xét nghiệm | Dịch thấm | Dịch tiết |
|---|---|---|
| Protein dịch màng phổi/huyết thanh | < 0,5 | lớn hơn 0,5 |
| LDH dịch màng phổi | < 2/3 giới hạn trên của bình thường | lớn hơn 2/3 giới hạn trên của bình thường |
| LDH dịch màng phổi/huyết thanh | < 0,6 | lớn hơn 0,6 |
- Dịch màng phổi là dịch thấm nếu không thỏa mãn bất cứ tiêu chuẩn nào nêu trên.
- Amylase dịch màng phổi: tăng trong các trường hợp nghi ngờ tràn dịch màng phổi do viêm tụy cấp hoặc mạn, thủng thực quản.
- Triglycerid dịch màng phổi: tăng trong các trường hợp nghi tràn dịch dưỡng chấp.
- Glucose dịch màng phổi: giảm trong viêm phổi màng phổi, ung thư, lao, tràn dịch màng phổi do thấp, sán lá phổi, u hạt tăng bạch cầu ưa acid. Tăng trong lupus ban đỏ hệ thống.
- Hemoglobin dịch màng phổi: cần làm nếu nghi ngờ dịch máu. Chẩn đoán chảy máu màng phổi nếu hemoglobin dịch màng phổi/ hemoglobin máu > 0,5.
Xét nghiệm vi sinh
- Nhuộm soi trực tiếp tìm trực khuẩn kháng cồn kháng toan (AFB) trong dịch màng phổi, tuy nhiên tỷ lệ (+) rất thấp.
- Xét nghiệm PCR-MTB dịch màng phổi, hoặc nuôi cấy tìm vi khuẩn lao trong các môi trường Loweinstein hoặc MGIT để chẩn đoán lao.
- Nhuộm soi trực tiếp hoặc nuôi cấy dịch màng phổi để tìm các vi khuẩn hiếu khí hoặc kỵ khí.
- Soi dịch màng phổi tìm ký sinh trùng hoặc nấm nếu có nghi ngờ
Xét nghiệm tế bào dịch màng phổi
- Đếm tế bào bạch cầu:
- Dịch tiết thường có BC > 1000/mcL.
- Dịch mủ thường có BC > 10000/mcL và tăng BC đa nhân trung tính
- Dịch màng phổi do nhiễm ký sinh trùng thường tăng BC ưa acid > 10%, cần phân biệt do có khí hoặc máu trong khoang màn phổi
- Dịch có BC lympho > 50% có thể gặp trong lao hoặc ung thư
- Xét nghiệm tế bào học dịch màn phổi
- Là phương pháp có giá trị trong chẩn đoán ung thư màng phổi nguyên phát hoặc thứ phát.
- Hiện nay có thêm kỹ thuật khối tế bào (cell block) dịch màng phổi, giúp tăng giá trị chẩn đoán của xét nghiệm tế bào học.
Một số xét nghiệm khác: tìm yếu tố dạng thấp, kháng thể kháng nhân, kháng thể kháng ds-DNA trong dịch màng phổi ở các trường hợp nghi ngờ bệnh mô liên kết.
Chẩn đoán xác định
- Hội chứng 3 giảm.
- Hình ảnh X-quang ngực hoặc siêu âm khoang màng phổi hoặc CLVT ngực có dịch.
- Chọc dò khoang màng phổi có dịch.
Chẩn đoán phân biệt
Cần chẩn đoán phân biệt với các trường hợp nghi ngờ hội chứng 3 giảm trên lâm sàng:
- Xẹp phổi: lồng ngực bên bệnh lép hơn, các khoang gian sườn hẹp, trung thất bị lệch về bên tổn thương, vòm hoành bên xẹp bị kéo lên cao.
- Dày dính màng phổi: lồng ngực bên bệnh lép hơn không nhiều, trên X-quang ngực có hình ảnh màng phổi dày có thể có hiện tượng ngấm vôi của màng phổi.
- U phổi sát với thành ngực - u phổi thể ngoại vi: khám có vùng đục lơ lửng, X-quang ngực có hình ảnh khối u choán chỗ sát với thành ngực.
- Ổ áp xe phổi sát với thành ngực ở giai đoạn chưa ộc mủ: bệnh nhân có hội chứng nhiễm trùng rõ rệt, trên X-quang ngực có hình ảnh khối mờ nằm sát với vùng ngoại vi, đến giai đoạn ộc mủ sẽ có hình ảnh mức nước mức hơi.
- Thiểu sản phổi: bệnh có tính chất bẩm sinh, X-quang ngực có hình ảnh một bên phổi kém phát triển.
Các thể tràn dịch màng phổi
- TDMP thể tự do.
- TDMP ít thể tự do: chỉ có thể phát hiện bằng XQ có góc sườn hoành tù hoặc phải nhờ đến siêu âm màng phổi hoặc chụp CLVT ngực.
- TDMP thể tự do với lượng dịch trung bình hoặc nhiều:
- Bệnh nhân có hội chứng 3 giảm ở vùng thấp.
- X-quang ngực có hình ảnh đường cong Damoiseau hoặc mờ toàn bộ một bên phổi, các cơ quan trung thất bị đẩy sang phía đối diện.
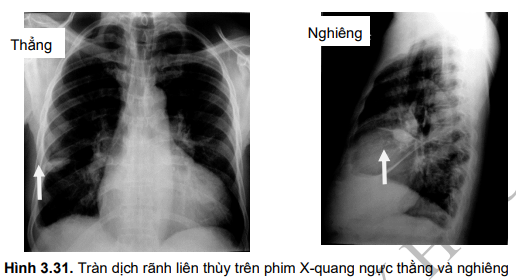
- TDMP thể khu trú: chỉ phát hiện nhờ thăm dò về cận lâm sàng (X-quang ngực, siêu âm màng phổi, CLVT ngực).
- Thể hoành (vòm hoành cao, đỉnh vòm hoành lệch ra 1/3 ngoài).
- Thể rãnh liên thuỳ (rãnh liên thuỳ dày, có hình thấu kính 2 mặt lồi hoặc hình cái vợt tenis).
- Thể nách (đám mờ lơ lửng ở vùng nách).
- Thể đỉnh (đám mờ ở vùng đỉnh phổi).
- Thể trung thất (hình ảnh trung thất rộng).
Chẩn đoán nguyên nhân
- Dịch thấm:
- Hội chứng thận hư, suy thận mạn.
- Xơ gan.
- Suy tim sung huyết.
- Thẩm phân phúc mạc.
- Suy giáp.
- Hội chứng Demon-Meigs (1 số trường hợp có TDMP là dịch tiết
- Suy dinh dưỡng.
- Dịch tiết
- Do lao.
- Do ung thư.
- Do nhiễm trùng phổi và màng phổi (vi khuẩn, nấm, virus, ký sinh trùng như amíp, sán lá phổi, sán lá gan lớn...).
- Do tắc động mạch phổi.
- Do các bệnh hệ thống (lupus, viêm khớp dạng thấp...)
- Tràn máu màng phổi: tỷ lệ hemoglobin dịch màng phổi/hemoglobin máu > 0,5.
- Do chấn thương lồng ngực.
- Ung thư màng phổi, ung thư di căn tới màng phổi.
- Tai biến của các thủ thuật thăm dò màng phổi: chọc dò màng phổi, sinh thiết màng phổi
- Vỡ phình tách động mạch chủ ngực.
- Bệnh Rendu Osler.
- Tràn dưỡng chấp màng phổi (chylothorax): dịch màng phổi trắng như sữa, tái phát rất nhanh. Soi vi thể thấy những giọt mỡ. Mỡ toàn phần của dịch màng phổi 1-4g/100ml. Triglyceride dịch màng phổi > 110mg/dl.
- Do chấn thương lồng ngực.
- Phẫu thuật lồng ngực gây lỗ dò ống ngực - màng phổi.
- Viêm bạch mạch do lao, giun chỉ.
- Do ung thư hệ lympho hoặc ung thư phế quản di căn.
- Các nguyên nhân TDMP thường gặp trên lâm sàng bao gồm:
- Lao màng phổi.
- Viêm phổi - màng phổi.
- Suy tim sung huyết.
- Ung thư.
- Xơ gan.
- Suy thận.
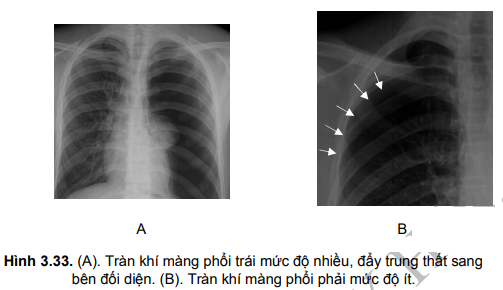
Tràn khí màng phổi
Tràn khí màng phổi (TKMP) là tình trạng xuất hiện khí trong khoang màng phổi.
Triệu chứng cơ năng
- Đau ngực: xuất hiện đột ngột, tự nhiên hoặc sau một gắng sức mạnh hoặc thay đổi áp suất đột ngột. Đau âm ỉ, hoặc đau nhói, đôi khi đau như dao đâm. Đau tăng khi hít vào sâu, khi ho, khi cử động.
- Ho khan, khi thay đổi tư thế.
- Khó thở, tăng lên khi gắng sức. Khó thở nhiều gặp trong tràn khí màng phổi áp lực, bệnh nhân có bệnh lý hô hấp trước đó như bệnh phổi tắc nghẽn mạn tính, giãn phế quản, bệnh bụi phổi, xơ phổi, tâm phế mạn,...
Triệu chứng thực thể
- Nhìn
- Tràn khí ít: lồng ngực hai bên cân
- Tràn khí nhiều: 1 bên lồng ngực căng phồng, khoang liên sườn giãn rộng, kém di động theo nhịp thở.
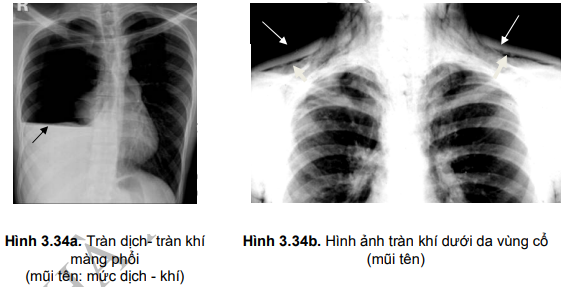
- Có thể có dấu hiệu tràn khí dưới da: cổ bạnh, mắt híp.
- Sờ: rung thanh giảm hoặc mất bên bệnh, ấn lạo xạo vùng dưới da nếu có tràn khí dưới da.
- Gõ: vang trống.
- Nghe: rì rào phế nang mất, có thể tiếng thổi vò.
- Tam chứng Galliard: rung thanh giảm, gõ vang và rì rào phế nang mất.
- Tràn khí nhiều: thay đổi vị trí bình thường của tim, gan, dạ dày.
Triệu chứng X-quang phổi
- Phổi bên tràn khí căng to, khoang liên sườn nằm ngang, phế trường quá sáng, không thấy các nhánh phế quản, mạch máu của phổi, thấy hình đường viền ngăn giữa nhu mô phổi và vùng tràn khí.
- Nhu mô phổi bị co kéo về phía rốn phổi.
- Trung thất bị đẩy về bên phổi lành, vòm hoành bị đẩy xuống dưới.
Chẩn đoán phân biệt
- Kén khí phổi với TKMP khu trú: kén khí xuất hiện từ trước, bệnh nhân không có triệu chứng lâm sàng, trên phim X-quang: thành kén khí mỏng, góc tiếp giáp với thành ngực là góc nhọn (TKMP khu trú: góc tiếp giáp với màng phổi là góc tù). Chẩn đoán xác định bằng chụp cắt lớp vi tính ngực.
- Giãn phế nang nặng: bệnh nhân có biểu hiện suy hô hấp mạn tính, trên phim chụp X-quang phổi thấy trường phổi 2 bên quá sáng, tuy nhiên còn thấy nhu mô phổi đến sát thành ngực.
- Nếp da cơ ở thành ngực, bóng vú ở phụ nữ.
Các thể tràn khí màng phổi
Đa số gặp tràn khí màng phổi 1 bên. Ngoài ra cũng có thể gặp các thể tràn khí:
- Tràn khí màng phổi hai bên, tràn khí màng phổi có van hay tràn khí màng phổi xảy ra trên bệnh nhân suy hô hấp. Cần phải dẫn lưu khí cấp cứu, nếu không tiên lượng rất xấu.
- Tràn khí màng phổi có dây dính chứng tỏ màng phổi bị dính từ trước.
- Tràn dịch- tràn khí phối hợp: vừa có tràn dịch, vừa có tràn khí trong khoang màng phổi. Thường gặp do ổ áp xe phổi vỡ vào khoang màng phổi; do thủ thuật chọc hút dịch màng phổi gây lọt khí vào khoang màng phổi, sinh thiết màng phổi; tràn máu tràn khí do chấn thương ngực, đứt dây chằng màng phổi...
Nguyên nhân tràn khí màng phổi
- TKMP tự phát nguyên phát: không rõ nguyên nhân, thường gặp ở người trẻ, cao gầy, hút thuốc.
- TKMP tự phát thứ phát sau một số bệnh phổi:
- Bệnh phổi tắc nghẽn mạn tính, hen phế quản. Cần nghĩ tới TKMP khi bệnh nhân đang ổn định, đột ngột xuất hiện suy hô hấp nặng.
- Nhiễm khuẩn phổi: do tụ cầu vàng, do vi khuẩn Gram âm, do Pneumocystis jiroveci, lao phổi.
- Các bệnh phổi mô kẽ: xơ phổi mô kẽ lan toả, bụi phổi silic, bệnh sarcoidosis, bệnh phổi đột lỗ, tắc động mạch phổi đều có thể có biến chứng TKMP.
- Bệnh tự miễn: viêm khớp dạng thấp, viêm da cơ, xơ cứng bì.
- Ung thư phế quản phổi di căn màng phổi gây thủng màng phổi: hiếm gặp.
- Tràn khí màng phổi do chấn thương hoặc vết thương: vết thương ngực hở hoặc gẫy xương sườn gây tổn thương phổi, dập nhu mô phổi.
- Tràn khí màng phổi do các thủ thuật chẩn đoán và điều trị: chọc dịch màng phổi, sinh thiết màng phổi, sinh thiết phổi xuyên thành ngực, sinh thiết xuyên vách phế quản qua nội soi phế quản, mở màng phổi, đặt catheter tĩnh mạch dưới đòn, bóp bóng quá mạnh hoặc thở máy áp lực cao, bệnh nhân chống máy (chấn thương phổi do áp lực),...
HỘI CHỨNG TRUNG THẤT
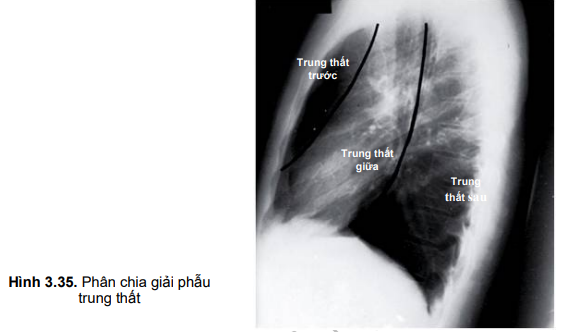
Giải phẫu trung thất
- Trung thất là một vùng nằm trong lồng ngực được giới hạn hai bên bởi lá thành màng phổi, phía trước là xương ức, phía sau là cột sống ngực, phía trên là nền cổ và phía dưới là cơ hoành ngực. Trung thất thường được phân chia làm 3 phần gồm trung thất trước, trung thất giữa và trung thất sau.
Bảng 3.1. Giải phẫu trung thất và các cấu trúc liên quan
| Phân chia | Giới hạn | Cấu trúc bình thường | Cấu trúc bất thường |
|---|---|---|---|
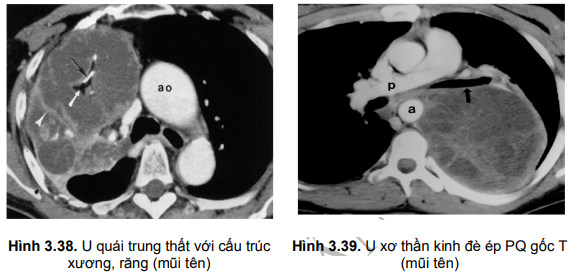
| Trung thất trước | Trước: xương ức. Sau: màng tim, động mạch chủ lên, động mạch cánh tay đầu | Hạch bạch huyết, Mô liên kết, Tuyến ức (còn sót lại ở người lớn) | U tuyến ức, U lympho tế bào mầm (u quái, u nguyên bào nuôi). U lympho, U tuyến giáp, U trung mô (u mỡ, cơ,...), Thoát vị hoành |
| Trung thất giữa | Trước: màng ngoài tim phía trước, động mạch chủ lên, động mạch cánh tay đầu; Sau: màng ngoài tim phía sau | Màng ngoài tim; Tim Mạch: động mạch chủ lên, tĩnh mạch chủ, các động mạch phổi, Khí quản, Hạch bạch huyết; Thần kinh: hoành, thần kinh phế vị | Hạch bạch huyết, U lympho, Kén màng ngoài tim, Kén phế quản, Hạch lành tính, Thoát vị hoành, Phình mạch |
| Trung thất sau | Trước: màng ngoài tim; Sau: thành sau lồng ngực | Động mạch chủ xuống, Thực quản, Cột sống Thần kinh: thần kinh giao cảm, thần kinh phế vị đoạn dưới, Hạch bạch huyết, mô liên kết | U thần kinh, Thoát vị màng não tủy, U thực quản, Thoát vị hoành, Phình động mạch chủ |
Triệu chứng lâm sàng
Khi có sự chèn ép các thành phần của trung thất, có thể gây ra bốn nhóm triệu chứng:
- Triệu chứng chèn ép khí phế quản.
- Triệu chứng chén ép các mạch máu.
- Triệu chứng chèn ép thực quản.
- Triệu chứng chèn ép dây thần kinh.
Triệu chứng chèn ép khí phế quản
Có ba triệu chứng chính:
- Khó thở: thường khó thở vào, kèm theo tiếng thở rít, rút lõm hõm trên, dưới ức, rõ hơn khi nằm ngửa hoặc nằm nghiêng.
- Ho: ho khan, ho từng cơn và có khi ho ra máu.
- Đau ngực: tính chất thay đổi tuỳ theo vị trí chèn ép.
- Có thể đau ở vị trí cố định.
- Có thể đau dọc theo đường đi dây thần kinh liên sườn.
- Có thể đau lan lên cổ và hai tay.
Triệu chứng chèn ép các mạch máu
Hội chứng chèn ép tĩnh mạch chủ trên.
- Chèn ép tĩnh mạch chủ trên gây ứ trệ máu ở não dẫn đến các biểu hiện:
- Nhức đầu, khó ngủ, làm việc trí óc chóng mệt.
- Tím: lúc đầu có thể chỉ có ở môi, má, tai, tăng lên khi ho và gắng sức. Giai đoạn sau, nửa người phía trên tím hoặc đỏ tím.
- Phù: ở mặt, cổ, hố thượng đòn đầy, lồng ngực, lưng có khi cả hai tay (phù kiểu áo khoác).
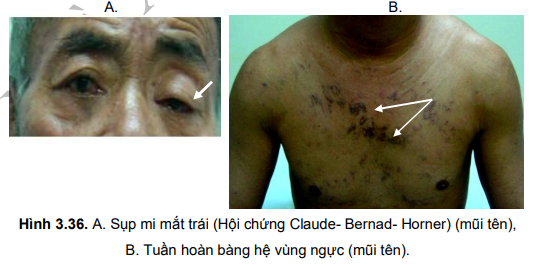
- Tĩnh mạch nổi to: tĩnh mạch cổ, tĩnh mạch dưới lưỡi nổi to lên, tĩnh mạch bàng hệ phát triển (các lưới tĩnh mạch nhỏ ở dưới da bình thường không nhìn thấy hoặc không có, bây giờ nở to ra, ngoằn ngoèo, đỏ hay tím...).
- Tuỳ theo vị trí tắc, phù và tuần hoàn bàng hệ có thể có mức độ và hình thái khác nhau:
- Tắc ở trên chỗ vào của tĩnh mạch đơn: ứ trệ ở phần trên lồng ngực, cổ gáy. Máu tĩnh mạch ở vùng đó trở về tĩnh mạch chủ qua tĩnh mạch vú trong, tĩnh mạch sống, đổ vào tĩnh mạch đơn qua các tĩnh mạch liên sườn trên.
- Tắc ở dưới chỗ vào của mạch tĩnh mạch đơn: chèn ép hoàn toàn tĩnh mạch chủ trên, máu tĩnh mạch bị ứ trệ, dồn ngược dòng tĩnh mạch đơn lớn vào các nhánh nối tĩnh mạch ngực bụng sâu, đổ vào tĩnh mạch chủ dưới. Khám có thể thấy tĩnh mạch bàng hệ nổi lên ở nền lồng ngực.
- Tắc ở ngay chỗ vào của tĩnh mạch đơn và tĩnh mạch chủ: ứ trệ tuần hoàn rất nhiều. Tĩnh mạch bàng hệ nổi rõ ở tất cả lồng ngực và phần trên của bụng.
- Hội chứng chèn ép tĩnh mạch chủ dưới: tắc ở gần chỗ vào của tĩnh mạch chủ dưới gây tuần hoàn bàng hệ nhiều ở bụng và nền lồng ngực. Có thể thấy gan to, phù chi dưới.
- Triệu chứng chèn ép động mạch dưới đòn: mạch nảy không đều ở hai tay, bên bị chèn ép, mạch yếu hơn. Huyết áp động mạch cũng không đều ở hai bên cánh tay, huyết áp đo ở cánh tay bên bị chèn ép thấp hơn.
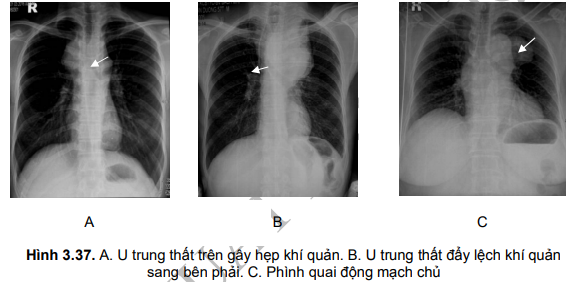
- Triệu chứng chèn ép động mạch phổi: khó thở khi gắng sức. Nghe tim có tiếng thổi tâm thu ở khoang liên sườn hai cạnh ức bên trái. Thường là do túi phồng động mạch chủ đè vào động mạch phổi.
Triệu chứng chèn ép thực quản
- Khó nuốt hoặc nuốt đau.
- Đau ngực phía sau lưng, lan sang bên hoặc lên trên.
Triệu chứng chèn ép thần kinh
- Chèn ép thần kinh quặt ngược trái: nói khàn, có khi mất giọng, hoặc giọng đôi.
- Chèn ép thần kinh giao cảm cổ: đồng tử co lại, hẹp khe mắt, mắt lõm sâu, sụp mi, gò má đỏ (hội chứng Claude- Bernard-Horner).
- Chèn ép vào đám rối thần kinh cánh tay (các rễ từ C8 - D11): Đau lan lên vai và mặt trong cánh tay (Hội chứng Pancoat- Tobias) gặp trong ung thư đỉnh phổi
- Đau dây thần kinh liên sườn.
- Chèn ép thần kinh hoành: nấc, đau vùng cơ hoành, khó thở do liệt cơ hoành.
- Chèn ép thần kinh phế vị: tim đập nhanh, hồi hộp, đánh trống ngực.
Triệu chứng toàn thân
- Nhược cơ: có thể xuất hiện ở mắt, liệt mặt, liệt hầu họng hoặc liệt chân tay. Chẩn đoán nhược cơ được khẳng định với test prostigmin. Nhược cơ thường chỉ gặp ở u tuyến ức lành tính.
- Các biểu hiện của hội chứng cận ung thư: sốt, gầy sút cân, chán ăn,...
Chẩn đoán hình ảnh
Chụp X-quang ngực
Chụp phim X-quang ngực thẳng, nghiêng giúp xác định vị trí, kích thước của tổn thương ở trung thất.
- Trên phim X-quang ngực thẳng, khối u trung thất có đặc điểm:
- Đám mờ đều, bờ rõ.
- Bờ ngoài vồng vào phía phổi, bờ trong không rõ vì bị hòa vào trong đám mờ của trung thất bình thường.
- Góc tiếp xúc của khối u với trung thất là góc tù.
- Hình ảnh đè đẩy các cấu trúc trong trung thất: khí quản, tim, động mạch chủ,...
- Trên phim X-quang ngực tư thế nghiêng:
- Xác định vị trí của u trung thất: trước, giữa hoặc sau.
- Hình ảnh đè đẩy thực quản (chụp thực quản có uống barit cản quang).
- Hình ảnh X-quang không cho phép chẩn đoán xác định nguyên nhân u trung thất nhưng giúp gợi ý nguyên nhân trong một số trường hợp:
- Ung thư hạch bạch huyết: hình mờ hai bên trung thất, bờ rõ từ cuống tim lên đến đỉnh phổi.
- Di căn ung thư (gan, dạ dày, phổi): hình mờ một bên trung thất có thể thấy nhiều khối mờ tròn ở phổi.
- Bệnh Hodgkin: hình mờ hai bên trung thất thấy bờ rõ rệt hình vòng cung. Ngoài ra còn có thể thấy các triệu chứng khác của bệnh: hạch to ở cổ, nách, thượng đòn, bẹn. Sinh thiết hạch có nhiều tế bào Sternberg.
- Viêm mủ trung thất do viêm thực quản gây rò thực quản - trung thất. Trên X-quang thấy có hình ảnh tràn khí trung thất. Viêm thực quản thường xảy ra khi người bệnh bị hóc xương.
- Sarcoidosis: trên X-quang ngực có thể thấy hạch to rốn phổi đối xứng 2 bên, hạch trung thất, ngoài ra có thể thấy các tổn thương phổi kẽ hoặc các đám mờ rải rác nhu mô phổi.
Chụp cắt lớp vi tính ngực có tiêm thuốc cản quang
Chụp cắt lớp vi tính ngực có tiêm thuốc cản quang cho phép đánh giá chính xác các đặc điểm khối u trung thất. Cũng giống như X-quang ngực, chụp cắt lớp vi tính ngực không cho phép chẩn đoán xác định nguyên nhân u trung thất. Tuy nhiên hình ảnh trên cắt lớp vi tính có giá trị gợi cao trong chẩn đoán nguyên nhân u trung thất.
- Cho phép xác định chính xác vị trí, kích thước u trung thất và cho phép đánh giá tỷ trọng cũng như mức độ ngấm thuốc, tình trạng xâm lấn, chèn ép của u trung thất vào các cấu trúc, thành phần trung thất.
- Giúp chẩn đoán phân biệt u trung thất với phình động mạch chủ, u mỡ, tổ chức mỡ màng ngoài tim, kén dịch trung thất,...
- Hỗ trợ sinh thiết, chọc hút khối u xuyên thành ngực.
Chụp cộng hưởng từ (MRI)
Chụp cộng hưởng từ ngực được chỉ định trong một số trường hợp sau:
- Xác định xâm lấn mạch máu và cấu trúc thần kinh: xâm lấn đám rối thần kinh cánh tay.
- Bệnh nhân có suy thận hay tiền sử dị ứng: chống chỉ định dùng thuốc cản quang.
- Phân biệt u với mỡ trung thất hay mô mềm xung quanh.
Các phương pháp thăm dò xâm lấn
Các phương pháp thăm dò xâm lấn cho phép tiếp cận trực tiếp khối u trung thất qua đó tiến hành sinh thiết và chẩn đoán xác định căn nguyên u trung thất. Chỉ định các phương pháp thăm dò xâm lấn phụ thuộc vào vị trí, kích thước, đặc điểm của khối u trung thất:
- Nội soi phế quản: chỉ định trong trường hợp u trung thất xâm lấn vào khí, phế quản.
- Sinh thiết u trung thất dưới sự hướng dẫn của cắt lớp vi tính: chỉ định với những khối u trung thất có kích thước lớn, nằm sát thành ngực thường là ở trung thất trước hoặc trung thất sau.
- Nội soi trung thất: chỉ định với những khối u trung thất trước, u trung thất giữa
- Nội soi lồng ngực: chỉ định với những khối u trung thất sau hay u trung thất giữa nằm sâu.
HỘI CHỨNG SUY HÔ HẤP
Suy hô hấp là hội chứng trong đó hoạt động của hệ hô hấp không đảm bảo được nhu cầu chuyển hóa của cơ thể về trao đổi khí gồm nhận oxy và thải CO2. Suy hô hấp đe dọa đến tính mạng do đó cần phải xử trí khẩn trương.
Triệu chứng lâm sàng
Rối loạn ý thức
- Gai đoạn đầu: lo lắng, kích thích.
- Giai đoạn muộn: ngủ gà, có thể co giật, hôn mê.
Khó thở là triệu chứng quan trọng trong suy hô hấp biểu hiện
- Giảm độ bão hòa oxy máu: Sp02 < 90%, PaO2 < 60mmHg.
- Rối loạn nhịp thở: nhịp thở nhanh (trên 25 lần/phút) hoặc chậm, rời rạc, thậm chí ngừng thở.
- Có thể kèm theo các kiểu thở bất thường (Kussmall, Cheynes - Strokes).
- Co kéo cơ hô hấp phụ.
- Có thể kèm theo tiếng thở rít, khò khè: hen, bệnh phổi tắc nghẽn mạn tính.
Tím
- Tím môi hoặc đầu chi. Giai đoạn muộn tím toàn thân.
- Trong trường hợp ngộ độc khí CO, có thể không có tim hoặc tím xuất hiện muộn.
Rối loạn huyết động
Thường là biểu hiện đi cùng với suy hô hấp nguy kịch. Trong một số trường hợp suy hô hấp là hậu quả của các bệnh lý tim mạch gây rối loạn huyết động.
- Mạch nhanh, có thể kèm theo các rối loạn nhịp (rung nhĩ, nhịp nhanh thất, nhanh trên thất, rung thất,...). Trường hợp suy hô hấp nguy kịch, mạch có thể chậm, rời rạc hoặc ngừng tim.
- Huyết áp: giai đoạn đầu huyết áp bình thường hoặc tăng nhẹ, giai đoạn muộn huyết áp tụt, kẹt.
Các triệu chứng gợi ý một số nguyên nhân suy hô hấp
- Phù phổi cấp
- Tiền sử bệnh tim mạch: suy tim, tăng huyết áp,.
- Khó thở xuất hiện đột ngột.
- Ho khạc bọt hồng.
- Huyết áp tăng, mạch nhanh.
- Ran ẩm khắp hai phổi.
- Viêm phổi
- Diễn biến cấp tính.
- Ho, khạc đờm đục.
- Nghe phổi ran ẩm, ran nổ.
- Hội chứng đông đặc.
- Hội chứng nhiễm trùng : sốt cao, môi khô, lưỡi bẩn,...
- Đợt cấp bệnh phổi tắc nghẽn mạn tính hoặc cơn hen
- Tiền sử tiếp xúc yếu tố nguy cơ
- Ho khạc đờm, khó thở.
- Lồng ngực hình thùng.
- Co kéo cơ hô hấp phụ.
- Ran rít, ran ngáy, rì rào phế nang giảm hai phổi.
- Tràn khí màng phổi
- Đau ngực, khó thở xuất hiện đột ngột.
- Lồng ngực bên bệnh giãn căng, giảm di động.
- Tam chứng Galliard bên bệnh: rì rào phế nang giảm, gõ vang trống, rung thanh
- Dị vật đường thở
- Khó thở xuất hiện đột ngột với hội chứng xâm nhập.
- Tiếng thở rít, rút lõm hõm ức.
- Tiến triển nhanh: tím, nếu không được cấp cứu kịp thởi có thể dẫn đến ngừng thở, ngừng tim.
Triệu chứng cận lâm sàng
- Khí máu động mạch: giúp chẩn đoán xác định và phân loại suy hô hấp, đánh giá mức độ nặng và theo dõi đáp ứng điều trị. Các thông số quan trọng: pH, PaCO2, PaO2, HCO3-.
- Điện tâm đồ, siêu âm tim: chẩn đoán bệnh lý tim mạch gây suy hô hấp hoặc biến chứng tim mạch do suy hô hấp (phù phổi cấp do suy tim, tắc mạch phổi, rối loạn nhịp tim.).
- Các thăm dò chẩn đoán hình ảnh: X-quang ngực, CLVT ngực, siêu âm màng phổi giúp chẩn đoán các bệnh lý hô hấp (viêm phổi, tràn khí màng phổi, tắc động mạch phổi).
- Công thức máu: thiếu máu hoặc đa hồng cầu, tình trạng viêm, nhiễm trùng.
- Chức năng gan, thận, điện giải: chẩn đoán các rối loạn kèm theo (suy gan, suy thận, rối loạn điện giải).
Phân loại
Dựa vào thành phần khí máu động mạch, suy hô hấp được phân chia thành hai loại:
- Suy hô hấp type I: giảm nồng độ oxy máu.
- PaO2 < 60 mmHg.
- PaCO2 bình thường hoặc giảm.
- Suy hô hấp type II: tăng nồng độ CO2 máu.
- PaCO2 > 45 mmHg.
- Kèm theo giảm PaO2.
Dựa vào thời gian diễn biến có thể phân loại suy hô hấp thành:
- Suy hô hấp cấp: xảy ra trong thời gian ngắn, diễn biến nhanh, trong vài phút hoặc vài giờ, triệu chứng lâm sàng rầm rộ, có những biến đổi đe dọa tính mạng trên kết quả khí máu và rối loạn toan kiềm.
- Suy hô hấp mạn: xảy ra trong thời gian dài hơn, triệu chứng không rầm rộ, thậm chí kín đáo.
- Suy hô hấp cấp tính xuất hiện trên bệnh nhân suy hô hấp mạn tính.
Trong suy hô hấp tăng nồng độ CO2 máu cấp tính, pH thường < 7,3, suy hô hấp tăng CO2 máu mạn tính, pH thường chỉ giảm nhẹ hoặc thậm chí trong giới hạn bình thường.
Trong suy hô hấp giảm nồng độ oxy máu thường khó phân biệt cấp hay mạn chỉ dựa vào kết quả khí máu, cần xem xét các dấu hiệu lâm sàng của giảm oxy máu mạn tính như đa hồng cầu, tâm phế mạn để chẩn đoán.
Các nguyên nhân gây suy hô hấp
Các nguyên nhân thường gặp gây suy hô hấp giảm oxy máu
- Phù phổi cấp.
- Viêm phổi.
- Bụi phổi, xơ phổi.
- Tràn khí màng phổi.
- Tắc động mạch phổi.
- Bệnh tim bẩm sinh có tím.
- Hội chứng suy hô hấp cấp tiến triển.
Các nguyên nhân thường gặp gây suy hô hấp tăng CO2 máu
- Bệnh phổi tắc nghẽn mạn tính, hen.
- Quá liều thuốc, ngộ độc thuốc.
- Nhược cơ, bệnh đa dây thần kinh, bại liệt, rối loạn cơ nguyên phát, rối loạn chuyển hóa porphyrin, uốn ván, suy giáp.
- Phẫu thuật phong bế thần kinh cổ, tổn thương cột sống cổ.
- Giảm thông khí phế nang nguyên phát, hội chứng giảm thông khí ở người béo phì.