Nghe tim đã trở thành phương pháp chủ đạo để chẩn đoán nhanh và không thể bỏ qua được tại giường bệnh. Để thành thạo các kỹ năng thăm khám tim đòi hỏi sự kiên nhẫn, thực hành nhiều lần, nhưng gần đây ít được chú ý đi bởi sự phát triển của các cận lâm sàng và hạn chế về thời gian thực hành lâm sàng. Đã có nhiều cảnh báo sự yếu kém về các kỹ năng khám lâm sàng hiện nay, cũng như các thiếu hụt về tài liệu cho hệ thống tim mạch ở tất cả các cấp đào tạo. Chương này tổng hợp các kiến thức về giải phẫu và sinh lý học áp dụng cho việc thăm khám, nhìn - sờ - gõ và nghe tim giúp cho việc chẩn đoán hiệu quả, chính xác.
VỊ TRÍ ĐỐI CHIẾU TIM VÀ CÁC MẠCH MÁU LỚN TRÊN THÀNH NGỰC
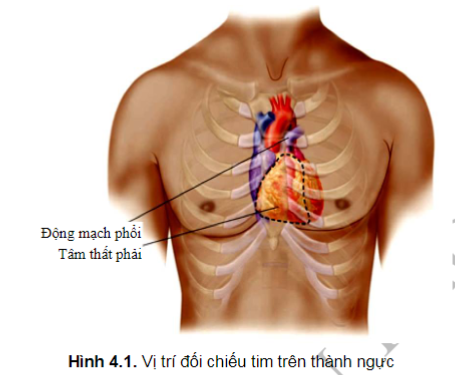
Trước tiên, cần hình dung các cấu trúc bên trong của tim khi nhìn từ thành ngực. Tâm thất phải chiếm hầu hết mặt trước của tim. Tâm thất phải và động mạch phổi tạo thành một cấu trúc áp sát phía sau và bên trái của xương ức (viền đen trong Hình 4.1).
Giới hạn dưới của tâm thất phải nằm dưới đường nối của xương ức và mũi ức. Tâm thất phải hẹp dần lên trên và liên tiếp với động mạch phổi ở ngang mức xương ức hay đáy tim - cực trên của tim ở khoang liên sườn 2 bên phải và trái cạnh xương ức.
Tâm thất trái, nằm sau tâm thất phải và bên trái, tạo nên bờ trái của tim (Hình 4.1). Đầu dưới cùng của nó thường là mỏm tim. Tìm mỏm đập của tim là động tác lâm sàng quan trọng, được xác định bằng sờ vùng trước tim tìm vị trí đập mạnh nhất (PMI: point of maximal impulse). Vị trí này nằm ở bờ trái của tim và thường ở khoang liên sườn 5, cách đường giữa ngực từ 7cm đến 9cm, điển hình là ở đường giữa xương đòn trái. PMI không phải lúc nào cũng sờ được, ngay cả ở một bệnh nhân khỏe mạnh với một trái tim bình thường.
- Ở tư thế nằm ngửa, đường kính của PMI có thể lớn, khoảng 1- 2,5 cm.
- Lưu ý, ở một số bệnh nhân, vùng đập trước tim mạnh nhất có thể không ở mỏm của tâm thất trái. Ví dụ, ở những bệnh nhân bị bệnh phổi tắc nghẽn mạn tính, các vùng đập sờ thấy nổi bật nhất có thể là ở gần vùng mũi ức hoặc vùng thượng vị do phì đại thất phải (dấu hiệu Hartzer).
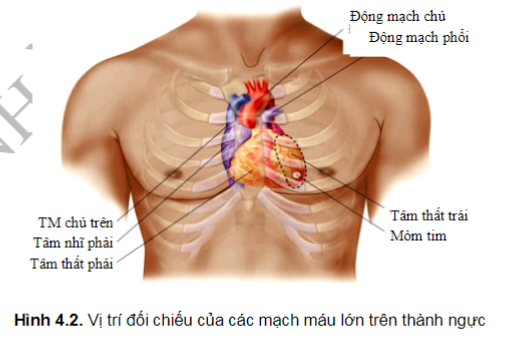
Phía trên của tim có các mạch máu lớn. Động mạch phổi chia đôi sớm thành các nhánh bên trái và bên phải. Cung ĐMC lên đi từ tâm thất trái đến góc xương ức rồi uốn cong sang trái và sau đó đi xuống. Các tĩnh mạch chủ trên và chủ dưới mang máu tĩnh mạch từ phần trên và dưới của cơ thể về tâm nhĩ phải.
CÁC BUỒNG TIM, VAN TIM VÀ TUẦN HOÀN TIM
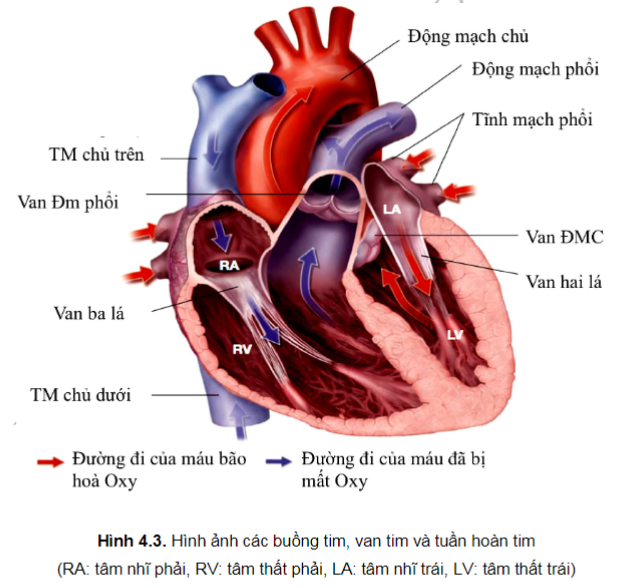
Tuần hoàn qua tim được miêu tả bằng sơ đồ hình 4.3: các buồng tim, van tim và hướng của dòng máu. Van ba lá (van BL) và van hai lá (van HL) còn được gọi là van nhĩ thất. Các van động mạch chủ (van ĐMC) và van động mạch phổi (van ĐMP) được gọi là van bán nguyệt bởi vì mỗi lá van của nó có hình dáng như một nửa vầng trăng, hay còn gọi là hình tổ chim. Các lá van đóng mở không đồng thời:trong thì tâm thu, các van ĐMC và van ĐMP mở ra, máu được tống qua các động mạch đó còn các van nhĩ thất đóng lại và trong thì tâm trương thì ngược lại:các van nhĩ thất mở ra còn van ĐMC và ĐMP đóng lại.
Khi các van tim đóng, tiếng tim T1 và T2 tạo ra từ sự rung các lá van, các cấu trúc tim liền kề và dòng máu (T1 là do đóng các van nhĩ thất, T2 là do đóng các van ĐMC và động mạch phổi). Nghiên cứu kỹ các vị trí và chuyển động của van nhĩ thất và van bán nguyệt có liên quan đến các hoạt động trong chu kỳ tim,từ đó giúp cải thiện sự chính xác trong chẩn đoán khi nghe tim.
CÁC HOẠT ĐỘNG CỦA TIM TRONG MỘT CHU KỲ
Tim hoạt động như một máy bơm và tạo ra những áp lực thay đổi bởi sự co và giãn các buồng tim. Tâm thu là khoảng thời gian tâm thất co bóp. Trong sơ đồ hình 4.4, áp lực trong tâm thất trái tăng từ 3 - 4 mmHg ở trạng thái nghỉ ngơi cho đến áp lực đỉnh (bình thường là 120 mmHg). Sau khi tâm thất trái tống máu vào ĐMC, áp lực này bắt đầu giảm dần. Tâm trương là giai đoạn tâm thất giãn ra, áp lực tâm thất giảm trở lại đến 3 - 4 mmHg và dòng máu từ tâm nhĩ sẽ đổ xuống tâm thất. Cuối kỳ tâm trương, áp lực tâm thất tăng nhẹ bởi tâm nhĩ co bóp tống máu xuống.
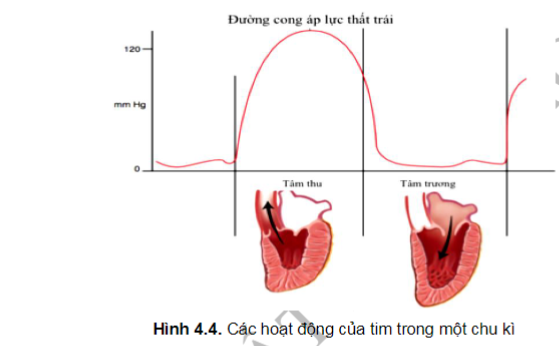
Lưu ý rằng trong suốt quá trình tâm thu, van ĐMC mở, thất trái bơm máu vào ĐMC. Van HL được đóng lại, ngăn ngừa máu phụt ngược lại vào tâm nhĩ trái. Ngược lại, trong suốt kỳ tâm trương, van ĐMC đóng, ngăn ngừa trào ngược máu từ ĐMC trở về tâm thất trái, còn van HL mở ra, dòng máu đổ từ tâm nhĩ trái xuống tâm thất trái. Còn bên tim phải: trong quá trình tâm thu, van ĐMP mở ra và van BL đóng lại để dòng máu được tống từ tâm thất phải vào ĐMP. Trong suốt kỳ tâm trương, van ĐMP đóng và van BL mở ra cho dòng máu đổ về tâm thất phải.
Hiểu được mối quan hệ của sự thay đổi áp lực trong các buồng tim trái (tâm nhĩ trái, tâm thất trái và ĐMC), cùng với vị trí và hoạt động của các van tim, là nền tảng để hiểu các tiếng tim: liên quan đến đóng các lá van, sự căng các cấu trúc liên quan, vị trí các lá van và chênh áp tại thời điểm tâm nhĩ và tâm thất thu và các hiệu ứng âm thanh di chuyển cột máu.
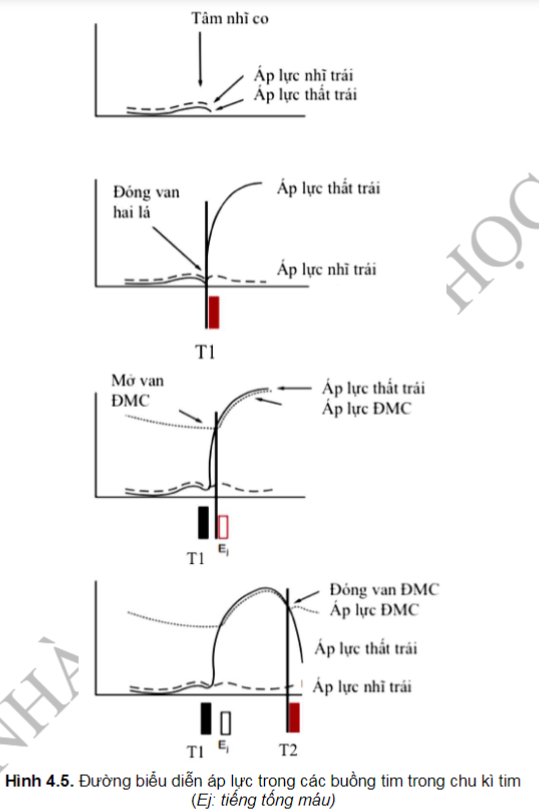
Hình 4.5 là các thay đổi áp lực tâm thất trái và âm thanh trong một chu kỳ tim. Lưu ý rằng tiếng tim thứ nhất T1 và thứ hai T2 xác định thời gian tâm thu và tâm trương. Các hoạt động tương ứng ở các buồng tim phải xảy ra ở áp suất thường thấp hơn so với bên trái. Những giải thích dưới đây đã được đơn giản hoá, nhưng vẫn đảm bảo giá trị lâm sàng.
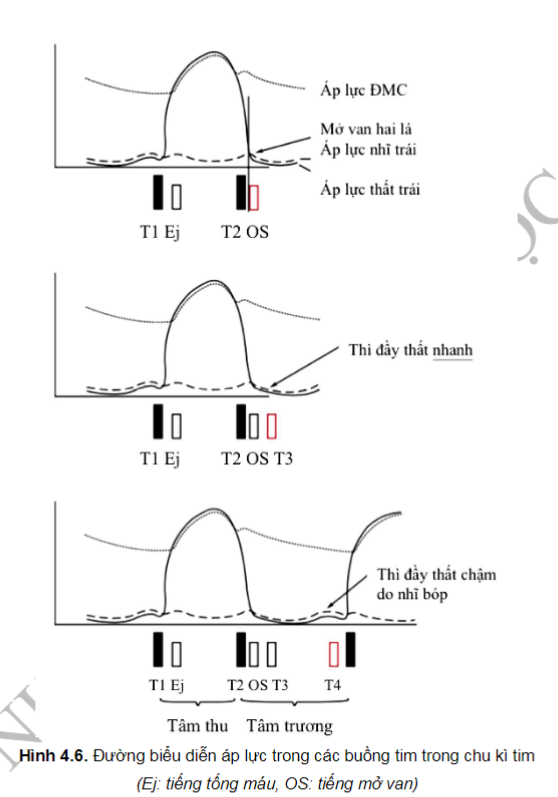
Đầu kỳ tâm trương, áp lực trong tâm nhĩ trái cao hơn áp lực trong tâm thất trái (đang giãn ra) và van HL mở ra làm dòng máu từ nhĩ trái đổ xuống tâm thất trái. Ngay trước khi thì tâm thu, nhĩ trái co bóp tạo ra sự gia tăng áp lực nhẹ ở cả hai buồng tim.
Vào kỳ tâm thu, tâm thất trái bắt đầu co bóp và áp suất tâm thất nhanh chóng vượt quá áp suất nhĩ trái, làm đóng van HL. Tiếng đóng van HL là tiếng tim thứ nhất - T1. Khi áp suất thất trái tiếp tục tăng, nó nhanh chóng vượt quá áp suất trong ĐMC và làm mở các van ĐMC. Trong một số bệnh lý, tiếng tống máu sớm (Ej) đi kèm với việc mở của van ĐMC. Thông thường, áp suất tối đa trong thất trái sẽ tương ứng với huyết áp tâm thu
Tâm thất trái ngừng bóp khi bơm đi được hơn nửa lượng máu, áp lực tâm thất bắt đầu giảm. Khi áp lực thất trái giảm thấp hơn áp lực ĐMC thì máu dội ngược trở lại về phía van ĐMC làm van đóng lại - tạo ra tiếng tim thứ hai, T2 và thì tâm trương bắt đầu.
Trong thì tâm trương: áp lực thất trái tiếp tục giảm cho tới khi thấp hơn áp lực nhĩ trái thì máu trong nhĩ trái đẩy van HL mở ra, quá trình này thường yên lặng, nhưng ta có thể nghe thấy tiếng thổi trong trường hợp van HL hạn chế vận động (hẹp van hai lá).
Sau khi van HL mở, máu từ tâm nhĩ trái đổ xuống tâm thất trái (thời kỳ đầy thất nhanh): ở trẻ em và người trẻ tuổi, tiếng tim thứ 3 (T3) có thể được hình thành khi dòng máu đập vào thành thất. Ở người lớn, tiếng T3 kèm theo tần số tim nhanh còn gọi là tiếng ngựa phi, là dấu hiệu bệnh lý khi thay đổi độ giãn tâm thất (suy tim).
Cuối cùng, mặc dù ít gặp ở người bình thường, tiếng thứ 4 (T4), đi ngay trước tiếng T1 của chu chuyển tiếp theo, xảy ra khi tâm nhĩ co, tống thêm máu xuống tâm thất và có thể là dấu hiện bệnh lý của tình trạng tâm thất giãn.
TIẾNG TIM THỨ HAI TÁCH ĐÔI
Hoạt động của tim phải cũng tương tự như tim trái, tuy nhiên áp lực động mạch phổi và thất phải thấp hơn nhiều so với bên trái, kèm theo đó, những hiện tượng xuất hiện bên phải xuất hiện muộn hơn bên trái một chút. Thay vì nghe thấy một tiếng tim duy nhất, chúng ta có thể nghe thấy hai thành phần riêng rẽ, thành phần thứ nhất là tiếng đóng van ĐMC (tiếng A2), thành phần thứ hai là tiếng đóng van ĐMP (P2).
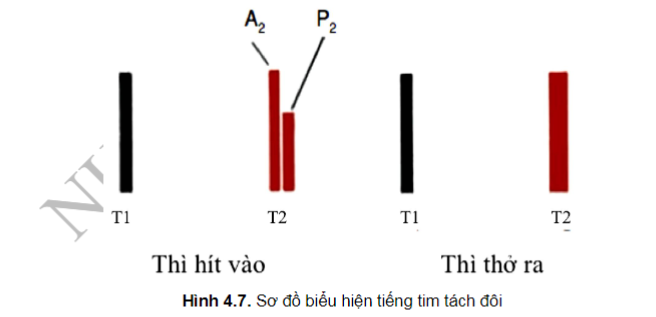
Tiếng tim thứ hai (T2) và hai thành phần của nó (A2 và P2): khi hít vào, máu từ ngoại biên về tim phải dễ hơn, thời gian đổ đầy thất phải dài ra, dẫn tới làm tăng thể tích và thời gian tống máu của thất phải so với thất trái. Vì vậy làm trì hoãn việc đóng van ĐMP và T2 tách đôi thành hai thành phần. Vào thì thở ra, hai thành phần này hợp vào thành một tiếng T2. Độ giãn và trở kháng của hệ động mạch phổi góp phần vào việc trì hoãn P2.
Trong hai thành phần của T2, A2 thường nghe rõ hơn, điều này phản ánh áp lực cao hơn phía bên ĐMC. Chúng ta có thể nghe thấy hiện tượng này ở tất cả các ổ van tim. P2 ngược lại thường nhẹ hơn, do áp lực bên động mạch phổi thấp hơn, chúng ta có thể nghe thấy hiện tượng này rõ nhất ở khoang liên sườn 2, 3 cạnh ức trái, đó là vị trí có thể nghe rõ nhất tiếng T2 tách đôi.
T1 cũng có hai thành phần, tiếng van HL đóng trước và tiếng van BL đóng sau. Tiếng van HL là thành phần chủ yếu, lớn hơn nhiều, cho thấy áp lực lớn ở buồng tim trái. Tiếng này có thể nghe thấy ở tất cả các ổ van, rõ nhất ở vùng mỏm. Thành phần van BL nghe êm dịu hơn, nghe rõ nhất ở vùng thấp bờ trái xương ức. Ở vị trí này chúng ta có thể nghe thấy tiếng T1 tách đôi và thường không thay đổi theo hô hấp.
CÁC TIẾNG THỔI
Những tiếng thổi của tim được phân biệt với những tiếng tim thông thường vì tiếng thổi kéo dài hơn. Chúng được hình thành bởi các dòng chảy rối và là dấu hiệu của bệnh van tim, hoặc đôi khi là những “tiếng thổi vô tội”, hay gặp ở người trẻ. Tình trạng hẹp van dẫn tới cản trở dòng máu, như trong trường hợp hẹp van động mạch chủ, gây nên tiếng thổi tâm thu điển hình. Khi van đóng không kín, như trong trường hợp hở van động mạch chủ, dòng máu có thể dò ngược lại vào thất trái trong thì tâm trương và gây nên tiếng thổi tâm trương.
Để có thể xác định được tiếng thổi một cách chính xác, chúng ta cần nắm chắc vị trí ổ van tim mà tiếng thổi có thể nghe rõ nhất, trong thì tâm trương hay tâm thu, tính chất đặc trưng của chúng.
VỊ TRÍ CÁC Ổ NGHE TIM TRÊN THÀNH NGỰC
Các ổ nghe trên thành ngực giúp chúng ta xác định được buồng tim hay van tim phát ra âm thanh đó. Ở người bình thường, ổ van HL ở vị trí mỏm tim. Âm thanh từ van BL nghe thấy rõ nhất ở vùng thấp bờ trái xương ức. Tiếng thổi từ van ĐMP nghe rõ nhất ở khoang liên sườn 2, 3 cạnh ức trái nhưng cũng có thể ở vị trí cao hơn hoặc thấp hơn. Tiếng thổi từ ổ van ĐMC có thể nghe thấy từ khoang liên sườn 2 bên phải lan lên cổ hoặc xuống tới mỏm. Những vùng này chồng lấn lên nhau và do vậy, cần phải kết hợp giữa việc nghe tim với các kỹ năng khám tim khác để nhận định tiếng tim và tiếng thổi một cách chính xác nhất.
HỆ THỐNG DẪN TRUYỀN
Hệ thống dẫn truyền điện học của tim giúp kích hoạt và điều phối sự co cơ tim.
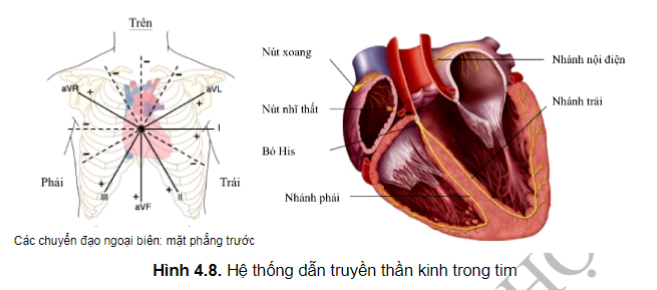
Xung động điện bình thường xuất phát từ nút xoang - một nh hóa cao nằm ở nhĩ phải gần vị trí đổ vào của tĩnh mạch chủ trên. Nút xoang hoạt động giống như một máy tạo nhịp tim và phát ra xung động một cách tự động với tần số 60 -80 ck/phút. Xung động này lan truyền tới cả hai tâm nhĩ và tới nút nhĩ thất - một nhóm tế bào biệt hóa nằm ở vùng thấp vách liên nhĩ, tại đây xung động truyền chậm lại trước khi tới bó His và những nhánh của nó để tới cơ thất do vậy cơ tim co theo trình tự từ nhĩ xuống thất.
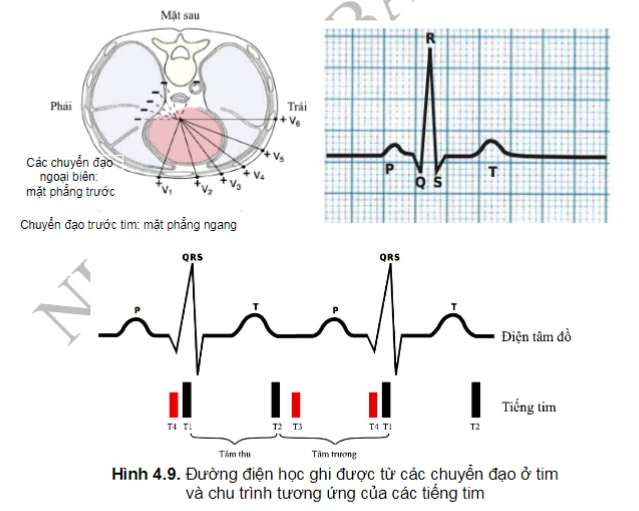
Điện tâm đồ ghi lại được những hiện tượng điện học này. Co cơ trơn của tim tạo nên hoạt động điện, hình thành nên các sóng trên điện tâm đồ. ĐTĐ thường quy bao gồm 6 chuyển đạo ngoại biên và 6 chuyển đạo trước tim
Những vector điện học hướng tới chuyển đạo sẽ tạo nên sóng dương.
Những vector điện học hướng ra xa khỏi chuyển đạo sẽ tạo nên sóng âm.
Khi những vector điện học cân bằng giữa âm và dương, chúng trở nên đẳng điện, và tạo nên một đường thẳng trên ĐTĐ.
Những sóng của điện tâm đồ bình thường và thời khoảng của chúng:
- Sóng P: là sóng khử cực tâm nhĩ, thời gian (độ rộng) dưới 80 ms, khoảng PR là 120 - 200 ms.
- Phức bộ QRS: là sóng khử cực tâm thất, độ rộng dưới 100 ms và bao gồm một hoặc nhiều thành phần sau:
- Sóng Q: là một sóng âm, biểu hiện của khử cực vách liên thất.
- Sóng R: là một sóng dương, biểu hiện của khử cực thất.
- Sóng S: là một sóng âm sau sóng R.
- Sóng T: là sóng tái cực thất.
Mỗi xung động điện đi ngay trước quá trình co phần cơ tim mà nó kích thích. Mối liên hệ giữa sóng điện tâm đồ và các thời kỳ trong chu chuyển tim được thể hiện trong hình 4.10.
HOẠT ĐỘNG BƠM MÁU CỦA TIM
Thất phải và thất trái tống máu lần lượt vào động mạch hệ thống (đại tuần hoàn) và động mạch phổi (tiểu tuần hoàn). Cung lượng tim là thể tích máu được bơm từ mỗi tâm thất trong 1 phút, là tích của thể tích mỗi nhát bóp và tần số tim. Thể tích nhát bóp là thể tích máu bơm đi trong một chu chuyển tim phụ thuộc vào tiền gánh, sức co cơ tim, và hậu gánh.
- Tiền gánh: là khối lượng máu về các buồng tim trước khi co bóp. Thể tích máu trong buồng thất phải vào cuối kỳ tâm trương tạo nên tiền gánh cho nhát bóp tiếp theo. Tiền gánh thất phải tăng lên khi tăng lượng máu đổ về tim phải từ tĩnh mạch. Khi hít vào, tiền gánh có thể tăng lên. Thể tích máu tăng lên khi buồng thất phải giãn: suy tim cũng làm tăng tiền gánh. Những nguyên nhân làm giảm tiền gánh bao gồm: thở ra và ứ trệ máu ở các giường mao mạch hay tĩnh mạch.
- Sức co cơ tim là khả năng co của cơ tim khi tống máu. Sức co cơ tim tăng lên khi kích thích hệ thần kinh giao cảm và giảm khi lượng máu và oxy cung cấp cho cơ tim giảm.
- Hậu gánh là mức kháng trở của hệ động mạch với sức co tâm thất. Nguồn gốc của kháng lực này là từ độ cứng ở thành động mạch, đối với thất trái là: ĐMC, các động mạch lớn, hệ động mạch ngoại biên (bao gồm các động mạch nhỏ và tiểu động mạch), cũng như thể tích của máu trong động mạch.
- Hậu gánh của thất phải là: sức cản, áp lực trong hệ động mạch phổi, ứ trệ tuần hoàn ở các buồng tim trái do các nguyên nhân khác nhau.
MẠCH VÀ HUYẾT ÁP
Cứ mỗi nhát bóp, tâm thất trái tống một lượng máu vào ĐMC và động mạch toàn thân. Sóng áp lực lan truyền theo hệ động mạch, ta sẽ cảm nhận được mạch đập.
Huyết áp trong hệ động mạch thay đổi trong một chu chuyển tim, đạt đỉnh trong thì tâm thu, giảm dần và thấp nhất trong thì tâm trương. Dưới đây là các mức đo được của huyết áp bằng máy đo huyết áp. Sự khác biệt giữa huyết áp tâm thu và huyết áp tâm trương được hiểu là áp lực mạch.
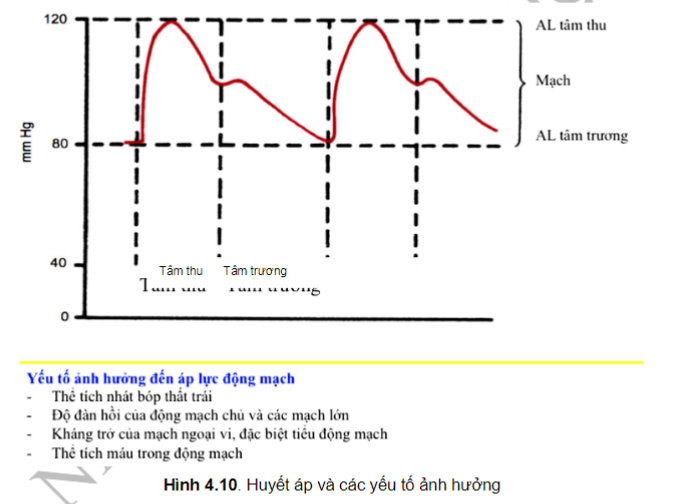
Bất kì sự thay đổi nào trong 4 yếu tố đều làm thay đổi huyết áp tâm thu, hoặc huyết áp tâm trương, hoặc cả hai. Huyết áp dao động trong suốt 24 giờ, do các hoạt động thể lực, ngủ hay thức, trạng thái cảm xúc, đau, tiếng ồn, nhiệt độ môi trường, sử dụng cà phê, thuốc lá, hay các thuốc vv...
ÁP LỰC TĨNH MẠCH CẢNH (ALTMC) VÀ MẠCH
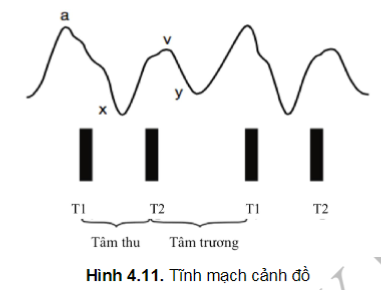
Tĩnh mạch cảnh cung cấp chỉ số quan trọng về áp lực tâm thất phải và chức năng tim. ALTMC phản ánh áp lực mạch bên phải, làm cân bằng áp lực tĩnh mạch trung tâm và áp lực thất phải cuối thì tâm trương. ALTMC đánh giá chính xác nhất ở tĩnh mạch cảnh trong, bên phải, nơi có nhiều nhánh đổ vào nhĩ phải. Một số tác giả cho rằng ALTMC ngoài cũng có thể sử dụng được. Khi tĩnh mạch cảnh nằm sâu dưới cơ ức đòn chũm, phải tìm cách phát hiện độ nảy lan truyền đến nền cổ, như mô tả ngắn gọn phía dưới và đo ở vị trí dao động cao nhất.
Những thay đổi áp lực trong buồng nhĩ phải trong thì tâm trương và thì tâm thu gây ra sự dao động của đổ đầy và xẹp của tĩnh mạch cảnh, hay gọi là nhịp đập của tĩnh mạch cảnh. Sự co bóp của tâm nhĩ tạo thành làn sóng a trên tĩnh mạch cảnh trước tiếng T1 và thì tâm thu, sau đó hạ xuống sóng x trong thì tâm nhĩ giãn ra. Khi áp lực nhĩ phải bắt đầu tăng do máu về từ các tĩnh mạch chủ trong thì tâm thất phải thu, có sự tăng áp lực lần thứ hai, sóng v và sau đó hạ xuống sóng y do máu được hút xuống tâm thất phải trong thì sớm và giữa tâm thu.
NHỮNG THAY ĐỔI THEO LỨA TUỔI
Tuổi tác ảnh hưởng đến vị trí mỏm tim, cường độ của các tiếng tim và tiếng thổi, sự đàn hồi của động mạch và huyết áp. Ví dụ, vị trí mỏm tim đập có thể dễ dàng cảm thấy ở trẻ em và những bệnh nhân trẻ tuổi. Khi chiều trước sau của lồng ngực phát triển thì vị trí mỏm đập sẽ khó phát hiện hơn. Tương tự, tiếng tim thứ 2 tách đôi khó nghe hơn ở những bệnh nhân cao tuổi do giãn phế nang cản trở truyền âm nên thành phần trong phổi khó nghe hơn. Hơn thế nữa, ở một số thời điểm trong cuộc đời, ai cũng có tiếng thổi ở tim. Hầu hết các tiếng thổi này không do bệnh lý tim mạch, vì vậy được coi là những thay đổi cơ năng. Những tiếng thổi này thay đổi với tuổi, điều đó có thể giúp phân biệt tình trạng bình thường và bất thường.
Tiếng thổi có thể có ở các mạch máu lớn cũng như tại tim. Tiếng thổi sau mạch cảnh, phổ biến ở trẻ em, cũng có thể nghe được khi lớn lên. Một ví dụ quan trọng nữa, một tiếng thổi hay rung ở cổ có thể bình thường ở trẻ em nhưng lại gợi ý tình trạng hẹp động mạch do xơ vữa ở người lớn tuổi.
