Suy tim là một hội chứng lâm sàng phức tạp, là hậu quả của bất kỳ rối loạn nào về cấu trúc hoặc chức năng của tim (di truyền hay mắc phải) dẫn đến giảm khả năng đổ đầy hoặc bơm máu của tâm thất.
DỊCH TỄ HỌC
Suy tim là một vấn đề của sức khỏe cộng đồng. Tại các nước phát triển, tần suất của suy tim ở người trưởng thành là 2%. Tần suất này gia tăng theo tuổi với 6-10% người trên 65 tuổi bị suy tim. Tính trên toàn thế giới, có khoảng 23 triệu người đang mắc hội chứng này. Riêng tại Hoa Kỳ, gần 5 triệu người bị suy tim và mỗi năm khoảng 550.000 trường hợp suy tim mới được chẩn đoán. Mặc dù tỉ lệ suy tim ở phụ nữ thấp hơn nam giới, nhưng một nửa số bệnh nhân suy tim là phụ nữ do có tuổi thọ cao hơn. Tần suất toàn bộ của suy tim ngày càng tăng một phần do hiệu quả của các phương pháp điều trị hiện nay (nhồi máu cơ tim, bệnh van tim, rối loạn nhịp tim) đã giúp kéo dài tuổi thọ của người bệnh.
Dù đã có rất nhiều tiến bộ trong chẩn đoán cũng như điều trị, suy tim vẫn còn là một gánh nặng y tế trên thế giới. Là nguyên nhân của 5-10% tổng số ca nhập viện và ở dân số trên 65 tuổi, suy tim là nguyên nhân nhập viện hàng đầu. Không những vậy, tỉ lệ tử vong do suy tim khá cao, 30-40% bệnh nhân tử vong trong vòng 1 năm sau chẩn đoán và 60-70% tử vong sau 5 năm, chủ yếu do suy tim nặng thêm hoặc do một biến cố đột ngột (rối loạn nhịp thất). Mặc dù khó dự đoán tiên lượng cho từng người, những bệnh nhân có triệu chứng cơ năng ngay cả khi nghỉ ngơi (NYHA IV) có tỉ lệ tử vong hàng năm là 30-70%, trong khi tỉ lệ này ở những bệnh nhân xuất hiện triệu chứng khi hoạt động thể lực trung bình là 5- 10%.
Về chi phí điều trị suy tim, ước tính hàng năm 25 tỉ USD được dùng cho điều trị và chăm sóc bệnh nhân suy tim tại Hoa Kỳ.
Tại Việt Nam, chưa có số liệu thống kê về bệnh suất và tử suất của suy tim.
NGUYÊN NHÂN VÀ CÁC YẾU TỐ THÚC ĐẨY SUY TIM
Nguyên nhân
Các bệnh lý làm thay đổi cấu trúc hoặc chức năng của thất trái đều có thể gây suy tim. Mặc dù nguyên nhân của suy tim có chức năng tâm thu bảo tồn (đo bằng phân suất tống máu EF) khác với nguyên nhân gây suy tim có EF giảm, vẫn có sự trùng lắp về căn nguyên của hai tình trạng suy tim này.
Ở các nước công nghiệp, bệnh mạch vành là nguyên nhân hàng đầu gây suy tim với tỷ lệ 60-75%. Tăng huyết áp cũng đóng góp 75% trường hợp suy tim, bao gồm hầu hết bệnh nhân có bệnh mạch vành.
Tại châu Phi và châu Á, bên cạnh bệnh mạch vành và tăng huyết áp, bệnh tim hậu thắp vẫn là một nguyên nhân quan trọng tại các nước thuộc hai châu lục này đặc biệt ở những người trẻ.
Khoảng 20-30% các trường hợp suy tim với EF giảm không xác định được nguyên nhân. Những bệnh nhân này được quy cho bệnh cơ tim không thiếu máu cục bộ bệnh cơ tim dẫn nở, hay bệnh cơ tim tự phát nếu không rõ nguyên nhân. Tình trạng nhiễm siêu vi hay phơi nhiễm với độc tố trước đó (vd, rượu hay hóa trí) có thể gây ra bệnh cơ tim dãn nở. Ngoài ra, ngày càng có nhiều bàng chứng rõ ràng cho thấy một số lượng lớn các trường hợp bệnh cơ tim dãn nở là do các khiếm khuyết về di truyền (hầu hết các bệnh cơ tim dãn nở có tính chất gia đình di truyền trội trên nhiễm sắc thể thường) Các bệnh lý làm cho cung lượng tím cao (vd dò động tĩnh mạch, thiếu máu mạn) rất hiếm khi gây suy tim trên một tim bình thường.
Bảng 10.1 liệt kê các nguyên nhẫn gây suy tim.
Các yếu tố thúc đẩy suy tim
- Ăn mặn
- Không tuân thủ điều trị
- Thiếu mấu cơ tim, nhồi máu cơ tim
- Tăng huyết áp
- Rối loạn nhịp tim
- Thiếu máu
- Uống rượu Thai kỳ
- Nhiễm trùng
- Hở van tim cấp
- Thuốc: kháng viêm nonsteroid, verapamil diltiazem...
Bảng 10.2. Các nguyên nhân gây suy tim
| Bệnh mạch vành |
|---|
| Nhồi máu cơ tim |
| Thiếu máu cơ tim |
| Quá tải áp lực mạn tính |
| Tăng huyết áp |
| Bệnh van tim có tắc nghẽn |
| Quá tải thể tích mạn tính |
| Bệnh van tim do hở |
| Luồng thông trái-phải trong tim |
| Luồng thông ngoài tim |
| Bệnh cơ tim dãn nở không do thiếu máu cục bộ |
| Các rối loạn có tính gia đình/di truyền |
| Các rối loạn do thâm nhiễm |
| Thuốc/độc tố |
| Rối loạn chuyển hóa |
| Siêu vi |
| Bệnh Chagas |
| Các rối loạn về tần số và nhịp tim |
| Rối loạn nhịp chậm mạn tính |
| Rối loạn nhịp nhanh mạn tính |
| Bệnh cơ tim |
| Bệnh cơ tim phì đại tiên phát |
| Bệnh cơ tim hạn chế |
| Bệnh tim phổi |
| Tâm phế |
| Bệnh mạch máu phổi |
| Các tình trạng cung lượng cao |
| - Rối loạn chuyển hóa |
| + Cường giáp |
| + Rối loạn dinh dưỡng (beriberi) |
| - Nhu cầu lưu lượng máu cao |
| + Thông động tĩnh mạch hệ thống |
| + Thiếu máu mạn |
SINH BỆNH HỌC
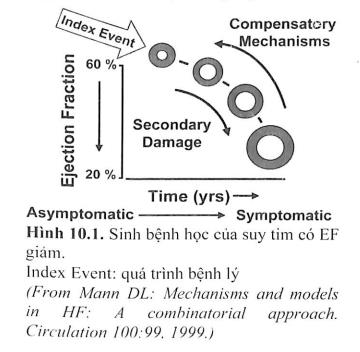
Hình 10.1 minh họa sơ đồ khái niệm chung về sự hình thành và tiến triển của suy tim với EF giảm. Theo đó, suy tim được khởi đầu bằng một quá trình bệnh lý (index event) làm tổn thương cơ tim, dẫn đến làm giảm chức năng tế bào cơ tim và cuối cùng ngăn cản hoạt động co bóp bình thường của tim. Quá trình bệnh lý này có thể khởi phát đột ngột, như trong nhồi máu cơ tim cấp; có thể khởi phát từ từ, như trong quá tải về áp lực hoặc thể tích; hoặc có thể di truyền, như trong nhiều bệnh cơ tim do di truyền. Bất chấp bản chất của bệnh nguyên, đặc điểm chung nhất là làm giảm khả năng bơm máu của tim. Trong hầu hết trường hợp bệnh nhân vẫn không biểu hiện triệu chứng hoặc có triệu chứng rất nhẹ sau khi khả năng co bóp của tim giảm. Thực vậy, theo sơ đồ minh họa, suy chức năng thất trái là điều kiện cần nhưng chưa đủ để phát triển thành hội chứng suy tim.
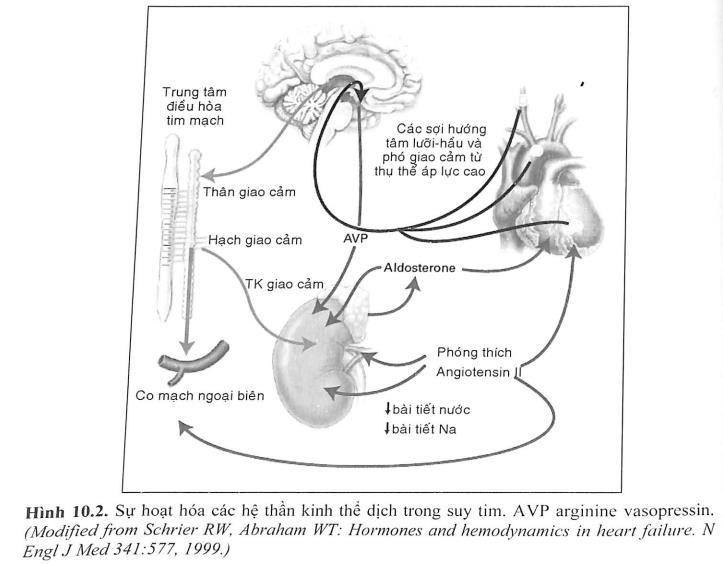
Ở những bệnh nhân có suy chức năng thất trái nhưng chưa có triệu chứng lâm sàng, có thể là do một số cơ chế bù trừ được hoạt hóa khi có tổn thương tim và/hoặc suy chức năng thất trái. Các cơ chế bù trừ bao gồm: (1) hoạt hóa hệ renin-angiotensin- aldosterone (RAA) và hệ thần kinh giao cảm, nhằm duy trì cung lượng tim bằng cách tăng giữ muối và nước (Hình 10.2) và (2) tăng co bóp cơ tim. Ngoài ra, còn có sự hoạt hóa một nhóm các phân tử dãn mạch gồm các peptide lợi niệu nhĩ và não (ANP và BNP), prostaglandin (PGE2 và PGT), và nitric oxide (NO), có tác dụng bù trừ lại sự co mạch ngoại biên quá mức. Cơ sở di truyền, giới tính, tuổi, hay môi trường đều có thể ảnh hưởng đến những cơ chế bù trừ này (chức năng thất trái được các cơ chế bù trừ điều hòa trong một giới hạn sinh lý/cân bằng nội môi, nhờ đó khả năng hoạt động chức năng của bệnh nhân được bảo tồn hoặc chỉ bị ảnh hưởng rất ít). Do đó, bệnh nhân vẫn không biểu hiện triệu chứng cơ năng hoặc triệu chứng rất nhẹ trong nhiều năm. Tuy nhiên, tại một thời điểm nào đó, bệnh nhân có thể biểu hiện triệu chứng rõ ràng, kết quả làm tăng bệnh suất và tử suất. Mặc dù cơ chế chính xác của sự chuyển tiếp này không rõ, việc chuyên sang suy tim có triệu chứng đi kèm với tăng hoạt hóa hệ thần kinh thể dịch, hệ thần kinh giao cảm, và các cytokine dẫn đến một chuỗi những thay đổi thích ứng bên trong tế bào cơ tim, tập họp lại được gọi là tái cấu trúc thất trái.
Trái với những hiểu biết về sinh bệnh học của suy tim có EF giảm, cơ chế của suy tim có EF bảo tồn còn đang được nghiên cứu thêm. Trong đó, mặc dù suy chức năng tâm trương được xem là cơ chế duy nhất cho sự hình thành suy tim với EF bảo tồn, các nghiên cứu cho thấy sự cứng mạch máu và tâm thất (ventricular-vascular stiffness) cũng đóng vai trò quan trọng.
CÁC CƠ CHẾ NỀN TẢNG CỦA SUY TIM
Tái cấu trúc thất trái xảy ra đáp ứng với một chuỗi những sự kiện xảy ra ở mức độ tế bào và phân tử. Những thay đổi này bao gồm: (1) phì đại tế bào cơ tim; (2) những biến đổi trong tính chất co thắt của tế bào cơ tim; (3) mất tế bào cơ tim do hoại tử, chết tế bào theo chương trình, và chết tế bào do tự thực bào; (4) mất nhạy cảm với giao cảm; (5) bất thường về năng lượng và chuyển hóa tế bào cơ tim; và (6) tái tổ chức chất đệm ngoại bào với sự phá hủy các liên kết collagen cấu trúc quanh các tế bào cơ tim và thay thế bởi chất đệm collagen mô kẽ không có chức năng nâng đỡ tế bào cơ tim. Các kích thích cho những biến đổi này bao gồm sự căng tế bào cơ tim, các hormone thần kinh tuần hoàn (vd, norepinephrine, angiotensin II), các cytokine viêm (v.d, yếu tố hoại tử mô (TNF)), các peptide và yếu tố tăng trưởng khác (vd, endothelin), và các loại oxygen phản ứng (v.d, superoxide, NO). Mặc dù các phân tử này được gọi chung là các hormone thần kinh, nhưng thuật ngữ này gây hiểu lầm như là các hormone thần kinh kinh điển, chẳng hạn norepinephrine và angiotensin II, có thể được tồng họp trực tiếp trong tế bào cơ tim và cũng hoạt động như trong kiểu tự tiết (autocrine) hoặc cận tiết (paracrine). Những hiểu biết này là cơ sở lâm sàng cho việc sừ dụng các thuốc đối kháng các hệ thống này [vd, ức chế men chuyển angiotensin (UCMC) và ức chế beta] trong điều trị bệnh nhân suy tim.
Suy chức năng tâm thu
Sự hoạt hóa thần kinh thể dịch kéo dài dẫn đến những thay đổi về sao chép và hậu sao chép ở các gen và protein điều hòa quá trình kích thích co thắt và tương tác bắc cầu trong sự co thắt của cơ tim. Những thay đổi này làm suy giảm khả năng co thắt của cơ tim và do đó làm giảm chức năng tâm thu thất trái ở bệnh nhân suy tim.
Suy chức năng tâm trương
Thư giãn cơ tim là một quá trình phụ thuộc ATP, được điều hòa bởi sự hấp thu canxi bào tương vào lưới nội cơ tương [sarcoplasmic reticulum (SR)] nhờ SERCA2A (sarcoplasmic reticulum Ca2+ adenosine triphosphatase) và đưa canxi ra ngoài bởi một bơm ở màng tế bào cơ tim (sarcolemma). Theo đó, khi nồng độ ATP giảm, như trong thiếu máu cơ tim cục bộ, sẽ làm cản trở quá trình này và làm chậm thư giãn cơ tim. Nếu sự đổ đầy thất trái bị chậm trễ do giảm độ đàn hồi của thất trái (v.d, do phì đại hoặc xơ hóa), áp lực đổ đầy thất trái sẽ vẫn tăng cao ở cuối thì tâm trương. Với một tần số tim nhanh sẽ làm rút ngắn thời gian đổ đầy tâm trương, dẫn đến tăng áp lực đổ đầy thất trái, nhất là ở những buồng thất không còn tính đàn hồi. Áp lực đổ đầy cuối tâm trương cao sẽ làm tăng áp lực mao quản phổi, góp phần gây ra triệu chứng khó thở ở bệnh nhân có suy chức năng tâm trương.
Điều quan trọng là suy chức năng tâm trương có thể xảy ra đơn độc hoặc kết hợp với suy chức năng tâm thu ở bệnh nhân suy tim.
Tái cấu trúc thất trái
Tái cấu trúc thất trái là những thay đổi ở khối lượng, thể tích, hình dạng thất trái và thành phần cấu tạo của tim sau tổn thương tim và/hoặc những tình trạng về quá tải huyết động bất thường. Tái cấu trúc thất trái đóng góp độc lập vào tiến trình của suy tim do những gánh nặng cơ học gây ra bởi những thay đổi về hình dạng không gian của thất trái bị tái cấu trúc. Ví dụ, sự thay đổi thất trái từ hình khối elip chuyển sang hình cầu trong suốt quá trình tái cấu trúc thất trái sẽ làm tăng sức căng thành thất trái theo chiều dọc, gây ra gánh nặng cơ học cho tim đang bị suy. Ngoài việc làm tăng thể tích cuối tâm trương thất trái, thành thất trái cũng mỏng đi khi thất trái bắt đầu dãn ra. Thành thất mỏng nhiều hơn cùng với tăng hậu tải do dãn thất trái làm mất cân đối hậu tải chức năng (functional afterload mismatch) lại càng làm giảm thể tích nhát bóp nhiều hơn nữa. Ngoài ra, sức căng thành cuối tâm trương cao có thể đưa đến: (1) giảm tưới máu đến vùng dưới nội tâm mạc, dẫn đến chức năng thất trái giảm nặng thêm; (2) tăng stress oxi hóa, gây hoạt hóa một tập hợp các gen nhạy với việc sinh ra các gốc tự do (v.d, TNF và interluekin-1); và (3) sự biểu hiện kéo dài của các gen bị hoạt hóa bởi sự căng thành (angiotensin II, endothelin, và TNF) và/hoặc hoạt hóa của các đường tín hiệu do phì đại.
Một vấn đề quan trọng thứ hai bắt nguồn từ tăng hình dạng hình cầu của thất trái là các cơ nhú bị kéo căng ra gây hở van hai lá chức năng. Ngoài việc mất một lượng máu đi tới, hở van hai lá còn gây quá tải thể tích cho thất trái nhiều hơn. Kết họp lại, gánh nặng cơ học do tái cấu trúc thất trái sẽ dẫn đến giảm cung lượng tim, dãn thất trái nhiều hơn, và tăng quá tải huyết động, tất cả cùng góp phần vào tiến trình của suy tim.
PHÂN ĐỘ SUY TIM MẠN THEO CHỨC NĂNG (NYHA)
Độ I
- Có bệnh tim nhưng không giới hạn hoạt động thể lực. Hoạt động thể lực thông thường không gây mệt, hồi hộp, khó thở hay đau ngực.
Độ II
- Có bệnh tim gây giới hạn nhẹ hoạt động thể lực. Thoải mái khi nghỉ ngơi. Hoạt động thể lực thông thường gây mệt, hồi hộp, khó thở hay đau ngực.
Độ III
- Có bệnh tim gây giới hạn đáng kể họat động thể lực. Thoải mái khi nghỉ ngơi. Hoạt động thể lực dưới mức thông thường gây mệt, hồi hộp, khó thở hay đau ngực.
Bộ IV
- Có bệnh tim gây triệu chứng với bất kỳ họat động thể lực nào, thậm chí ngay cả khi đang nghỉ ngơi. Triệu chứng nặng hơn khi hoạt động.
CÁC GIAI ĐOẠN CỦA SUY TIM (ACC/AHA)
Suy tim là một quá trình liên tục bao gồm bốn giai đoạn
Giai đoạn A
- Không có bệnh tim câu trúc, không triệu chứng.
- Có yếu tố nguy cơ: bệnh mạch vành, tăng huyết áp, đái tháo đường, bệnh cơ tim có tính gia đình.
Giai đoạn B
- Bệnh tim cấu trúc (v.d, nhồi máu cơ tim cũ, bệnh van tim).Bất thường chức năng tâm thu thất trái,.
- Không triệu chứng suy tim.
Giai đoạn C
- Bệnh tim cấu trúc.
- Có triệu chứng suy tim.
Giai đoạn D
- Triệu chứng của suy tim trơ mặc dù đã điều trị nội khoa tối đa.
LÂM SÀNG
Triệu chứng cơ năng
Các triệu chứng chính của suy tim là khó thở, giảm hoặc mất khả năng gắng sức, và mệt (Bảng 10.2). Mặc dù từ trước đến nay mệt thường được cho là do cung lượng tim thấp trong suy tim, những bất thường của cơ xương và các bệnh đi kèm khác (v.d, thiếu máu) cũng góp phần gây ra triệu chứng này. Trong các giai đoạn sớm của suy tim, khó thở chỉ xuất hiện khi gắng sức, khi bệnh tiến triển, khó thở xảy ra với hoạt động thể lực nhẹ hơn, và cuối cùng xuất hiện cả khi nghỉ ngơi. Căn nguyên của khó thở trong suy tim do nhiều yếu tố. Cơ chế quan trọng nhất là sung huyết phổi do tích tụ dịch ở mô kẽ và trong phế nang, gây hoạt hóa các thụ thể J cạnh mao quản, làm cho khó thở trong suy tim có đặc tính nhanh và nông. Những yếu tố khác góp phần vào khó thở khi gắng sức bao gồm giảm độ chun dãn của phổi, tăng bao gồm giảm độ chun dãn của phổi, tăng sức cản đường thở, mệt cơ hô hấp và/hoặc cơ hoành, và thiếu máu. Khó thở có thể ít hơn khi có suy thất phải và hở van ba lá.
Bảng 10.2 Các triệu chứng cơ năng trong suy tim
| Các triệu chứng chính | Các triệu chứng phụ |
|---|---|
| Khó thở | Giảm cân |
| Khó thở nằm | Ho |
| Khó thở kịch phát về đêm | Tiểu đêm |
| Phù mắt cá chân | Hồi hộp |
| Phù phổi | Tím ngoại biên |
| Mệt | Trầm cảm |
| Mất dung nạp với gắng sức | |
| Suy kiệt |
Khó thở nằm
Khó thở xảy ra khi bệnh nhân nằm, xuất hiện trễ hơn khó thở do gắng sức. Nó là kết quả của sự tái phân bố dịch từ tuần hoàn nội tạng và chi dưới vào tuần hoàn trung tâm khi nằm, hậu quả làm tăng áp lực mao quản phổi. Ho về đêm là một biểu hiện thường thấy của quá trình này và thường bị bỏ sót của suy tim. Khó thở khi nằm giảm khi ngồi thẳng dậy hoặc nằm kê cao gối. Mặc dù khó thở nằm là một triệu chứng khá đặc hiệu của suy tim, nó vẫn xảy ra ở những người có béo phì bụng hoặc báng bụng và ở những bệnh nhân có bệnh phổi.
Khó thở kịch phát về đêm
Thuật ngữ này dùng để mô tả những cơn khó thở và ho cấp tính thường xuất hiện vào ban đêm làm đánh thức bệnh nhân dậy, thường 1-3 giờ sau khi ngủ. Khó thở kịch phát về đêm có thể biểu hiện bằng ho hay khò khè, có thể do tăng áp lực trong động mạch phế quản gây chèn vào đường thờ, cùng với phù mô kẽ phồi dẫn đến tăng sức cản đường thở. Trái với khó thở nằm giảm đi khi ngồi thẳng buông thõng hai chân ở một bên giường, bệnh nhân khó thở kịch phát về đêm thường ho và khò khè kéo dài ngay cả khi đã ngồi thẳng dậy. Hen tim liên quan rất gần với khó thở kịch phát về đêm, đặc trưng bởi khò khè thứ phát sau co thắt phế quản, và cần phải chẩn đoán phân biệt với hen phế quản và những nguyên nhân gây khò khè khác từ phổi.
Thở Cheyne-Stokes
Một dạng hô hấp theo chu kỳ, thở Cheyne-Stokes thường thấy khi suy tim đã tiến triển và thường kèm cung lượng tim giảm. Thở Cheyne-Stokes được tạo ra do trung tâm điều hòa hô hấp giảm độ nhạy với PaCO2. Có một khoảng ngưng thở, trong khoảng thời gian này PaO2 giảm và PaCO2 tăng. Những thay đổi về khí máu động mạch này kích thích trung tâm hô hấp đang bị ức chế, làm tăng thông khí và giảm thán khí, tiếp sau đó lại là một khoảng ngưng thở. Thở Cheyne-Stokes được bệnh nhân hoặc thân nhân cảm nhận là khó thở nặng hoặc bị ngưng thở thoáng qua.
Phù phổi cấp
Là kết quả của sự thấm dịch vào lòng phế nang do tăng áp lực thủy tĩnh mao quản cấp tính thứ phát do suy giảm chức năng tim hoặc do tăng thể tích trong lòng mạch. Phù phổi có thể biểu hiện bằng ho hay khó thở ngày càng tăng. Trong hầu hết những trường hợp nặng, phù phổi biểu hiện khó thở rất nặng nề kèm khạc ra bọt hồng. Nếu không xừ trí nhanh chóng bệnh nhân sẽ tử vong.
Các triệu chúng cơ năng khác
Bệnh nhân suy tim cũng biểu hiện các triệu chứng tiêu hóa. Chán ăn, buồn nôn và mau đầy bụng khi ăn kèm đau bụng là những than phiền thường gặp và liên quan đến phù ở thành ruột và/hoặc gan bị sung huyết. Sung huyết gan và sự căng dãn của bao gan có thể gây đau hạ sườn phải. Các triệu chứng thần kinh, như rối loạn định hướng, hay nhầm lẫn, mất tập trung, rối loạn tâm trạng và giấc ngủ, có thể thấy ở bệnh nhân suy tim nặng, đặc biệt những người lớn tuổi có xơ vữa động mạch não và giảm tuần hoàn não. Tiểu đêm thường gặp trong suy tim vá góp phần làm bệnh nhân mất ngủ.
Khám thực thể
Khám thực thể cẩn thận rất quan trọng trong việc đánh giá bệnh nhân suy tim. Mục đích nhằm xác định nguyên nhân gây suy tim, cũng như đánh giá mức độ nặng. Việc thăm khám còn cung cấp những thông tin hữu ích về huyết động, đáp ứng với điều trị cũng như xác định được tiên lượng của bệnh (Bảng 10.3).
Tổng trạng và dấu hiệu sinh tồn
Đối với suy tim nhẹ đến trung bình nặng, bệnh nhân không khó thở khi nghỉ ngơi, ngoại trừ không thoải mái khi nằm đầu ngang trong nhiều phút. Với suy tim nặng hơn, bệnh nhân phải ngồi thẳng, thở nặng nhọc, và có thể không nói được trọn vẹn một câu vì khó thở. Huyết áp tâm thu bình thường hoặc cao trong giai đoạn sớm và thường giảm khi suy tim đã tiến triển do suy chức năng tâm thu thất trái nặng. Áp lực mạch có thể giảm do giảm thể tích nhát bóp. Nhịp nhanh xoang là một triệu chứng không đặc hiệu do tăng hoạt thần kinh giao cảm. Co thắt mạch máu ngoại biên gây mát chi tím môi và móng tay móng chân cũng gây ra bởi hoạt động giao cảm quá mức.
Bảng 10.3. Các triệu chứng thực thể trong suy tim
| Các triệu chứng chính | Các triệu chứng phụ |
|---|---|
| Nhịp tim nhanh | Hở van hai lá |
| Tăng áp lực tĩnh mạch | Tim to |
| Phản hồi bụng-cảnh dương tính | Lách to |
| Ran ở phổi | Hạ huyết áp |
| Nhịp thở nhanh | Mạch so le |
| Tiếng T3 | Ngoại tâm thu |
| Gan to | Rung nhĩ |
| Phù mắt cá chân | Giảm cân |
| Báng bụng | |
| Tràn dịch màng phổi |
Tĩnh mạch cảnh
Khám tĩnh mạch cảnh giúp ước lượng áp lực nhĩ phải. Áp lực tĩnh mạch cảnh được đánh giá chính xác nhất khi bệnh nhân nam đầu cao 45°. Áp lực tĩnh mạch cảnh được tính theo đơn vị cm nước (bình thường <8 cm) bằng cách tính chiều cao của cột máu tĩnh mạch trên góc xương ức theo cm rồi cộng thêm 5cm. Trong những giai đoạn sớm của suy tim, áp lực tĩnh mạch bình thường lúc nghỉ nhưng có thể tăng bất thường bằng cách ấn lên vùng bụng lâu (khoảng 1 phút) (phản hồi bụng-cảnh dương tính). Sóng V khổng lồ cho biết có hở van ba lá.
Khám phổi
Ran phổi do thấm dịch từ trong lòng mạch vào phế nang. Ở những bệnh nhân bị phù phổi, ran có thể nghe rõ ở cả hai phế trường kèm với tiếng khò khè (hen tim). Khi xuất hiện ở những bệnh nhân không có bệnh phổi, ran đặc hiệu cho suy tim. Đáng lưu ý là, ran thường không có ở những bệnh nhân suy tim mạn, ngay cả khi áp lực đồ đầy thất trái cao, do có sự tăng dẫn lưu bạch mạch của dịch phế nang. Tràn dịch màng phổi do tăng áp lực mao quản màng phổi và sự thấm dịch vào khoang màng phổi. Do các tĩnh mạch màng phổi dẫn lưu vào cả tĩnh mạch hệ thống và tĩnh mạch phổi nên tràn dịch màng phải xảy ra nhiều nhất khi có suy cả hai thất. Mặc dù tràn dịch màng phổi thường hai bên trong suy tim, khi bị một bên thì thường là tràn dịch màng phổi phải.
Khám tim
Mặc dù rất cần thiết, nhưng khám tim thường không thu thập được nhiều thông in hữu ích về mức độ nặng của suy tim. Nếu tim lớn, mỏm tim thường lệch xuống dưới khoang liên sườn V và/hoặc sang bên ra ngoài đường trung đòn, và xung động có thể sờ được ở hai khoang liên sườn. Phì đại thất trái làm kéo dài thời gian của nẩy mỏm tim. Một số trường họp nghe được tiếng T3 ở mỏm. Tiếng T3 thường gặp nhất ở những bệnh nhân bị quá tải thể tích có tần số tim và tần số hô hấp nhanh, và là dấu hiệu của rối loạn huyết động học nặng. Tiếng T4 thường hiện diện trong suy chức năng tâm trương. Âm thổi tâm thu của hở van hai lá và ba lá ở bệnh nhân suy tim tiến triển.
Khám bụng và các chi
Gan to là một triệu chứng thực thể quan trọng ở bệnh nhân suy tim. Gan to thường căng đau và có thể đập trong thì tâm thu nếu có hở van ba lá.
Báng bụng, một triệu chứng muộn, xảy ra do tăng áp lực trong tĩnh mạch gan và các tĩnh mạch dẫn lưu phúc mạc.
Vàng da, cũng là một triệu chứng muộn trong suy tim, do giảm chức năng gan thứ phát do sung huyết gan và giảm oxy tế bào gan, thường kết hợp với tăng cả bilirubin trực tiếp và gián tiếp.
Phù ngoại biên là một triệu chứng quan trọng của suy tim, nhưng không đặc hiệu và thường không có khi bệnh nhân được điều trị lợi tiểu đầy đủ. Phù thường đối xứng và phụ thuộc vào tình trạng suy tim, biểu hiện chủ yếu ở mắt cá chân và trước xương chày. Đối với những bệnh nhân nằm liệt giường, có thể phát hiện phù ở vùng xương cùng và ở bìu. Phù lâu ngày có thể làm da cứng và thay đổi sắc tố.
Suy kiệt do tim
Suy tim mạn nặng có thể làm sụt cân và suy kiệt. Mặc dù chưa hiểu rõ hết cơ chế gây suy kiệt, nhưng có thể do nhiều yếu tố kết hợp bao gồm tăng tốc độ chuyển hóa lúc nghỉ; chán ăn, buồn nôn và nôn do gan to sung huyết và đầy bụng; tăng nồng độ các cytokine tuần hoàn như TNF; và giảm hấp thu ở ruột do sung huyết các tĩnh mạch ruột. Khi hiện diện, suy kiệt báo hiệu tiên lượng xấu.
CẬN LÂM SÀNG
Độ nhạy và độ đặc hiệu của bệnh sử và khám thực thể trong chẩn đoán suy tim tương đối thấp (Bảng 10.4). Do đó, các cận lâm sàng có vai trò lớn hơn để thiết lập chẩn đoán suy tim.
Mục tiêu của các cận lâm sàng chẩn đoán gồm ba phần: (1) xác định những bất thường về cấu trúc hoặc chức năng gây ra triệu chứng của bệnh nhân; (2) phát hiện những bất thường có thể can thiệp; (3) xác định mức độ nặng và tiên lượng của suy tim
Xét nghiệm thường quy
Bệnh nhân mới khởi phát suy tim hoặc có đợt cấp của suy tim mạn cần làm công thức máu, điện giải đồ, BUN, creatin urê máu, men gan, đường huyết đói, bilan lipid và tổng phân tích nước tiểu. Xét nghiệm chức năng tuyến giáp được làm cho một số bệnh nhân chọn lọc.
Nồng độ các chất điện giải thường bình thường trong suy tim nhẹ đến trung bình và bất thường khi suy tim nặng. Hạ kali máu có thể xảy ra do sử dụng lợi tiểu mất kali dài ngày (thiazide hay lại tiểu quai). Mức độ hạ natri máu là một dấu hiệu mức độ nặng của suy tim. Ngoài ra, hạn chế ăn mặn cộng với dùng nhiều lợi tiêu sẽ làm giảm natri máu. Các rối loạn điện giải khác bao gồm giảm photpho máu, giảm magne máu và tăng axít uric máu.
Thiếu máu có thể làm suy tim nặng thêm. Ước tính có khoảng 25% bệnh nhân suy tim nặng có thiếu máu với nồng độ hemoglobin < 12g/dL.
Chức năng thận đóng vai trò quan trọng. Giảm độ lọc cầu thận dự báo nguy cơ tử vong do tim mạnh hơn phân độ chức năng NYHA. Chức năng gan thường bất thường trong suy tim có gan to đi kèm. Nồng độ AST va ALT tăng, và thời gian prothrombin có thể kéo dài.
Dấu ấn sinh học
Nồng độ các peptid bài niệu natri giúp ích cho việc chẩn đoán suy tim. BNP (B- type natriuretic peptide) và NT-pro-BNP (N-terminal pro-BNP), được phóng thích từ tim bị suy, đều là những dấu ấn sinh học nhạy với suy tim có EF giảm; chúng cũng tăng trong suy tim có EF bảo tồn mặc dù ít hơn. Tuy nhiên cần lưu ý rằng nồng độ của các peptide này tăng theo tuổi và tình trạng suy thận, tăng nhiều hơn ở phụ nữ, và tăng trong suy tim phải do mọi nguyên nhân. Nồng độ các peptide bài niệu natri có thể thấp giả tạo ở những bệnh nhân béo phì và bình thường ở một số bệnh nhân sau điều trị. Nồng độ của BNP và NT-pro-BNP bình thường ở những bệnh nhân chưa điều trị giúp loại trừ chẩn đoán suy tim.
Các dấu ấn sinh học khác, như troponin T và I, CRP (C-reactive protein), các thụ thể TNF, và axít uric, có thể tăng trong suy tim và giúp tiên lượng bệnh. Đo nhiều lần một hay nhiều dấu ấn sinh học có thể giúp hướng dẫn điều trị suy tim, nhưng hiện chúng chưa được khuyến cáo cho mục đích này.
Bảng 10.4. Độ nhạy, độ đặc hiệu, và độ chính xác tiên đoán của TCCN và TCTT trong chẩn đoán ST
| TCCN hoặc TCTT | Độ nhạy (%) | Độ đặc hiệu (%) | Độ chính xác tiên đoán (%) |
|---|---|---|---|
| Khó thở khi gắng sức | 66 | 52 | 23 |
| Khó thở nằm | 21 | 81 | 2 |
| Khó thở kịch phát | 33 | 76 | 26 |
| Bệnh sử có phù | 23 | 80 | 22 |
| Tần số tim lúc nghỉ | 7 | 99 | 6 |
| Ran phổi | 13 | 91 | 21 |
| Tiếng T3 | 31 | 95 | 61 |
| Tỉnh mạch cổ nổi | 10 | 97 | 2 |
| Phù (thăm khám) | 10 | 93 | 3 |
X quang ngực
X quang ngực cho biết thông tin về kích thước tim, hình dạng tim cũng như mạch máu phổi, và có thể phát hiện được những nguyên nhân ngoài tim gây triệu chứng cơ năng cho bệnh nhân. Những bệnh nhân suy tim cấp có bằng chứng của tăng áp phổi, phù mô kẽ, và/hoặc phù phổi, trong khi đa số bệnh nhân suy tim mạn thì không. Không có những dấu hiệu này ở bệnh nhân suy tim mạn phản ánh hệ bạch mạch tăng khả năng dẫn lưu dịch mô kẽ và/hoặc dịch phổi.
Điện tâm đồ (ECG)
Vai trò quan trọng của ECG nhàm đánh giá nhịp tim, có phì đại thất trái hoặc nhồi máu cơ tim cũ không, cũng như xác định độ rộng của QRS để xem bệnh nhân có chỉ định điều trị tái đồng bộ tim hay không. Một ECG bình thường gần như loại trừ suy chức năng thất trái.
Nghiệm pháp gắng sức
Nghiệm pháp gang sức bằng xe đạp hay thảm lăn không được khuyên dùng thường quy cho bệnh nhân suy tim, nhưng có thể hữu ích trong đánh giá nhu cầu ghép tim ở bệnh nhân suy tim nặng.
Siêu âm tim
Siêu âm tim 2D và Doppler đánh giá được thước và chức năng thất trái cũng như các bệnh lý van tim và/hoặc các rối loạn vận động vùng trong bệnh mạch vành. Sự hiện diện của dãn nhĩ trái và phì đại thất trái, kết hợp với bất thường đổ đầy tâm trương thất trái nhờ Doppler xung và Doppler mô, giúp ích cho chẩn đoán suy tim có EF bảo tồn. Siêu âm 2D và Doppler rất có giá trị trong việc đánh giá kích thước thất phải và áp lực động mạch phổi, cần thiết trong đánh giá và điều trị tâm phế.
Chức năng thất trái đo bằng phân suất tống máu EF (thể tích nhát bóp chia thể tích cuối tâm trương). Đo EF rất dễ dàng và không xâm lấn nên được sử dụng rộng rãi trên lâm sàng.
Siêu âm tim qua thực quản (TEE)
TEE không được chỉ định thường qui trong suy tim. Tuy nhiên TEE có giá trị trong bệnh lý van tim phức tạp (đặc biệt là hẹp van hai lá và van tim nhân tạo), viêm nội tâm mạc nhiễm trùng, và một số bệnh tim bẩm sinh chọn lọc.
Ngoài ra TEE được dùng để tìm huyết khối tiểu nhĩ trái ở những bệnh nhân có rung nhĩ.
Chụp cắt lớp điện toán (CT scanning)
CT scanning giúp khảo sát tim và các mạch máu lân cận nhanh chóng và chính xác. Có ba kỹ thuật khác nhau dùng để đánh giá giải phẫu và chức năng của tim là CT scanning xoắn ốc (Spiral CT scanning), CT scanning nhiều lát cắt (Multislice CT scanning = MSCT), Chụp tia electron (Electron beam tomography = EBT).
Chụp cộng hưởng từ (MRI)
Trong những năm qua MRI đã có nhiều thay đổi do sự phát triển rất nhanh chóng của kỹ thuật này, và có lẽ đây sẽ là hòn đá tảng của hình ảnh y học trong tương lai. MRI được dùng để đánh giá về hình thái và chức năng của tim và có gắn cổng ECG.
Nhiều kỹ thuật khác nhau được dùng để đánh giá chức năng tim bằng MRI. Các chuỗi MRI mới cho phép đánh giá chuyển động 3 chiều (3D) của tim (myocardial tagging), vận tốc dòng máu (phương pháp tương phản theo giai đoạn), hay kích thước ổ nhồi máu cơ tim (kỹ thuật tăng tín hiệu muộn). Đánh giá khả năng sống còn của cơ tim là vô cùng quan trọng để phát hiện những vùng cơ tim bị thiếu máu cục bộ còn sống sót có thể điều trị can thiệp được. Khi mà 60 – 70% suy tim là do bệnh mạch vành, kỹ thuật này rất hữu ích cho việc phân tầng điều trị và tiên lượng.
Chụp mạch vành
Bảng 10.5 trình bày các chỉ định chụp mạch vành cho bệnh nhân suy tim.
Bảng 10.5. Chỉ định chụp mạch vành ở bệnh nhân suy tim
| Suy tim có đau thắt ngực |
|---|
| Có nhồi máu cơ tim cũ hoặc đã biết bệnh mạch vành |
| Những bệnh nhân <65 tuổi có suy tim không giải thích được |
| Nghiệm pháp gắng sức dương tính ở những bệnh nhân có yếu tố nguy cơ tim mạch |
| Những bệnh nhân suy tim có các kết quả dương tính với chụp nhấp nháy đồ, siêu âm tim gắng sức, hay PET |
| Suy tim cổ cơ tim loạn động nặng |
Chụp bức xạ positron (PET)
PET được dùng để xác định tưới máu và chuyển hóa cơ tim không xâm lấn. Các chất đánh dấu phóng xạ sử dụng được đặt tên với các đồng vị bức xạ positron có lý tính và hóa tính tương tự như các nguyên tố tự nhiên như carbon, oxy, nitơ, và flo. Việc ghi hình ảnh được thực hiện với các đầu dò quay vòng tròn giống như máy chụp CT. Tưới máu cơ tim được định lượng bằng rubidium hay ammonia như là chất đánh dấu. Chuyển hóa cơ tim được nghiên cứu bàng cách dùng palmitate để đánh giá chuyển hóa axít béo hoặc fluoro-2- deoxyglucose để đánh giá sống còn cơ tim.
Đánh giá lưu lượng máu cơ tim là quan trọng trong hình ảnh nhồi máu cơ tim và kích thước nhồi máu, và trong việc phát hiện thiếu máu cục bộ cơ tim do gắng sức. Các nghiên cứu tưới máu cơ tim được dùng với mục đích chẩn đoán xác định bệnh mạch vành là nguyên nhân của suy tim.
TIÊU CHUẨN CHẨN ĐOÁN
Tiêu chuẩn Framingham
Tiêu chuẩn Framingham là thang điểm dùng để tầm soát suy tim xuất phát từ nghiên cứu dựa trên dân số Framingham.
Chẩn đoán suy tim theo tiêu chuẩn Framingham khi có ít nhất 2 tiêu chuẩn chính hoặc 1 tiêu chuẩn chính kết hợp 2 tiêu chuẩn phụ.
Tiêu chuẩn phụ chỉ được chấp nhận khi không bị quy cho các bệnh lý khác (v.d, tăng áp phổi, bệnh phổi mạn tính, xơ gan, báng bụng, hội chứng thận hư).
Bảng 10.6. Tiêu chuẩn chẩn đoán suy tim theo Framingham
| Tiêu chuẩn chính |
|---|
| Khó thở kịch phát về đêm hoặc khó thở nằm |
| Tĩnh mạch cổ nổi |
| Ran phổi |
| Tim to |
| Phù phổi cấp, gallop T3 |
| Tăng áp lực tĩnh mạch (>16 cm H20) |
| Phản hồi gan-cảnh |
| Tiêu chuẩn phụ |
| Phù mắt cá chân, ho về đêm |
| Khó thở khi gắng sức |
| Gan to |
| Tràn dịch màng phổi |
| Dung tích sống giảm 1/3 so với tối đa |
| Nhịp tim nhanh (tần số >120 lần/phút) |
| Tiêu chuẩn chính hoặc phụ |
| Giảm cân >4,5 kg trong 5 ngày đáp ứng với điều trị |
Tiêu chuẩn NHANES
Chẩn đoán suy tim theo tiêu chuẩn NHANES khi > 3 điểm
KẾT LUẬN
Là giai đoạn sau cùng của các bệnh lý tim mạch, việc hỏi bệnh sử, thăm khám kỹ và để đạt các cận lâm sàng cần thiết giúp thầy thuốc có thể chẩn đoán xác định suy tim, tìm được nguyên nhân và các yếu tố thúc đẩy làm suy tim nặng thêm, qua đó có hướng điều trị toàn diện cho người bệnh.
TÀI LIỆU THAM KHẢO
- Châu Ngọc Hoa, Đặng Vạn Phước. Dịch tễ học suy tim. Suy tim trong thực hành lâm sàng. Chủ biên Đặng Vạn Phước. Xuất bản lần thứ nhất. Nhà xuất bản dại học quốc gia thành phố Hồ Chí Minh. 2001:1 -1 4 .
- Otto M.Hess, John D.Carroll. Clinical assessm ent of heart failure. Braunwald’s Heart Disease - A textbook of card iovascular medicine. 8th edition. Peter Libby, Roberto. Bonow. Saunders Elservier. 2008: 561-581.
- Douglas L.Mann. Management of heart failure patients with reduced ejection fraction. Braunwald’s Heart Disease - A textbook of card iovascular medicine. 8th edition. Peter Libby, Roberto. Bonow. Saunders Elservier. 2008: 611-640.
- ESC Guidelines for the diagnosis and treatmento facute and chronic heart failure 2012.
- Brian R.Lindman, Stacy A.Mandras. Heart failure, card iomyopathy, and valvular heart disease. The Washington manual of medical therapeutics. 33rd edition. Lippincott Williams & Wilkins. 2010:155 - 166.
- Brian Hardaway, w.H.Wilson Tang. Heart failure with systolic dysfunction. Manual of card iovascular medicine. 3rd edition. Lippincott Williams & Wilkins. 2009:105- 122.
- Douglas L.Mann. Heartfailure and corpulmonale. Harrison’s card iovasular medicine . Mc Graw - Hill. 2010:178-197.