Viêm ống thận mô kẽ là một bệnh lý tổn thương chủ yếu ở ống thận và mô kẽ làm suy giảm chức năng thận. Mạch máu và cầu thận bình thường. Các bệnh cầu thận có tổn thương ống thận mô kẽ kèm theo sẽ không được đề cập trong phạm vi bài này.
Viêm ống thận mô kẽ gồm hai loại là cấp và mạn. Dạng cấp tính đa số do phản ứng dị ứng với thuốc và nhiễm trùng. Dạng mạn tính do rất nhiều bệnh lý khác nhau gây ra, chủ yếu là các bệnh miễn dịch, kế tiếp là các bệnh nhiễm trùng, di truyền, tắc nghẽn và trào ngược, thuốc, bệnh chuyển hóa... Việc điều trị và tiên lượng tùy thuộc vào căn nguyên và khả năng hồi phục của bệnh vào thời điểm chẩn đoán.
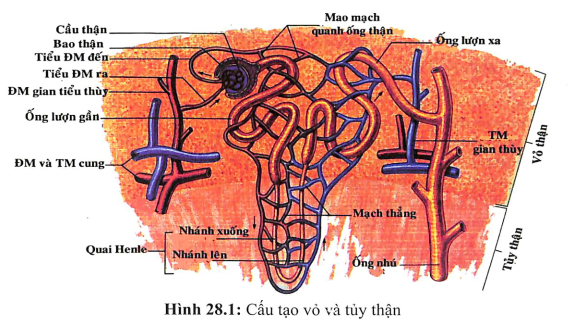
CẤU TẠO MÔ KẼ
Mô kẽ thận gồm những tế bào kẽ và các chất đệm lỏng lẻo nằm ngoài tế bào gồm glucosaminoglycan. Ở vùng vỏ thận lượng mô kẽ ít, chiếm tỉ lệ 7% thể tích, trong đó 3% là tế bào kẽ, 4% còn lại là khoảng ngoại bào gồm mạng lưới sợi collagen, chất đệm, dịch kẽ. Ở vùng tủy thận, thể tích mô kẽ tăng dần về phía nhú thận, từ 10%-20% ở vùng tủy ngoài cho đến 30%-40% ở đỉnh nhú thận.
Mô kẽ vùng vỏ gồm khoảng kẽ rộng nằm giữa các ống thận kế cận nhau và khoảng kẽ hẹp nằm giữa màng đáy ống thận và mao mạch quanh ống thận. Có hai loại tế bào kẽ là nguyên bào sợi và tế bào giống tế bào lympho hoặc đơn nhân. Khoảng kẽ chứa chất lỏng lẻo, có hình len, và những bó sợi collagen nhở, gồm collagen loại I và III. Các tế bào kẽ giống nguyên bào sợi nằm quanh ống thận là nơi sản xuất erythropoietin.
HẬU QUẢ CỦA BỆNH ỐNG THẬN MÔ KẺ
- Giảm độ lọc cầu thận do tắc nghèn các ống thận và hệ vi mạch.
- Tiểu đạm ống thận: tổn thương ống thận gây tiểu đạm nhẹ đến trung bình, chủ yếu là protein có trọng lượng phân tử thấp. Xác định bằng xét nghiệm điện di đạm trong nước tiểu
- Hội chứng Fanconi. Do tổn thương ống thận làm giảm khả năng tái hấp thu của ống thận dẫn đến tiểu đạm ống thận, tiểu aminoacid, tiểu phosphate, tiểu bicarbonate, tiểu glucose.
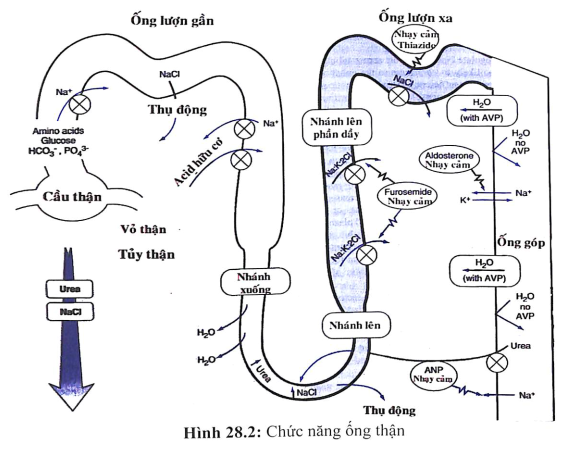
- Giảm khả nâng cô đặc nước tiểu (gây tiểu nhiều, tiểu đêm): do tổn thương các ống thận và hệ mạch máu vùng tủy.
- Toan hóa ống thận kèm tăng chlor máu. Do giảm sản xuất NH3 ở ống thận, mất HCO3 ống thận gần, giảm khả năng bài tiết H+ ở ống thận xa (toan hóa ống thận xa).
- Rối loạn điện giải.
- Tăng kali máu do giảm bài tiết kali ở ống thận xa, đề kháng với tác dụng aldosterone trên ống thận.
- Mất muối: tổn thương ống thận xa làm giảm khả năng tái hấp thu natri.
NGUYÊN NHÂN
Viêm ống thận mô kẽ cấp
Nhiều nguyên nhân gây viêm ống thận mô kẽ cấp, gồm nhiễm trùng, bệnh lý miễn dịch và ung thư, thuốc. Trước thời đại kháng sinh, nhiễm trùng là nguyên nhân thường gặp nhất. Hiện nay nguyên nhân hàng đầu là do thuốc, một phần vì có nhiều loại thuốc mới được sản xuất. Tỉ lệ viêm ống thận mô kẽ do thuốc chiếm 70% trường hợp, nhiễm trùng 15%, vồ căn 10%, hội chứng viêm màng bồ đào (hội chứng TINƯ) 5%, sarcoidosis 1%.
Thuốc
Nhiều loại thuốc gây viêm ống thận mô kẽ cấp, nhưng thường gặp nhất là các loại thuốc sau:
- Kháng sinh: nhóm beta-lactam (methicillin - hiện nay không còn sử dụng, ampicillin, cephalosporin), rifampin, sulfonamide, vancomycine, ciprofloxacine, macrolide, acyclovir...
- Thuốc giảm đau chống viêm non-steroid (NSAID), kể cả ức chế COX-2.
- Các thuốc khác: captopril, lợi tiểu (thiazide, furosemide), nizatidine, cimetidine, ức chế bơm proton, thuốc chống động kinh (carbamazepine, phenytoin), allopurinol...
Trong đó thuốc NSAID và thuốc kháng sinh thường gặp nhất với tỉ lệ lần lượt là 40% và 30%. Gần đây, tỉ lệ viêm ống thận mô kẽ do thuốc ức chế bơm proton ngày càng gia tăng do tỉ lệ kê toa cao.
Nhiễm trùng
Một số nhiễm trùng toàn thân và tại nhu mô thận
- Vi khuẩn: Legionella, Diphtheria, Streptococcus, Staphylococcus, Salmonella, E. Coli, Leptospira, Mycoplasma.
- Nhiễm siêu vi: Epstein-Barr, cytomegalovirus, HIV, Herpes, viêm gan siêu vi B và c, quai bị...
- Nấm: candida, histoplasma.
Miễn dịch
Lupus đỏ, thải ghép cấp.
Bệnh ác tính
Đa u tủy, lymphoma. Do các tế bào ung thư xâm lấn trực tiếp nhu mô thận và đường tiểu hoặc do rối loạn chuyển hóa hậu quả của bệnh lý ác tính (tăng canxi, tăng acid uric).
Vô căn
Một số trường hợp không tìm thấy nguyên nhân.
Viêm ống thận mô kẽ mạn
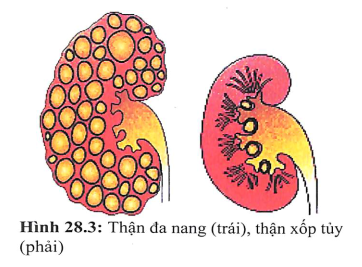
- Bệnh di truyền: thận đa nang, thận xốp tủy...
- Thuốc và chất độc: giảm đau, ức chê miễn dịch (cyclosporine, tacrolimus), thảo duợc Trung quốc điều trị giảm cân, kim loại nặng (chì, thủy ngân, cadmium).
- Bệnh ác tính: lymphoma, đa u tủy, thiếu máu bất sản.
- Nhiễm trùng.
- Bệnh thận tắc nghẽn (u, sỏi), bệnh thận trào ngược.
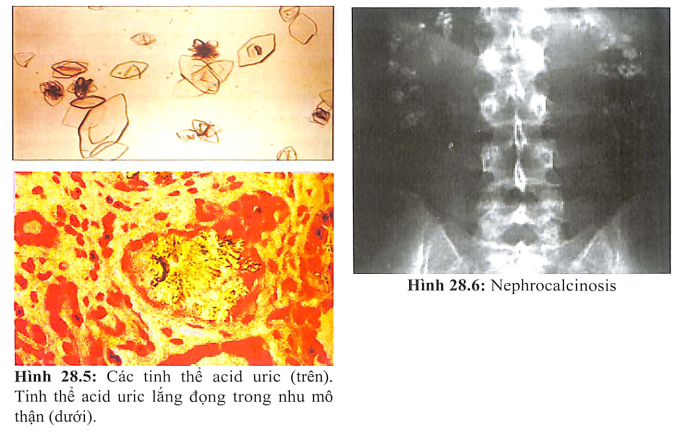
- Rối loạn chuyển hóa: tăng canxi/ nephrocalcinosis, tăng acid uric, hạ kali, tiểu oxalate.
- Miễn dịch: lupus, thải ghép, bệnh thận IgA, sarcoidosis, viêm mạch, u hạt, hội chứng Sjogren...
- Các nguyên nhân khác: xạ trị, bệnh thận Balkan ...
TRIỆU CHỨNG LÂM SÀNG
Viêm ống thận mô kẽ cấp
Bệnh nhân viêm ống thận mô kẽ câp biểu hiện hai nhóm triệu chứng.
- Các triệu chứng lâm sàng đặc trưng cho phán ứng dị ứng gồm:
- Sốt (85%-100%)
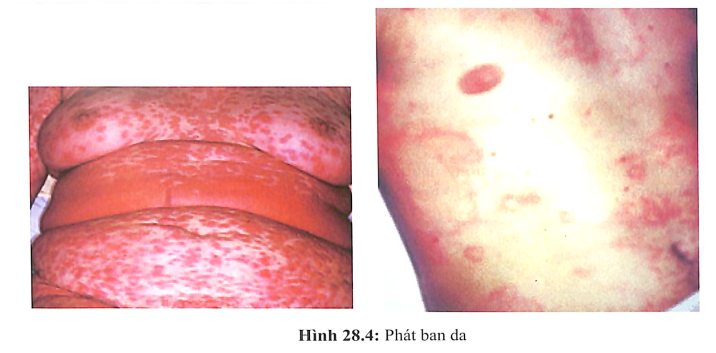
- Phát ban 25%-50%.
- Viêm khớp.
- Nhóm triệu chứng đường tiết niệu
- Đau hông lưng một hoặc hai bên do thận phù nề, căng chướng bao thận.
- Tiểu ít, tiểu máu.
- Bệnh nhân có thể bị suy thận cấp: 15% trường họ-p suy thận cấp do viêm ống thận mô kẽ cấp. Suy thận cấp sẽ thuyên giám trong vòng nhiều ngày hoặc nhiều tuần. Mức độ suy thận liên quan với mức độ thâm nhiễm tế bào viêm ở mô kẽ, ngược lại trong viêm ống thận mô kẽ mạn, mức độ suy thận liên quan tình trạng xơ hóa mô kẽ.
Chỉ 33% bệnh nhân có đầy đủ ba triệu chứng kinh điển (sổt, phát ban, bạch cầu ái toan trong máu tăng), nhưng khi các triệu chứng này xuất hiện phải nghĩ đến viêm ống thận mô kẽ cấp. Bệnh cảnh điển hình như trên thường do các loại thuốc kháng sinh như methicillin, rifamycine gây ra, ít gặp trong viêm ống thận mô kẽ do thuốc chống viêm NSAID. Trong trường viêm ống thận mô kẽ cấp do nhiễm trùng hoặc bệnh lý toàn thân, biểu hiện lâm sàng chủ yếu sẽ là triệu chứng của bệnh lý căn nguyên.
Khoảng 80% bệnh nhân triệu chứng thường xuất hiện trong vòng ba tuần sau khi dùng thuốc, trung bình 10 ngày. Nếu do thuốc NSAID, thời gian này có thể kéo dài 2-3 tháng, thậm chí đến 18 tháng. Viêm ống thận mô kẽ cap do rifampin thường xuất hiện nhiều tháng sau khi dùng thuốc, đặc biệt xảy ra khi điều trị liều cách quảng, không liên tục (một hoặc hai lần mỗi tuần), sau thời gian dùng thuốc liên tục mỗi ngày trước đó. Viêm ống thận mô kẽ cấp do thuốc thường liên quan phản ứng dị ứng hơn là do độc tính trực tiếp trên thận.
Viêm ống thận mô kẽ mạn
Bệnh diễn tiến qua nhiều năm, thường không có triệu chứng lâm sàng. Bệnh nhân thường đến khám do tình cờ làm xét nghiệm tầm soát, hoặc vì triệu chứng của bệnh lý căn nguyên hay suy thận mạn. Vì thế việc chẩn đoán phần lớn dựa vào nghề nghiệp, tiền căn tiếp xúc với thuốc hoặc chất độc - hiện nay hoặc trước kia - đặc biệt với thuốc giảm đau, kháng sinh vả thảo dược.
Các triệu chứng thường không đặc hiệu, tùy thuộc vảo mức độ nặng nhẹ của suy thận, gôm mệt mỏi, buôn nôn, có thể tiểu nhiều, tiểu đêm do rối loạn khả năng cô đặc nước tiểu. Phù và tăng huyết áp ít gặp, trừ phi bệnh đã tiến triển đến suy thận. Thiếu máu xuất hiện sớm trong một số bệnh ông thận mô kẽ mạn do các tế bào mô kẽ sản xuất erythropoietin bị phá hủy.
MỘT SỐ DẠNG LÂM SÀNG THƯỜNG GẶP
Bệnh thận do lạm dụng thuốc giảm đau
Ở Hoa Kỳ, 3%-5% trường hợp bệnh thận mạn giai đoạn cuối do thuốc giảm đau, tỉ lệ nữ nhiều hơn nam. Xảy ra khi bệnh nhân sử dụng một lượng lớn thuốc giảm đau (khoảng 2 kg) trong một thời gian dài, gồm nhiều loại phối hợp (aspirin, acetaminophen, codein, caffeine) đê điều trị đau xương khớp, đau bụng, nhức đầu mạn tính.
Bệnh nhân thường khám khi có biểu hiện suy thận, tăng huyết áp, tiểu nhiều tiểu đêm do giảm cô đặc nước tiểu, thiếu máu. Thiếu máu nặng hơn so với mức độ suy thận, có thể do kèm theo mất máu mạn trong xuất huyết tiêu hóa. Cặn lắng nước tiểu có tiểu mủ vô trùng, tiểu đạm mức độ trung bình.
Có thể bị hoại tử nhú thận trong giai đoạn trễ của bệnh với triệu chứng tiểu máu và con đau quặn thận do tắc nghẽn niệu quản bởi mô hoại tử. Ở các bệnh nhân này tỉ lệ ung thư tế bào biểu mô đường tiểu gia tăng.
Nếu bệnh nhân được phát hiện sớm và ngưng thuốc giảm đau có thể làm chậm và ngưng tiến triển của bệnh thận. Vì thế việc chẩn đoán sớm rất quan trọng. Chẩn đoán dựa vào chụp CT không cản quang. Biểu hiện gồm thận nhỏ, bờ thận không đều, canxi hóa nhú thận. Trên hình chụp UIV thận teo lại, đài bể thận biến dạng.
Bệnh thận do chuyển hóa
Tăng acid uric
Acid uric gây lắng đọng các tinh thể acid uric trong nhu mô thận và hệ thống góp, làm tăc nghẽn một phần hoặc hoàn toàn hệ thống góp, đài bê thận hoặc niệu quản, gây suy thận cấp dạng thiểu niệu hoặc vô niệu. Thường gặp trong hội chứng ly giải bướu sau khi điều trị lymphoma, ung thư máu. Cũng có thể do sản xuât quá nhiều urate hay tăng phá hủy mô như ly giải cơ vân. Hay đi kèm với ngộ độc chì do tăng tái hấp thu urate trong nước tiểu. Tổng phân tích nước tiểu có thể tiểu máu hoặc có tinh thể acid uric. Chẩn đoán dựa vào suy thận câp kèm acid uric máu tăng đáng kể (thường acid uric máu tăng > 15 mg/dL).
Tăng acid uric máu kéo dài có thể gây viêm ống thận mô kẽ mạn, được gọi là bệnh thận do gout. Độ nặng của tổn thương thận tùy thuộc vào thời gian và mức độ tăng acid uric, về mô học, có sự hiện diện của các tinh the acid uric và muối urate trong nhu mô thận, gây tác nghẽn trong thận, kích hoạt phản ứng viêm. Cuối cùng gây xơ hóa thận, chủ yếu vùng tủy và nhú thận. Chẩn đoán dựa vào acid uric máu tăng cao không tương ứng với mức độ suy thận (chăng hạn creatinin máu < 1,5 mg/dL, acid uric > 9 mg/dL). Acid uric máu tăng cũng có thể là hậu quả của suy thận do bất cứ nguyên nhân nào. Xét nghiệm nước tiểu tính tỉ lệ acid uric/ creatinin nếu > 1 mg/mg (0,7 mol/mol) giúp phân biệt bệnh thận do tăng acid uric với các trường hợp tăng acid uric thứ phát do suy thận.
Tăng canxi máu
Tăng canxi máu gặp trong cường tuyến cận giáp nguyên phát, sarcoidosis, đa u tủy, ngộ độc vitamin D, bệnh xương di căn. Tăng canxi máu nặng > 12 mg/dL có thể làm tổn thương ống thận mô kẽ và suy thận tiến triến. Canxi máu tăng gây suy thận cấp do co mạch thận, giảm thể tích máu do mất khả năng cô đặc nước tiểu đề kháng với vasopressin. Tăng canxi máu kéo dài gây nephrocalcinosis do tích tụ canxi trong thận, quanh màng đáy ống thận, ống lượn xa và ống góp. Canxi cũng có thể lắng đọng ở cầu thận, thành tiểu động mạch thận. Lâm sàng bệnh cảnh nổi bật là triệu chứng tiểu nhiều, tiểu đêm do giảm khả năng cô đặc nước tiểu. Tăng canxi máu cấp có thể gây mất nước, suy thận cấp. X-quang có hình ảnh nephrocalcinosis, sỏi thận.
Giảm kali máu
Giảm kali máu mạn mức độ trung bình hay nặng có thể gây bệnh thận với giảm khả năng cô đặc nước tiểu, gây khoáng hóa tế bào ống thận gần, ống thận xa. Giảm kali máu trên 1 tháng có thể gây viêm mô kẽ, xơ hóa, nang thận. Khi điều trị bù kali, số lượng và kích thước các nang có thể giảm nhưng suy thận có thể không hồi phục.
Bệnh thận do kim loại nặng
Tích tụ chì trong tế bào ống thận gần có thể gây ra viêm ống thận mô kẽ mạn. Thường gặp ở người tiếp xúc bụi sơn, sống gần bãi phế liệu, đồ chơi nhiễm chì, công nhân chế tạo pin. Tiếp xúc ngắn hạn gây rối loạn chứng năng ống thận gần gồm tăng acid uric máu, tiểu amino acid, tiểu đường. Tiếp xúc lâu dài 5-30 năm gây teo ống thận, xơ hóa mô kẽ, tăng huyết áp, gout. Tăng acid uric là một đặc trưng của ngộ độc chì mạn tính, do tăng tái hấp thu urate. 50% bệnh nhân bệnh thận do ngộ độc chì có viêm khớp do gout cấp, ngược lại với các suy thận mạn khác gout mới xuất hiện rất ít gặp. Vì thế ở bất cứ bệnh nhân có suy thận tiến triển chậm, thận teo, gout, tăng huyết áp nên đánh giá khả năng ngộ độc chì. Những bệnh nhân này không có biểu hiện của nhiễm độc chì cấp tính như đau bụng, thiếu máu, bệnh thần kinh ngoại biên, bệnh não. Chẩn đoán dựa vào đo nồng độ chì trong máu. Tuy nhiên thường chỉ tăng trong trường hợp ngộ độc cấp tính. Đo nồng độ chì trong nước tiểu > 0,6 mg/24 giờ giúp chẩn đoán. Có thể định lượng nồng độ chì trong tủy xương. Ngoài ra còn có các kim loại khác có thể viêm ống thận mô kẽ như cadium, thủy ngân...
Bệnh thận trào ngược và tắc nghẽn
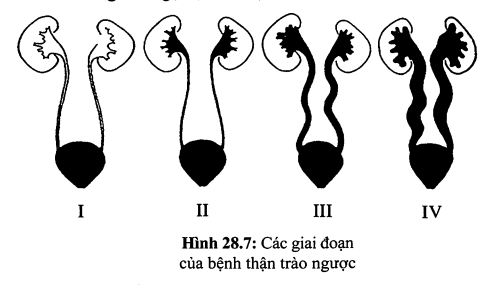
Bệnh thận trào ngược
Chiếm 1% trẻ mới sinh và 30%-45% trẻ lớn bị nhiễm trùng đường tiểu. Bệnh thận trào ngược do tổn thương van niệu quản - bàng quang hay tắc nghẽn đường tiểu dưới. Mỗi khi đi tiểu, dưới áp lực co bóp của bàng quang nước tiểu sẽ trào ngược lên niệu quản gây viêm đài bể thận. Vì thế thường phát hiện trào ngược khi bệnh nhân bị nhiễm trùng tiểu cấp hoặc mạn. Tùy theo mức độ nặng nhẹ của tình trạng trào ngược, niệu quản và đài bể thận bị dãn dần, cuối cùng gây xơ hóa nhu mô thận và suy thận mạn. Chẩn đoán dựa trên phim chụp cản quang bàng quang-niệu quản trong lúc bệnh nhân đi tiểu.
Bệnh thận tắc nghẽn
Tắc nghẽn đường tiểu gặp trong các bệnh lý tiền liệt tuyến, ung thư, sỏi, xơ hóa sau phúc mạc. Bệnh ít triệu chứng, chẩn đoán thường bị bỏ qua đến khi trẻ trưởng thành. Bệnh cảnh lâm sàng lúc này biểu hiện tiểu đạm, tăng huyết áp và suy thận. Toan hóa ống thận, tăng kali máu thường gặp.
Bệnh thận do đa u tủy
Bệnh đa u tủy sản xuất quá nhiều các chuỗi nhẹ Ig đơn dòng (protein Bence Jones), các protein này được lọc tại cầu thận, tái hấp thu ở ống lượn gần, phần còn lại đến ống lượn xa gắn kết với protein và đạm Tamm-Horsfall tạo thành các trụ gây tắc nghẽn. Triệu chứng lâm sàng chủ yếu là triệu chứng của đa u tủy (đau xương, gãy xương bệnh lý, loàng xương), thiếu máu đẳng sắc đẳng bào.
XÉT NGHIỆM CẬN LÂM SÀNG
Công thức máu
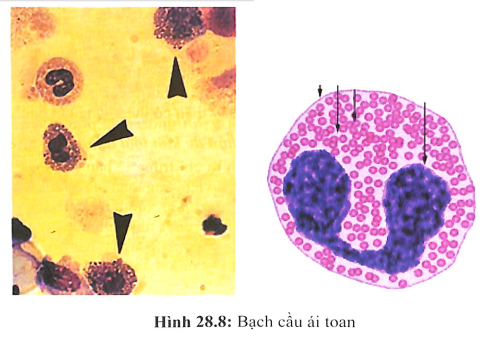
Bạch cầu ái toan tăng (tỉ lệ 80%). Một số tác giả cho rằng bạch cầu ái toan trong máu tăng có giá trị hơn sự hiện diện của bạch cầu ái toan trong nước tiểu.
Tổng phân tích nước tiểu
- Tiếu máu vi thể hoặc đại thể chiếm trên 75% trường họ-p, có thế có trụ hồng cầu.
- Tiểu đạm thường nhẹ đến vừa, dưới 1-2g/24 giờ nhưng có thể đến mức độ hội chứng thận hư. Tiểu đạm nhiêu ở mức độ hội chứng thận hư thường do thuốc NSAID do có tổn thương cầu thận đi kèm.
- Tiểu mủ vô trùng. Nhuộm Hansel hoặc Wright có thể tìm thấy bạch cầu ái toan trong nước tiểu. Test Hansel được coi là dương tính khi bạch cầu ái toan chiếm tỉ lệ trên 1% tổng số lượng bạch cầu. Trụ bạch cầu ít gặp hơn. Không có bạch cầu ái toan trong nước tiểu cũng không loại trừ được chẩn đoán, cần nhớ tế bào bạch cầu ái toan trong nước tiểu có thể gặp trong một số bệnh khác như nhiễm trùng (viêm đài bể thận cấp, viêm bàng quang, viêm tiền liệt tuyến), bệnh cầu thận (viêm cầu thận tiến triển nhanh, viêm cầu thận hậu nhiễm liên cầu trùng), thuyên tắc mạch thận do xơ vữa...
- Đường niệu dương tính trong 25% trường hợp, thường gặp trong viêm ống thận mô kẽ mạn.
Cấy nước tiểu
Dương tính trong 28% ttong viêm đài bể thận mạn.
Xét nghỉệm sinh hóa
- Các rối loạn chức năng ống thận như tăng kali máu (do rối loạn bài tiết kali), toan chuyển hóa (rối loạn bài tiết ion H+), hội chứng Fanconi ít gặp trong viêm ống thận mô kẽ cấp, thường gặp trong các trường hợp mạn tính.
- BUN, creatinin máu tăng trong trường hợp suy thận.
- Có thể kèm theo rối loạn xét nghiệm chức năng gan, tán huyết, giảm tiểu cầu.
Siêu âm thận
Trong viêm ống thận mô kẽ cấp, kích thước thận bình thường hoặc to, tăng độ phản âm. Trong viêm ống thận mô kẽ mạn, thận nhỏ, bờ gồ ghề không đối xứng.
Sinh thiết thận
Đây là tiêu chuẩn vàng trong chẩn đoán, mục đích xác định bản chất và tiến triển bệnh. Không chỉ định sinh thiết thận trong trường hợp viêm ống thận mô kẽ cấp nhẹ và lâm sàng cải thiện tốt sau khi ngưng thuốc. Trong trường hợp mạn, nếu chẩn đoán đã rõ cũng không cần sinh thiết vì đa số không có điều trị đặc hiệu, kết quả giải phẫu bệnh không ảnh hưởng đến điều trị.
Trường hợp cấp gồm hai dạng là chỉ tổn thương mô kẽ đơn thuần, có kèm hoại tử nhú thận hay không nhưng không gây tổn thương cầu thận hoặc thâm nhiễm mô kẽ kèm theo viêm cầu thận sang thương tối thiểu (86% trường hợp). Dạng thâm nhiễm mô kẽ thường do sử dụng thuốc chống viêm non-steroid, lâm sàng tiểu đạm mức độ hội chứng thận hư và suy thận. Mô kẽ phù nề, đây các ông thận xa nhau. Màng đáy ống thận bị phá hủy. Thâm nhiễm chủ yếu tế bào lỵmpho T và đại thực bào. Có thể gặp bạch câu đa nhân và bạch cầu ái toan, cầu thận bình thường nhưng trong trường họp viêm ông thận mô kẽ do thuốc NSAID, dưới kính hiển vi điện tử có thể thấy các tế bào chân giả dính vào nhau (sang thương tối thiểu) hoặc sang thương màng.
Trường hợp mạn tính, ống thận teo. Mô kẽ chứa các tê bào viêm và bị xơ hóa. cầu thận có thể bình thường hoặc bị phá hủy hoàn toàn.
CHẨN ĐOÁN
Chẩn đoán dựa vào thăm hỏi bệnh sử, khám lâm sàng, các xét nghiệm máu và nước tiểu. Chẩn đoán xác định dựa vào sinh thiết thận. Cần phân biệt viêm ống thận mô kẽ cấp với hoại tử ống thận cấp và viêm cầu thận cấp.
ĐIỀU TRỊ
Điều trị đặc hiệu tùy thuộc vào nguyên nhân. Trong viêm ống thận mô kẽ do thuốc, việc phát hiện sớm và loại bỏ các độc chất rất quan trọng.
Viêm ống thận mô kẽ cấp do thuốc, có thể dùng prednisone 1 mg/kg/ngày X 7-10 ngày. Tuy nhiên vai trò của corticoid còn bàn cãi.
Nếu do acid uric, phòng ngừa tăng acid uric băng cách kiềm hóa nước tiểu pH >6,5 và allopurinol 300 mg 2-3 lần/ngày và bù nước sao cho lượng nước tiểu trên 2,5 lít/ngày trước khi hóa trị liệu hoặc xạ trị. Khi acid uric máu quá cao, có thể lọc máu để loại bỏ urate.
DIỄN TIẾN VÀ TIÊN LƯỢNG
Diễn tiến
Trong viêm ống thận mô kẽ cấp do thuốc, chức năng thận hồi phục trong vòng vài tuần sau khi ngưng thuốc, không cần điều trị corticoide. Các trường hợp khác tổn thương có thể hồi phục nếu phát hiện sớm nguyên nhân và xử trí. Các trường hợp nặng, điều trị chậm trễ hoặc vẫn tiếp tục dùng thuốc gây hại có thể làm tổn thương thận vĩnh viễn và gây suy thận mạn. Khoảng 35%-40% trường hợp tiến triển thành bệnh thận mạn và suy thận. Nếu do thuốc NSAID, tỉ lệ bệnh thận mạn còn cao hơn, có thể đến 55%. Trong viêm ống thận mô kẽ mạn, tiên lượng phụ thuộc vào nguyên nhân và việc phát hiện sớm trước khi tổn thương gây xơ hóa không hồi phục. Các nguyên nhân di truyền (bệnh nang thận), chuyển hóa, chất độc (kim loại nặng) thường tiến triển đến bệnh thận giai đoạn cuối.
Tiên lượng
Tiên lượng phụ thuộc vào việc chẩn đoán nhanh chóng, loại bỏ nguyên nhân gây bệnh sớm. Vì thế trong trường hợp bệnh diễn tiến thầm lặng, việc chẩn đoán bị chậm trễ (chẳng hạn thuốc NSAID, nhiễm trùng mạn tính, sarcoidosis) tiên lượng sẽ xấu hơn những trường hợp có biểu hiện lâm sàng cấp tính (rifampin, nhiễm trùng cấp tính do vi khuẩn hoặc siêu vi). Mức độ tăng creatinin máu trong giai đoạn cấp không liên quan với tiên lượng lâu dài của bệnh thận.
Các yếu tố tiên lượng xấu bao gồm:
- Việc cải thiện chức năng thận chậm sau khi ngưng thuốc gây hại (hơn 3 tuần).
- Thời gian tiếp xúc với thuốc có hại kéo dài (trên 2-3 tuần).
- Đang có bệnh thận mạn tính.
- Sinh thiết thận: tổn thương mô kẽ lan tỏa và nặng, xơ hóa đáng kể và teo ống thận.
TÀI LIỆU THAM KHẢO
- Carolyn J. Kelly & Eric G. Nelson (2004). The Kidney. Tubulointerstitial disease. Saunder, 7th ed, pp 1483-1500.
- Harrison 5 internal medicine. Tubulointerstitial disease of the kidney. Me GrawHill, 17thed, 2008.
- Glassock (2001). Textbook of nephrology. Tubulointerstitial nephropathies. Lippincott Williams & Wilkins, 4th ed, pp 746-757.
- Robert w. Schrier. Manual of nephrology. Tubulointerstitial nephritis. Lippincott Williams & Wilkins, 6Ĩh ed, pp 128-130.
- Robert w. Schrier (2007). Tubulointerstitial nephritis. Disease of the kidney and urinary tract, pp 1161-1176, 2007. 366