Bệnh động mạch vành là tình trạng bệnh lý xảy ra trên hệ thống động mạch vành (hệ thống động mạch cung cấp máu nuôi dưỡng tim) và hậu quả là làm hẹp (hoặc tắc) lòng động mạch vành gây ra mất cân bằng cán cân cung cấp-nhu cầu oxy cơ tim hay là thiếu máu cơ tim cục bộ (chỉ tại vùng cơ tim do nhánh mạch vành đó phụ trách nuôi dưỡng). Hơn 90% các trường hợp bệnh động mạch vành là do xơ vữa động mạch. Bệnh động mạch vành còn có những tên gọi khác như thiểu năng vành, suy mạch vành, bệnh tim thiếu máu cục bộ.
DỊCH TỄ HỌC VÀ TẦM QUAN TRỌNG CỦA BỆNH ĐỘNG MẠCH VÀNH
Trong năm 2001, bệnh mạch vành gây 7,2 triệu trường hợp tử vong trên thế giới và 59 triệu năm đời sông tàn phế. Mỗi năm có khoảng 5,8 triệu trường hợp bệnh mới. Hiện có khoảng 40 triệu người đang mắc bệnh mạch vành còn sống.
Ở Việt Nam, bệnh động mạch vành đang ngày càng tăng lên rõ rệt. Theo thống kê của Sở Y Tế thành phố Hồ Chí Minh thì chỉ riêng năm 2000 đã có 3222 bệnh nhân bị nhồi máu cơ tim và đã tử vong 122 trường hợp. Trong 6 tháng đầu năm 2001, đã có 1725 bệnh nhân bị nhồi máu cơ tim .
Bệnh động mạch vành không những gây tử vong đứng hàng đầu trong tất cả các nguyên nhân gây tử vong, nó còn gây ra tình trạng thương tật - mất sức lao động của những thành viên trong cộng đồng. Chi phí cho điều trị và chăm sóc cho bệnh nhân bệnh động mạch vành không hề nhỏ. Hoa kỳ đã chi hơn 9 tỷ đôla Mỹ mỗi năm để chăm sóc những bệnh nhân này.
NGUYÊN NHÂN SINH BỆNH VÀ CÁC YẾU TỐ NGUY CƠ BỆNH ĐỘNG MẠCH VÀNH
Xơ vữa động mạch
Bệnh lý nền tảng của bệnh động mạch vành là xơ vữa động mạch (XVĐM).
Tình trạng rối loạn chức năng nội mạc
Nội mạc là lớp tế bào lót bề mặt của hệ thống động mạch. Lớp tế bào này đảm trách nhiều chức năng và đảm bảo sự toàn vẹn của thành động mạch. Sự hiện diện của các yếu tố nguy cơ của bệnh tim thiếu máu cục bộ như tăng cholesterol máu, tăng huyết áp, hút thuốc lá, đái tháo đường, tăng hemocystein máu, tuổi cao gây ra tình trạng rối loạn chức năng nội mạc.
Các vệt mỡ
Khi lớp nội mạc bị tổn thương thì dễ dàng cho các lipoprotein có tính gây xơ vữa (như LDL) đi qua để vào lớp dưới nội mạch và sẽ bị đại thực bào ăn vào. Khi đại thực bào ăn nhiều LDL thì sẽ phình to và tạo thành các tế bào bọt. Nhiều tế bào bọt tích giữ dưới lớp nội mạch tạo nên một vệt màu vàng - gọi là vệt mỡ.
Sang thương XVĐM tiến triển
Sự tiến triển vượt quá giai đoạn vệt mỡ không chỉ kết họp với sự tích lũy lipid mà còn có các mô liên kết - được tạo thành bởi các tế bào cơ trơn - tạo ra sang thương xơ vữa không đồng nhất. Giai đoạn này sang thương được gọi là mảng xơ vữa.
Các mảng xơ vữa dễ bị tổn thương
Một số sang thương tiến triển rất nguy hiểm - các sang thương dễ bị tổn thương - bởi vì chúng có thể gây ra biến chứng tác mạch. Vỡ các mảng xơ vữa dễ bị tổn thương cộng với tình trạng huyết khối đi kèm là nguyên nhân thường gặp nhất của hội chứng mạch vành cấp (bao gồm cơn đau thắt ngực không ổn định, nhồi máu cơ tim và đột từ do bệnh mạch vành).
Mảng xơ vữa gây biến chúng
Chúng ta dùng từ mảng xơ vữa gây biến chứng để chỉ các sang thương đã tiến triển gây ra biến chứng tắc mạch và/hoặc xuất huyết trong mảng xơ vữa.
Vỡ mảng xơ vữa và huyết khối trong lòng động mạch vành
Các mảng xơ vữa dễ bị tổn thương thường bị vỡ. Hậu quả đáng sợ nhất của vỡ mảng xơ vữa động mạch vành là tắc nghẽn mạch vành do huyết khối. Hầu hết những mảng xơ vữa được bít lại bởi một huyết khối nhỏ và chỉ thỉnh thoảng là có tạo ra huyết khối lớn bên trong lòng động mạch vành.
Tự bản thân vỡ mảng xơ vữa là không có triệu chứng, và sự tăng trưởng mảng xơ vữa một cách nhanh chóng cũng yên lặng trên lâm sàng. Tuy nhiên, sự xuất huyết (liên quan đến sự vỡ) vào bên trong lòng mảng xơ vữa, sự tạo thành huyết khối trong lòng mạch và/hoặc sự co mạch có thể gây tắc nghẽn dòng máu một cách đột ngột và gây ra hội chứng mạch vành cấp.
NHỮNG YẾU TỐ ẢNH HƯỞNG ĐẾN SỰ HÌNH THÀNH XVĐM
Xơ vữa mạch là kết quả của sự tương tác đa yếu tố và phức tạp của môi trường và gen. Một yếu tố gen có thể gây ra XVĐM có triệu chứng (như người thiếu thụ thể LDL đồng hợp từ) nhưng điều này rất hiếm xảy ra. Thông thường hơn, các yếu tố nền tảng về gen đóng vai trò đáp ứng với các yếu tố gây xơ vữa và đóng vai trò là yếu tố tạo sự nhạy cảm của thành mạch đối với các kích thích gây ra xơ vữa, còn các yếu tố môi trường có thể ảnh hưởng đáng kể đến tốc độ tiến triển của bệnh (phát triển mảng xơ vữa).
Chúng ta có rất nhiều yếu tố nguy cơ của bệnh động mạch vành. Trong thực hành lâm sàng chúng ta có thể chia những yếu tố nguy cơ này thành hai nhóm: nhóm những yếu tố nguy cơ không thể tác động được (như tuổi, phái, gia đình...) và nhóm những yếu tố nguy cơ có thể tác động được (hút thuốc lá, tăng huyết áp, rối loạn lipid máu...). Trong những phần dưới đây sẽ trình bày những yếu tố nguy cơ quan trọng của bệnh động mạch vành.
Các liporotein
Tăng cholesterol toàn phần (và LDL) và HDL thấp là các yếu tố nguy cơ chính, độc lập của bệnh động mạch vành. Tăng LDL dường như là yếu tố nguy cơ chính của bệnh động mạch vành, mức cholesterol toàn phần và LDL càng cao thì nguy cơ bị biến cố xơ vữa động mạch càng cao.
Mối liên hệ giữa triglyceride và XVĐM đã là một vấn đề trước đây gây lầm lẫn. Các số liệu mới đây đã xác định rõ ràng là tăng triglyceride máu là một yếu tố nguy cơ của bệnh động mạch vành. Lp(a) cao thì bệnh nhân tăng nguy cơ bị bệnh động mạch vành nhưng liệu Lp(a) có liên quan nhân quả với bệnh động mạch gây tắc nghẽn hay không thì không rõ. Chỉ có thể kêt luận rằng Lp(a) - có chứa apo(a), đồng dạng với plasminogen - có thể hoạt động bằng cách tạo ra biến chứng huyết khối tắc nghẽn hơn là thúc đẩy XVĐM.
**Hút thuốc lá***
Hút thuốc lá là một yếu tố nguy cơ chính, có thể điều chỉnh của XVĐM ở cả quần thể nguy cơ thấp lẫn nguy cơ cao. Khoảng 80% của tất cả các trường hợp tử vong do bệnh động mạch vành mỗi năm ở Hoa Kỳ có thể là do hút thuốc lá và hút thuốc lá là nguyên nhân chính của bệnh lý mạch máu ngoại biên và phình động mạch chủ bụng, là yếu tố nguy cơ chính của đột quỵ, và thuốc lá làm tăng nguy cơ của nhiều bệnh mạn tính khác.
Tăng huyết áp
Tăng huyết áp (THA) là một nguy cơ chính, độc lập của bệnh động mạch vành, mặc dù THA dường như là nguy cơ thúc đẩy XVĐM phụ thuộc cholesterol.
Đái tháo đường
Đái tháo đường (ĐTĐ) là yếu tố nguy cơ chính, độc lập của bệnh động mạch vành. ĐTĐ không phụ thuộc insulin và tăng cholesterol máu tương tác với nhau mạnh mẽ trong việc tạo nên bệnh động mạch vành. Tuy nhiên, thực tế lâm sàng cho thấy ĐTĐ lại làm tăng nguy cơ bệnh động mạch vành nhiều hơn điều mà có thể được giải thích bởi các yếu tố nguy cơ truyền thống khác liên quan đến ĐTD (như là rối loạn lipid máu và THA). Lý do vì sao thì cùng chưa được giải đáp đầ đủ.
Tình trạng viêm/nhiễm trùng
Tình trạng viêm, nhưng không nhất thiết là có tình trạng nhiễm trùng mạn tính, đóng một vai trò quan trọng trong sự khởi đầu và tiến triển của XVĐM. Giả thuyết về sự nhiễm trùng là có liên quan nhân quả với XVĐM đang được hoan nghênh nhưng chưa được chứng minh. Đa số các bằng chứng là của Helicobacter pylori và một vài Herpes virus(nhất là cytomegalovirus).
Các yếu tố về đông cầm máu
Một vài yếu tố đông cầm máu (bao gồm fibrinogen, yếu tố VII, PAI-I, t-PA và tiểu cầu) đã được xác định như là những yếu tố quyết định của các biến cố bệnh động mạch vành trong tương lai.
Homocystein
Có vô số nghiên cứu bệnh - chứng hồi cứu đã xác định là tình trạng tăng homocystein máu là một yếu tố nguy cơ mạnh và độc lập của bệnh động mạch vành, bệnh mạch máu ngoại biên, và cũng có sự đi kèm rất rõ ràng giữa nồng độ homocystein trong huyết tương và mức độ lan rộng cua bệnh lý động mạch cảnh, động mạch vành, động mạch chủ và động mạch ngoại biên. Tuy nhiên, có nhiều nghiên cứu tiền cứu (nhưng không phải tất cả) không chứng minh được sự kết họp trên.
Thức uống có cồn
Đã có hơn 40 nghiên cứu tiền cứu cho thấy dùng rượu (lượng thấp đến trung bình) làm giảm 10%-40% nguy cơ bệnh động mạch vành so với người không dùng rượu. Uống alcohol lượng nhiều (hơn 4 lần 1 ngày) là kèm theo tăng huyết áp và tăng nguy cơ bị đột quỵ do xuất huyết não. Trong tất cả các loại nước uống có cồn thì rượu đỏ là có tác dụng tốt nhất, có lẽ vì rượu này có thêm chất antioxidant polyphenol. Một lý do khác nữa là ở các đối tượng uống alcohol lượng vừa thì có cách sống tốt hơn (ít hút thuốc và được giáo dục nhiều hơn) và có chế độ ăn tốt hơn (nhiều trái cây, rau quả và cá).
Phái tính
Cả hai phái đều có các yếu tố nguy cơ tim mạch chính như nhau nhưng nam giới lại phát triển bệnh động mạch vành sớm hơn nữ giới 10-15 năm. Estrogen có thể là yếu tố hiển nhiên nhất của tác dụng bảo vệ, chống lại bệnh động mạch vành ở giai đoạn chưa mãn kinh.
Tuổi
Tuổi là một yếu tố nguy cơ mạnh mẽ của bệnh động mạch vành. Sự phát triển của XVĐM tăng đáng kể theo tuổi đến khoảng 65 tuổi, bất kể phái tính và chủng tộc. Mặc dù XVĐM và tần suất của cơn đau thắt ngực ổn định dường như chỉ tăng rất ít ở lứa tuổi trên 65 thì hầu hết các biến cố tim mạch mới xuất hiện, nghĩa là XVĐM kèm với tắc mạch do huyết khối, xảy ra sau tuổi 65 - nhất là ở phụ nữ - và tỉ lệ tử vong do bệnh động mạch vành tăng theo qui luật lũy thừa theo tuổi ở đối tượng người già.
SINH LÝ BỆNH ĐỘNG MẠCH VÀNH
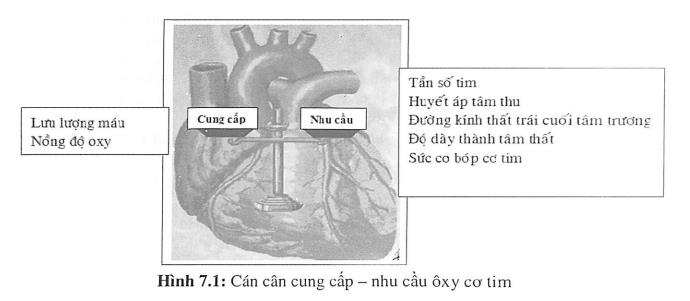
Các mảng xơ vữa ở thành động mạch vành sẽ gây hẹp (tắc) lòng động mạch vành và hậu quả là thiếu máu đến nuôi phần cơ tim do nhánh động mạch đó đảm nhiệm tưới máu. Có nhiều yếu tố ảnh hưởng đến tình trạng thiếu máu cơ tim cục bộ chứ không phải phụ thuộc hoàn toàn vào mức độ hẹp lòng động mạch vành do mảng xơ vữa gây ra. Dù có nhiều yếu tố ảnh hưởng như thế nào đi nữa thì cũng được qui vào chung trong một mối: cán cân cung cấp - nhu cầu oxy cơ tim.
CƠ CHẾ GÂY THIẾU MÁU CƠ TIM CỤC BỘ
Trong thực hành lâm sàng, tình trạng hẹp lòng động mạch vành thường được xem như là nguyên nhân duy nhất hoặc là nguyên nhân chính gây thiếu máu cơ tim (TMCT) bởi vì nó thật hiển nhiên và dể dàng được cho là thủ phạm. Sự phát hiện tình trạng co thắt mạch vành và tình trạng hẹp tiến triển thì khó nắm bắt được hơn vì chúng chỉ thoáng qua và thường đòi hỏi chụp lại hình ảnh động mạch vành sau khi cho nitrate hoặc các nghiệm pháp gây co thắt khác.
Hẹp lòng động mạch vành giới hạn lưu lượng
Ảnh hưởng của hẹp lòng động mạch vành giói hạn lưu lượng trên lưu lượng máu động mạch vành
Với các hội chứng TMCT, chúng ta thường tìm thấy tình trạng hẹp động mạch vành ở vùng thượng tâm mạc. Tuy nhiên, một chỗ hẹp động mạch vành chỉ trở nên giới hạn lưu lượng khi nó được xác định là có chênh lệch áp suất qua chỗ hẹp xảy ra lúc nghỉ mà thôi.
Điều chỉnh động của tình trạng hẹp động mạch vành
Những chỗ hẹp gây giới hạn lưu lượng động mạch vành là hậu quả của các mảng xơ vữa đồng tâm hoặc lệch tâm kèm với hoặc không kèm với những thay đổi về co mạch vành. Các chỗ hẹp gây giới hạn lưu lượng một cách cố định thường là do teo các tế bào cơ trơn và/hoặc sự cứng ngắc của mảng xơ vữa. Loại này thường có nhường TMCT có thể đoán trước được là bệnh cảnh ổn định của TMCT liên quan đến gắng sức. Những chỗ hẹp có tính chất động (dynamic) thường là những sang thương lệch tâm, co dãn được của thành động mạch. Những sang thương này thường có ngưỡng gây TMCT thay đổi.
Tuần hoàn bàng hệ động mạch vành
Tình trạng giảm áp suất sau chỗ hẹp sẽ kích thích hình thành tuần hoàn bàng hệ từ động mạch vành khác. Việc cung cấp máu qua tuần hoàn bàng hệ làm tăng áp lực sau chỗ hẹp làm cải thiện dự trữ vành và làm tăng ngưỡng thiếu máu cơ tim. Ở những bệnh nhân có chỗ hẹp động mạch vành gây giới hạn lưu lượng thì số lượng và kích thước của tuần hoàn bàng hệ rất khác nhau.
Co thắt động mạch vành
Co thắt động mạch vành vùng thượng tâm mạc là cơ chế sinh bệnh của đau thắt ngực biến thái (variant angina), nhưng co thắt động mạch vành có thể đóng vai trò quan trọng ở vài bệnh nhân có hội chứng mạch vành cấp.
Co thắt mạch vành ở bệnh nhân đau thắt ngực biến thái
Ở bệnh nhân cơn đau thắt ngực biến thái, tình trạng thiếu máu cơ tim là do co thắt động mạch vành đến độ nghẽn tác ở động mạch vành vùng thượng tâm mạc. Thường thường, sự co thắt xảy ra ở chổ có sang thương hẹp đến mức độ tới hạn hoặc chưa đến mức độ tới hạn nhưng cũng có thể co thắt ở chỗ mà chụp động mạch vành cho thấy là bình thường.
Co thắt mạch vành trong bệnh cảnh hội chứng mạch vành cấp
Tần suất của co thắt động mạch vành ở bệnh nhân hội chứng động mạch vành cấp cao hơn so với bệnh nhân đau ngực ổn định (38% so với 6%). Co thắt động mạch vành cũng thường được thấy ở bệnh nhân châu Á hơn là ở bệnh nhân không thuộc châu Á.
Vị trí của rối loạn chức năng vi mạch
Về mặt lý thuyết, tình trạng thiếu máu cơ tim do rối loạn vi mạch có thể là do sự co thắt một cách bất thường hoặc do suy giảm sự dãn mạch ở vị trí tiểu động mạch hoặc tiền tiểu động mạch. Rối loạn chức năng mạch máu nhỏ ở các bệnh nhân này thường thường được qui cho là do thiếu yếu tố dãn mạch phụ thuộc nội mạc trên nền tảng đáp ứng bất thường về co dãn mạch đối với acetylcholine.
Tắc mạch cấp tính do huyết khối
Sự hình thành huyết khối là bước tự giới hạn một cách sinh lý đầu tiên của việc sửa chữa tổn thương mạch máu nhưng dưới một vài điều kiện nó lại có thể trở thành cơ chế chính của bệnh lý tắc mạch cấp tính. Sự tắc mạch do huyết khối trong lòng động mạch vành có thể là do những kích thích gây tạo huyết khối mạnh hoặc yếu.
- “Các kích thích mạnh gây tắc mạch” gây ra sự hình thành huyết khối một cách nhanh chóng với các cục huyết khối có rất nhiều hồng cầu trong một đám mắt lưới fibrin (huyết khối đỏ) làm bít hẳn lòng động mạch vành chỉ trong vòng vài phút. Kích thích mạnh tạo huyết khối như thế này có thể là do vỡ của mảng xơ vữa có lõi giàu lipid.
- Các kích thích yếu gây tắc mạch gây ra sự lắng đọng tiểu cầu một cách từ từ và tiến triển dần tạo thành cục huyết khối tiểu cầu - sợi huyết (huyết khối trắng).
- Huyết khối tắc mạch có thể phát triển khi các kích thích tạo huyết khối (mạnh hoặc yếu) vẫn tồn tại cho dù các yếu tố tiền tạo huyết khối được liên tục rửa sạch, các yếu tố kháng đông, các yếu tố tiêu sợi huyết vẫn liên tục được cung cấp từ dòng máu cũng như vẫn có sự hiện diện liên tục của các thuốc kháng đông và thuốc kháng tiểu cầu.
- Giả thuyết về sự tạo huyết khối tắc mạch có thể xảy ra ở nơi “dễ đả kích” mà có thể xác định được vị trí là rất hấp dẫn và kích thích các nhà y học tìm ra các công cụ mới để phát hiện trên lâm sàng.
HẬU QUẢ CỦA THIẾU MÁU CƠ TIM
Khi tình trạng TMCT kéo dài và lặp đi, lặp lại sẽ có thể làm cho rối loạn chức năng tế bào sau quá trình TMCT. Biểu hiện lâm sàng hiển nhiên nhất của TMCT là đau thắt ngực nhưng hầu hết các cơn TMCT là yên lặng trên lâm sàng.
Hậu quả của TMCT thay đổi tùy theo độ TMCT nặng - nhẹ, rộng - hẹp, thời gian, kiểu khởi phát và sự tái phát mà sẽ có biểu hiện:
- Giảm chức năng co bóp cơ tim.
- Rối loạn nhịp nguy hiểm.
- Cơ tim được chuẩn bị trước (preconditioning).
- Cơ tim choáng váng (stunning).
- Cơ tim ngủ đông (hibernating).
- Nhồi máu cơ tim.
Hậu quả về chuyển hóa
Trong suốt thời gian TMCT, một vài thay đổi về chuyển hóa sẽ xảy ra. ATP thoái giáng thành adenosine và khuếch tán ra khỏi tế bào cơ tim, gây dãn các tiểu động mạch và gây đau ngực.
Ảnh hưởng lên chức năng tim
Ảnh hưởng của sự nghẽn động mạch vành một cách đột ngột
Làm nghẽn tắc một nhánh động mạch vành lớn thì vài giây sau sẽ có những hậu quả điển hình sau:
- Giảm tốc độ thư giãn và co thắt của tâm thất.
- Trên điện tâm đồ: ST chênh lên.
- Tăng áp suất cuối tâm trương kèm với sự mất đồng bộ co bóp cơ tim. Có hiện tượng giảm động vùng thành tim, vô động thành tim, loạn động thành tim.
Ảnh hưởng của sự giảm từ từ lưu lương vành lúc nghỉ
Ở chổ bị gây mê, làm giảm 25% lưu lượng vành cơ bản qua một nhánh động mạch vành lớn sẽ thấy tăng chiết xuất oxy và giảm sự tiêu thụ oxy. Khi làm lưu lượng giảm thêm nữa thì sẽ thấy giảm tốc độ thư giãn và co thắt của tâm thất trái, sau đó ST chênh xuống, tăng áp lực cuối tâm trương, giảm thể tích nhát bóp, sau đó thì ST chênh lên khi giảm lưu lượng đến 70% và TMCT trở nên xuyên thành.
Ảnh hưởng của việc làm tăng công cơ tim ở bệnh nhân đã có sẵn tình trạng hẹp động mạch vành giới hạn lưu lượng
Khi gắng sức làm giảm lưu lượng máu xuyên thành khoảng 30% ở chổ đã có hẹp động mạch vành mạn tính thì thấy giảm nhẹ độ dày tâm thu của thành thất, trong khi ở vùng cơ tim có tưới máu bình thường thì bề dày thành thất tăng 20%. Trong suốt lúc gắng sức, khi lưu lượng giảm đến 80% so với vùng không có hẹp động mạch vành thì sẽ thấy rối loạn vận động vùng trầm trọng.
Cơ tim được chuẩn bị trước (preconditioning)
Thuật ngữ “preconditioning” đầu tiên là được dùng để chỉ khả năng chịu đựng TMCT một khoảng thời gian ngắn để giới hạn kích thước vùng nhồi máu khi bị nghẽn động mạch vành kéo dài trên mô hình thực nghiệm ở thú vật. Tuy nhiên, hiện nay, thuật ngữ này được sử dụng để nói về tác dụng bảo vệ của những đợt TMCT thoáng qua đối với sự chịu đựng những đợt TMCT sau đó của cơ tim.
Cơ tim choáng váng (stunning)
Stunning được định nghĩa là sự rối loạn co bóp cơ tim trong một thời gian dài nhưng có thể hồi phục được sau một cơn TMCT thoáng qua. Hiện tượng này đã được nhận biết ở thú vật sau khi làm nghẽn động mạch vành 10-15 phút hoặc sau khi làm nghẽn động mạch vành (trong một thời gian) lặp đi, lặp lại nhiều lần.
Cơ tim ngủ đông (hibernating)
Định nghĩa nguyên thủy của thuật ngữ hibernating là tình trạng giảm chức năng co bóp của cơ tim lúc nghỉ, trong điều kiện giảm tiêu thụ oxy cơ tim, giảm lưu lượng động mạch vành và không có TMCT cục bộ, và tình trạng này sẽ hồi phục hoàn toàn hoặc một phần khi lưu lượng tưới được phục hồi.
Trong sinh lý bệnh của bệnh động mạch vành, vẫn còn nhiều điều chưa biết hết về các chất, các cơ chế tham gia vào điều hòa trương lực, lưu lượng mạch vành trong điều kiện bình thường cũng như trong điều kiện có hẹp động mạch vành, có thiếu máu cơ tim, vẫn còn đó những thách thức về cơ chế, về biểu hiện lâm sàng của tình trạng thiếu máu cơ tim. Tuy nhiên, những hiểu biết về sinh lý bệnh của bệnh động mạch vành hiện có cũng giúp ích được cho người thầy thuốc trong việc chẩn đoán, điều trị một cách chính xác và đầy nghệ thuật căn bệnh đang gây tử vong hàng đầu trên thế giới này.
CÁC BIỂU HIỆN LÂM SÀNG CỦA BỆNH ĐỘNG MẠCH VÀNH
Tùy theo mức độ mất cân bàng của cán cân cung cấp - nhu cầu oxy cơ tim và tùy theo cơ địa của bệnh nhân mà sẽ có những biểu hiện lâm sàng khác nhau. Phần sau đây sẽ cho thấy những biểu hiện lâm sàng của tình trạng thiếu máu cơ tim cục bộ.
Đau ngực
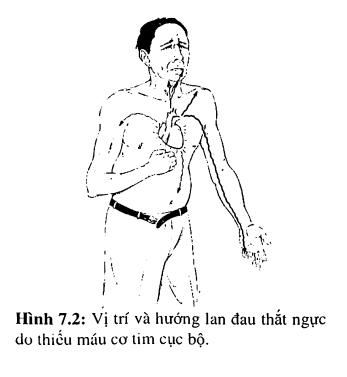
Biểu hiện lâm sàng hieern nhiên nhất của TMCT là đau thắt ngực. Tuy nhiên, TMCT có thể xảy ra mà không có đau thắt ngực và đau thắt ngực cũng có thể xảy ra mà không có dấu hiệu của TMCT được phát hiện. Đau thắt ngực điển hình định vị sau xương ức, nghiền nát, xiết chặt, bỏng rát, lan lên hầu họng, cổ, mặt trụ của cánh tay trái và/hoặc tay phải, vùng liên bả vai, thượng vị và hàm trên, vai. Cường độ của đau thay đổi nhiều, từ chỗ chỉ có cảm giác nặng sau xương ức cho đến mức độ lan rộng, không thể chịu nổi. Các đặc điểm trên hoàn toàn không liên quan đến nguyên nhân thật sự gây ra thiếu máu cơ tim và không chuyên biệt hẳn cho TMCT vì đau ngực do các nguyên nhân ngoài tim, đau ngực không do TMCT cũng có thể có những đặc điểm trên.
Rối loạn nhịp tim
Rối loạn nhịp tim là một hậu quả chính của TMCT cấp và chúng là nguyên nhân của hầu hết các trường hợp tử vong trong giai đoạn sớm của NMCT cấp cũng như của cơn đau thắt ngực biến thái và các trường hợp đột tử trong cộng đồng. Các rối loạn nhịp tim do tái tưới máu rất thường xảy ra trên thực nghiệm ở thú vật nhưng lại ít được thấy ở cả bệnh nhân cơn đau thắt ngực biến thái và trong lúc tái tưới máu của NMCT cấp.
Suy giảm chức năng bơm của tim
Chức năng co bóp của cơ tim sẽ bị ảnh hưởng khi có tình trạng thiếu máu cơ tim cục bộ. Tùy theo mức độ thiếu máu cơ tim (hoàn toàn hay chỉ một phần), cấp tính hay mạn tính, thường trực hay thoáng qua mà chức năng co bóp của tim sẽ bị ảnh hưởng khác nhau. Trên lâm sàng, có hai dạng thường gặp là (1) thiếu máu cơ tim cấp tính - nặng nề - thường trực (nhồi máu cơ tim cấp) và (2) thiếu máu cơ tim mạn tính, từ từ.
Trong trường hợp nhồi máu cơ tim cấp, sự suy giảm chức năng cơ tim toàn thể phụ thuộc vào độ lan rộng của hoại tử cơ tim. Khi NMCT ảnh hưởng 15% tâm thất trái, phân suất tống máu của thất trái giảm và áp lực cuối tâm trương thất trái tăng. Khi NMCT ảnh hưởng 25% tâm thất trái sẽ có dấu hiệu suy tim. Khi NMCT ảnh hưởng 40% tâm thất trái là gây choáng tim. Trên lâm sàng, chúng ta cũng có những trường hợp suy tim do bệnh động mạch vành mà tiền căn có thể có nhồi máu cơ tim trước đó hoặc không. Điều này chứng tỏ rằng tình trạng thiếu máu cơ tim mạn tính, từ từ cũng có thể gây suy giảm chức năng co bóp của tim và gây ra được tình trạng suy tim.
CÁC THỂ LÂM SÀNG CỦA BỆNH ĐỘNG MẠCH VÀNH
Đau thắt ngực ổn định, mạn tính
Vài bệnh nhân bị đau thắt ngực ổn định, mạn tính ghi nhận rằng họ có thể đoán trước được đau thắt ngực sẽ xuất hiện chỉ khi họ gắng sức vượt quá một ngưỡng nào đó và họ đã cố gắng tránh để nó xảy ra. Đau ngực biến mất trong vòng 1-2 phút sau khi dừng gắng sức hoặc hoặc sau khi ngậm nitrate (dạng tác dụng nhanh) dưới lưỡi. Ở những bệnh nhân này, ngưỡng đau ngực cố định đã gợi ý ràng tình trạng TMCT cục bộ được gây ra do tăng nhu cầu oxy quá mức khi sang thương hẹp động mạch vành cố định (đau ngực do gắng sức với ngưỡng cố định).
Thiếu máu cơ tim yên lặng (TMCT mà không đau ngực)
TMCT cục bộ không gây đau chỉ có thể được chẩn đoán bằng các kỹ thuật phát hiện TMCT và phụ thuộc hoàn toàn vào độ nhạy và độ chuyên biệt của chúng. Ghi ECG liên tục cho thấy rằng 70% các cơn TMCT thoáng qua không gây đau ngực hoặc bất kỳ triệu chứng nào khác.
Lý do tại sao TMCT mà lại không đau ngực trong đa số trường hợp thì có thể có nhiều lý do: hệ thống gác cửa (gating system) ở tủy sống và có khả năng là ở mức đồi thị (thalamic level) cùng với sự giải mã các tín hiệu ở vùng vỏ não (cortical decoding) của các kích thích hướng lên có thể có vai trò chính trong việc tiếp nhận cảm giác đau.
Nếu thiếu máu cơ tim mà không có triệu chứng đau ngực thì bệnh nhân có thể có những biểu hiện khác trên lâm sàng như hở van hai lá, rối loạn nhịp tim, suy tim.
Hội chứng X
Những bệnh nhân trong bệnh cảnh “đau ngực hỗn hợp” mạn tính, có ST thiếu máu chênh xuống và/hoặc khiếm khuyết tưới máu trong lúc làm nghiệm pháp gắng sức, nhưng lại có hình ảnh chụp động mạch vành bình thường, được xếp là hội chứng X.
Chẩn đoán hội chúng X được khẳng định bởi:
- Bằng chứng của đau ngực có nguồn gốc từ tim bởi vì nó luôn kèm với thay đổi ST thiếu máu thoáng qua và/hoặc khiếm khuyết tưới máu cơ tim trong lúc làm test gắng sức hoặc bằng sự thay đổi ECG khi theo dõi bằng monitoring.
- Hình ảnh chụp động mạch vành bình thường.
- Loại trừ co thắt động mạch vành vùng thượng tâm mạc: bệnh sử lâm sàng rõ, không có ST chênh lên thoáng qua, không tạo được co thắt động mạch vành bằng các nghiệm pháp kích thích.
Đau thắt ngục biến thái
Những bệnh cảnh lâm sàng sau đây gợi ý đau thắt ngực biến thái:
- Đau thường xảy ra lúc nghỉ, không có nguyên nhân rõ ràng, thường xảy ra về đêm hoặc sáng sớm hoặc là cùng giờ giấc.
- Cơn đau thường ngắn: 2-5 phút và đáp ứng với nitrate ngậm dưới lưỡi trong vòng 1-2 phút.
- Cơn đau ngực có thể xảy ra thành từng nhóm 2-3 cơn vào những giờ sáng sớm và sau đó thì cả ngày không có cơn nào.
- Cơn đau ngực có thể kèm ngất do có nhanh thất hoặc rung thất hoặc blốc nhĩ - thất hoàn toàn.
- Nghiệm pháp gắng sức thường âm tính.
Nếu có bệnh cảnh lâm sàng nghi ngờ như trên thì cố gắng tìm ST chênh lên trong lúc đau ngực bằng ECG 12 chuyển đạo lúc đau ngực hoặc dùng Holter ECG. Chẩn đoán được xác định bằng chụp động mạch vành cho thấy có co thắt động mạch vành khi làm nghiệm pháp kích thích. Test bằng ergonovine có độ chuyên biệt cao nhưng độ nhạy cảm không cao còn test bằng acetylcholine thì có độ chuyên biệt không cao nhưng có độ nhạy cảm cao. Điều trị cần dùng ức chế calci, nitrate.
Đau thắt ngực không ổn định
Bệnh cảnh lâm sàng chuyên biệt của đau thắt ngực không ổn định là đau ngực xuất hiện đột ngột và/hoặc đau ngực diễn tiến xấu hơn thể hiện qua tần suất tăng, thời gian đau tăng, xảy ra lúc nghỉ hoặc ở mức gắng sức mà trước đây có thể dung nạp được. Ở những bệnh nhân mới đau ngực lần đầu hoặc ở những bệnh nhân đã biết bệnh động mạch vành rồi thì bệnh cảnh trên gợi ý có sự suy giảm tưới máu cơ tim tái phát, thoáng qua bởi sự hiện diện của cục huyết khối và co thắt mạnh.
Nhồi máu cơ tim cấp
Vài bệnh nhân NMCT cấp chỉ có một cơn đau ngực kéo dài và không ngắt quãng khiến họ phải đến bệnh viện. Có nhóm bệnh nhân khác có bệnh cảnh điển hình của đau thắt ngực không ổn định và cơn đau sau cùng thì đau liên tục, kéo dài làm cho bệnh nhân phải đến bệnh viện. Có nhóm bệnh nhân lại có những cơn đau ngực tách biệt và sau đó mới có cơn đau ngực sau cùng là NMCT.
Trong suốt 6 giờ đầu của NMCT, động mạch vành liên quan đến vùng nhồi máu tự tái tưới máu một cách tự nhiên, thoáng qua, không liên tục trong khoảng 70% bệnh nhân. Tình trạng tái tưới máu tự nhiên dường như thường xảy ra hơn ở bệnh nhân NMCT cấp mà có đau thất ngực không ổn định đi trước đó. Sự suy giảm chức năng cơ tim toàn thể phụ thuộc vào độ lan rộng của hoại tử cơ tim.
Rung thất tiên phát là độc lập với kích thước vùng nhồi máu nhưng lại bị ảnh hưởng mạnh mẽ của tình trạng trương lực giao cảm cao.
CHẨN ĐOÁN BỆNH ĐỘNG MẠCH VÀNH MẠN (ĐAU THẤT NGỰC ỔN ĐỊNH, MẠN TÍNH)
Bệnh động mạch vành thể hiện trên lâm sàng dưới nhiều bệnh cảnh lâm sàng như đã trình bày ở trên. Hai thể bệnh quan trọng và thường gặp nhất là cơn đau thắt ngực ổn định, mạn tính và hội chứng vành cấp. Hội chứng vành cấp là một tình trạng cấp cứu và sẽ được trình bày trong một chương khác. Trong phạm bài này này, chúng tôi xin trình bày về chẩn đoán cho bệnh cảnh đau thát ngực ổn định - mạn tính.
Chẩn đoán và đánh giá một bệnh nhân đau ngực
Tình huống thường gặp trên lâm sàng là phải giải quyết về mặt chẩn đoán cho những bệnh nhân có triệu chứng đau ngực. Họ đau ngực do nguyên nhân gì? Có phải họ bị bệnh động mạch vành hay cụ thể là đau thắt ngực ổn định - mạn tính hay không? Đau thất ngực ổn định - mạn tính của họ có nặng nề hay không?
Chẩn đoán và đánh giá một bệnh nhân đau thắt ngực ổn định cần phải dựa vào cả lâm sàng và các xét nghiệm cận lâm sàng.
Bệnh sử
Điểm quan trọng nhất trong khai thác bệnh sử là phải khai thác các tính chất của đau ngực:
- Khởi phát lúc gắng sức (hoạt động mạnh, sau bữa ăn, ra ngoài trời lạnh ...)
- Vị trí: sau xương ức và là một vùng chứ không phải chỉ là một điểm.
- Đau thắt.
- Cường độ đau: nhẹ đến trung bình.
- Lan lên cổ, hàm dưới, vai, cánh tay trái, cẳng tay trái và có khi lan đến ngón 4-5 của bàn tay trái. Không bao giờ lan đến hàm trên và cũng không bao giờ lan quá rốn.
- Đau thường kéo dài < 15 phút, nhưng nếu kéo dài chỉ < 1 phút thì nên đi tìm nguyên nhân khác gây đau ngực chứ không phải đau ngực do bệnh động mạch vành.
- Có thể có các triệu chứng đi kèm như vã mồ hôi, tái mặt . . .
- Đau ngực giảm đi khi nghỉ tĩnh hoặc được dùng các dạng thuốc nitrat tác dụng nhanh (ngậm dưới lưỡi Risordan® nitroglycerin).
Đau ngực có thể là triệu chúng của rất nhiều nguyên nhân bệnh vì thế những tính chất trên sẽ giúp chẩn đoán phân biệt đau ngực do bệnh lý bệnh động mạch vành mạn hay do nguyên nhân khác. Theo ACC/AHA thì xác định đau thắt ngực điển hình do bệnh động mạch vành dựa trên các yếu tố sau:
- Đau thắt ngực điển hình: bao gồm 3 yếu tố (1) đau thắt chẹn ngay sau xương ức với tính chất và thời gian điển hình; (2) xuất hiện khi gắng sức hoặc xúc cảm; và (3) giảm đau khi nghi hoặc khi dùng nitrates
- Đau thắt ngực không điển hình khi chỉ có 2 yếu tố trên.
- Không phải đau thắt ngực: chỉ có một hoặc không có yếu tố nào kể trên.
Mức độ đau thắt ngực giúp cho việc đánh giá độ nặng của tình trạng thiếu máu cơ tim cục bộ và một số chỉ định trong điều trị. Việc hỏi bệnh sử một cách chi tiết giúp chúng ta phân được mức độ của đau thắt ngực. Phân loại mức độ đau thắt ngực theo Hiệp Hội Tim Mạch Canada là phân loại được sử dụng rộng rãi nhất. Phân loại đó như sau:
- Mức 1: những hoạt động bình thường không gây ra đau thắt ngực. Đau thắt ngực chỉ xuất hiện khi hoạt động thể lực rất mạnh.
- Mức 2: hạn chế những hoạt động thông thường. Đau thắt ngực xuất hiện khi leo cao hơn 1 tầng lầu hoặc đi bộ dài hơn 2 dãy nhà.
- Mức 3: hạn chế đáng kể hoạt động thể lực thông thường. Đau thắt ngực xuất hiện khi chỉ đi bộ hơn 1 dãy nhà hoặc chỉ mới leo được 1 tầng lầu.
- Mức 4: Các hoạt động thể lực thông thường đều gây đau thắt ngực. Đau thắt ngực xuất hiện ngay cả khi làm việc nhẹ, chỉ gắng sức nhẹ.
Khám lâm sàng
Thường thì không có triệu chứng thực thể nào khi bệnh nhân ở ngoài cơn đau thắt ngực. Trong cơn đau có thể có một số triệu chứng như vã mồ hôi, mặt tái đi, xuât hiện tiếng tim T3 hoặc T4 , âm thổi tâm thu do hở van hai lá, có thể có ran ẩm ớ hai đáy phổi.... Tuy nhiên, khám lâm sàng kỹ lưỡng sẽ giúp tìm ra các nguyên nhân khác có thể gây đau ngực và từ đỏ chúng ta có thể loại trừ đau thắt ngực.
Điện tâm đồ
Điện tâm đồ ngoài cơn đau ít có giá trị chẩn đoán. Có đến 50% các trường hợp đau thắt ngực ổn định có điện tâm đồ ngoài cơn bình thường. Các biểu hiện có thể gặp trên điện tâm đồ là sóng T dẹt, sóng T âm sâu - đối xứng. Đoạn ST chênh lên hay chênh xuống ở điện tâm đồ ngoài cơn có giá trị chẩn đoán cao hơn và có thể dự báo tiên lượng không tốt. Ở những bệnh nhân có điện tâm đồ ngoài cơn bình thường có thể sẽ có dấu hiệu điện tâm đồ bất thường khi được đo điện tâm đồ ngay trong cơn đau (khoảng 50%).
Siêu âm tim
Siêu âm tim có khả năng phát hiện những rối loạn vận động vùng do bệnh động mạch vành gây ra. Siêu âm tim cũng là một phương tiện hữu hiệu để đánh giá chức năng tâm thu của thất trái. Vì thế, siêu âm tim có có giá trị trong tầm soát và đánh giá bệnh động mạch vành mạn.
Điện tâm đồ gắng sức
Tình trạng thiếu máu cơ tim cục bộ sẽ hiện rõ khi bệnh nhân gắng sức. Vì thế điện tâm đồ gắng sức là một phương tiện rất thường được sử dụng để chẩn đoán bệnh động mạch vành mạn. Đây là xét nghiệm thường được dùng nhất. Kết quả của điện tâm đồ gắng sức cho chúng ta một bằng chứng khách quan cho tình trạng thiếu máu cơ tim cục bộ. Khi bệnh nhân thực hiện điện tâm đồ gắng sức tình trạng thiếu máu cơ tim cục bộ có thể thể hiện bằng tình trạng đau ngực xuất hiện và/hoặc xuất hiện sự thay đổi đoạn ST trên điện tâm đồ. Độ nhạy của phương tiện chẩn đoán này là 68% và độ chuyên là 77%. Ngoài việc giúp chẩn đoán tình trạng thiếu máu cơ tim cục bộ, điện tâm đồ còn có khả năng dự đoán bệnh nhân ở mức nguy cơ cao.
Siêu âm tim gắng sức
Siêu âm tim có thể giúp phát hiện được các rối loạn vận động vùng khi có tình trạng thiếu máu cơ tim cục bộ xuất hiện. Khi cho bệnh nhân gắng sức (cơ học) hoặc dùng nghiệm pháp gắng sức bằng dobutamin thì cán cân cung cấp - nhu cầu oxy cơ tim sẽ mất cân bằng và sẽ xuất hiện tình trạng thiếu máu cơ tim cục bộ biểu hiện bằng hình ảnh rối loạn vận động vùng trên siêu âm tim. Dựa vào hình ảnh rối loạn vận động vùng và mức độ dày lên của thành tâm thất trái ở thì tâm thu, chúng ta sẽ kết luận là siêu âm tim gắng sức âm tính hay dương tính.
Đo điện tâm đồ liên tục 24 giờ (Holter ECG)
Vai trò của Holter ECG trong chẩn đoán bệnh động mạch vành là không nhiều. Hai bệnh cảnh mà có chỉ định Holter ECG trong chẩn đoán bệnh động mạch vành là trường hợp nghĩ đến bệnh tim thiếu máu cục bộ thầm lặng (thiếu máu cơ tim yên lặng) và bệnh nhân nghi ngờ co thắt động mạch vành.
Xạ hình tim
Dùng chất phóng xạ đặc hiệu gắn vào cơ tim để đo mức độ tưới máu cơ tim. Máy ghi hình phát hiện được vùng có giảm gắn chất phóng xạ (đặc biệt là khi gắng sức) có nghĩa là có hiện tượng thiếu máu cơ tim cục bộ. Trong những trường hợp điện tâm đồ lúc nghỉ đã có những hình ảnh mà khi gắng sức không thể đánh giá được thì chúng ta chỉ định làm xạ hình tim. Cụ thể, xạ hình tim sẽ dùng cho những bệnh nhân bloc nhánh trái, đang đặt máy tạo nhịp hoặc có hội chứng kích thích sớm, những bệnh nhân đã có biến đổi ST trên điện tâm đồ lúc nghỉ như có ST chênh xuống > 1 mm do phì đại thất trái hoặc đang được dùng thuốc digitalis. Độ nhạy của phương pháp này là 89% và độ chuyên là 76%.
Chụp CT đa lớp cắt
Hiện nay, phương tiện chẩn đoán này đã dần khẳng định được giá trị chẩn đoán của nó. Chụp CT đa lớp cắt (64 lát cắt) với thuốc cản quang có độ chuyên và độ nhạy khá cao trong chẩn đoán bệnh đông mạch vành (> 85%). Nhiều hứa hẹn cho những thế hệ máy mới với 128 lát cắt và mức độ nhiễm tia X giảm đi.
Chụp cộng hưởng từ (MRI)
Cộng hưởng từ tim mạch là một phương tiện hiện đại, không xâm lấn và cho rất nhiều thông tin trong chẩn đoán và đánh giá bệnh động mạch vành. Cộng hưởng từ tim mạch cho thấy hình ảnh hoạt động của các thành tim trong lúc nghỉ cũng như lúc gắng sức. Cộng hưởng từ còn giúp chẩn đoán được chức năng tâm thất và quan trọng nữa là khả năng đánh giá được xem cơ tim có còn sống hay không. Chi phí cho biện pháp chẩn đoán này vẫn còn cao.
Chụp động mạch vành chọn lọc với chất cản quang
Bệnh động mạch vành là bệnh phổ biến và đang là gánh nặng cho xã hội. Tìm hiểu kỹ về cơ chế sinh bệnh, hiểu được thấu đáo các biểu hiện lâm sàng cùng phương tiện chẩn đoán sẽ giúp cho người thầy thuốc có thể chẩn đoán được tình trạng thiếu máu cơ tim cục bộ và có được thái độ xử thích hơp nhất cho bệnh nhân.
KẾT LUẬN
Bệnh động mạch vành là bệnh phổ biến và đang là gánh nặng cho xã hội. Tìm hiểu kỹ về cơ chế sinh bệnh, hiểu được thấu đáo các biểu hiện lâm sàng cùng phương tiện chẩn đoán sẽ giúp cho người thầy thuốc có thể chẩn đoán được tình trạng thiếu máu cơ tim cục bộ cho bệnh nhân để có thể có được thái độ xử thích hợp nhất cho bệnh nhân.
TÀI LIỆU THAM KHẢO
- Châu Ngọc Hoa, Đặng Vạn Phước. Điều trị suy vành mạn. Bệnh động mạch vành trong thực hành lâm sàng. Chù biện Dặng Vạn Phước. Xuất bàn lần thír nhất. Nhà xuất bản Y Học. 2007:185-208.
- Phạm Gia Khải và CS. Bệnh tim thiếu máu cục bộ mạn tính (đau thắt ngực ổn định). Khuyến cáo 2008 về các bệnh tim mạch và chuyển hóa. Hội tim mạch học Việt nam. Nhà xuất bản Y Học. 329 - 250.
- Trương Quang Bình, Đặng Vạn Phước. Sinh lý bệnh bệnh động mạch vành. Bệnh dộng mạch vành trong thực hành lâm sàng. Chù biên Đặng Vạn Phước. Xuất bản lần thứ nhất. Nhà xuất bản Y Học. 2007:49 - 84.
- Bernard J. Gersh, Lionel H. Opie. Which therapy for wh: h conditions?. Drugs for the heart. 7th Edition. Lionel H. Opie, Bernard J. Gersh. Saunders Elsevier. 2009: 358 — 459.
- Thepdore D. Fraker, Stephan D. Fihn, and Raymond J. Gibbons. Chronic Stable Angina. The AHA Guidelines and Scientific Statements Handbook. Valentin Fuster. Wiley - Blackwell. 2009: 1 - 24.
- Jacob Fog Bentzon, Erling Falk. Pathology of Stable and Acute Coronary Syndromes. Acute coronary syndromes - A companion to Braunwald’s Heart Disease. Theroux. Saunders. 2003: 67 - 79.
- Robert A. Ó Rourke, Patrick ÓGara, John s. Douglas. Diagnosis and management of patients with chronic ischemic heart disease. Hurst' The heart. Valentin Fuster. 11th Edition. Me Graw Hill. 2004: 1465 - 1494.
- David A. Morrow, Bernard J Gersh. Chronic coronary artery disease. Braunwald’s Heart Disease — A textbook of cardiovascular medicine. 8th edition. Peter Libby, Robert o . Bonow. Saunders E lsev ier. 2 0 0 8 : 1353- 1418.
- Chronic Stable Angina. ESC Guidelines 2008.