CHỤP ĐỘNG MẠCH VÀNH
Mở đầu
Động mạch vành (ĐMV) là hệ thống động mạch cấp máu nuôi cơ tim. Về mặt giải phẫu, có ba nhánh ĐMV là: động mạch liên thất trước, động mạch mũ, động mạch vành phải. Động mạch mũ và động mạch liên thất trước tách ra từ thân chung động mạch vành trái, xuất phát từ xoang Valsava trái. Động mạch vành phải xuất phát từ xoang Valsava phải. Động mạch liên thất trước cấp máu cho thành trước thất trái, cơ nhú trước bên, thành trước thất phải, vùng mỏm tim và 2/3 trước vách liên thất. Động mạch mũ cấp máu cho thành bên thất trái. Động mạch vành phải cấp máu cho thành tự do thất phải, 1/3 vách liên thất và thành dưới tim. Động mạch vành phải cũng thường cho nhánh nuôi nút xoang và nút nhĩ thất.
Chụp ĐMV là thủ thuật đánh giá ĐMV có bị hẹp hay tắc nghẽn không. Một ống thông nhỏ (đường kính khoảng 2 mm) sẽ được đưa vào lòng động mạch qua vị trí chọc mạch ở đùi hoặc cổ tay. Ống thông sẽ được đẩy lên tim dưới màn huỳnh quang tăng sáng. Khi ống thông nằm trong lòng ĐMV, thuốc cản quang sẽ được bơm vào ĐMV, ghi hình các nhánh mạch vành để đánh giá tình trạng hẹp, tắc ĐMV. Từ khi ra đời, chụp ĐMV đã trở thành một thủ thuật quan trọng trong tim mạch và mở ra một kỷ nguyên mới trong chẩn đoán và điều trị bệnh mạch vành. Chụp ĐMV được coi là tiêu chuẩn vàng để chẩn đoán xác định bệnh mạch vành, cũng như làm cơ sở để đề ra các biện pháp điều trị (nong bóng, đặt stent, phẫu thuật làm cầu nối chủ vành). Hiện nay, chụp ĐMV là một thủ thuật khá thường quy ở một số trung tâm tim mạch lớn ở Việt Nam.
Chỉ định - Chống chỉ định
Chỉ định
- Nhồi máu cơ tim cấp.
- Đau thắt ngực không ổn định.
- Đau thắt ngực ổn định đáp ứng kém với điều trị nội qua hoặc ở những đối tượng nguy cơ cao.
- Nghiệm pháp gắng sức dương tính.
- Rối loạn nhịp thất.
- Những bệnh nhân có chỉ định phẫu thuật tim mạch tuổi > 40 (nam) hoặc > 50 (nữ).
- Một số bệnh tim bẩm sinh để tìm hiểu dị dạng ĐMV có thể kèm theo. Thường tiến hành cùng thông tim phải để chẩn đoán, đo đạc áp lực, luồng thông...
Chống chỉ định
Là những chống chỉ định tương đối.
- Bệnh nhân có rối loạn đông máu.
- Suy thận nặng.
- Nhiễm khuẩn.
- Rối loạn sinh hoá, điện giải.
- Suy tim mất bù.
- Tăng huyết áp nặng khó khống chế.
Quy trình chụp ĐMV
Mở đường vào động mạch
Động mạch đùi là đường vào phổ b Đường vào động mạch quay được sử dụng ngày càng nhiều. Hiện nay ở Việt Nam, 90% số ca chụp ĐMV được thực hiện qua đường động mạch quay. Đường vào mạch quay giảm 70% các biến chứng xuất huyết nặng so với động mạch đùi; giảm thời gian bất động, tăng sự thoải mái của bệnh nhân. Tuy nhiên, kỹ thuật khó khăn hơn, tăng thời gian thủ thuật và tăng lượng thuốc cản quang.
Kỹ thuật chụp ĐMV
Từ đường vào động mạch, đưa ống thông vào trong lòng ĐMV trái hoặc phải. Bơm thuốc để ghi hình các nhánh ĐMV. Hệ thống ĐMV chạy theo nhiều hướng ôm lấy quả tim. Do đó cần thiết phải có những góc chụp khác nhau để bộc lộ được những đoạn ĐMV cần thiết mà không bị chồng chéo lên nhau.
Nhiệm vụ của người chụp không đơn giản là chỉ ra có hẹp mạch vành hay không, mà còn cần mô tả rõ mức độ hẹp, vị trí hẹp, liên quan giữa chỗ hẹp với các nhánh bên, tình trạng huyết khối và vôi hoá mạch vành. Để có thể đưa ra chiến lược can thiệp mạch vành qua da phù hợp, thủ thuật viên còn cần quan tâm đến các chỗ phân nhánh, lỗ vào của nhánh bên, đoạn mạch vành trước chỗ tổn thương (vôi hoá hay xoắn vặn), chiều dài tổn thương, hẹp đồng tâm hay lệch tâm, mức độ vôi hoá. Trong trường hợp tổn thương tắc hoàn toàn mạn tính, cần ghi lại hình ảnh mạch vành đoạn xa và hệ thống tuần hoàn bàng hệ một cách rõ ràng nhất có thể.
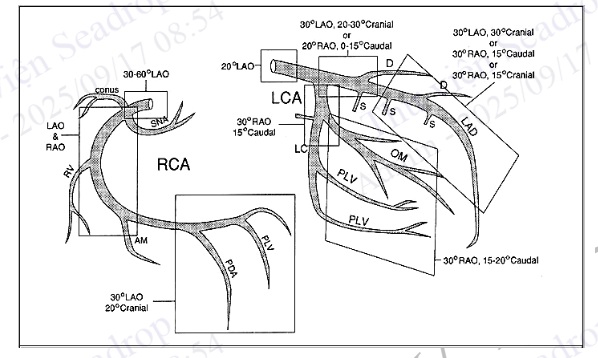
Hình 4.92. Sơ đồ hệ thống ĐMV và các góc chụp nên dùng để bộc lộ các vị trí cần thiết (RCA: động mạch vành phải; PDA: nhánh liên thất sau; PLV: các nhánh động mạch nuôi sau thất trái; LCA: thân chung ĐMV trái; LAD: động mạch liên thất trước; LC: động mạch mũ; OM: nhánh bờ; D: nhánh chéo (Diagonal); S: Các nhánh nuôi vách liên thất. LAO: góc chụp nghiêng trái; RAO: nghiêng phải; Cranial: chếch lên đầu; Caudal: chếch xuống chân).
Đánh giá mức độ tổn thương ĐMV
Mức độ hẹp thường biểu thị bằng tỷ lệ phần trăm (%) độ hẹp so với đoạn mạch vành bình thường ngay sát chỗ hẹp. Gọi là hẹp nhiều (hẹp đáng kể) khi mức hẹp >70%.
Hiệp hội tim mạch Hoa Kỳ/Trường môn Tim mạch Hoa Kỳ (AHA/ACC) đưa ra bảng phân loại tổn thương ĐMV. Hình thái tổn thương ĐMV là một yếu tố tiên lượng khả năng thành công của thủ thuật can thiệp mạch vành qua da, nhờ đó giúp thầy thuốc đề ra chiến lược tái tưới máu phù hợp.
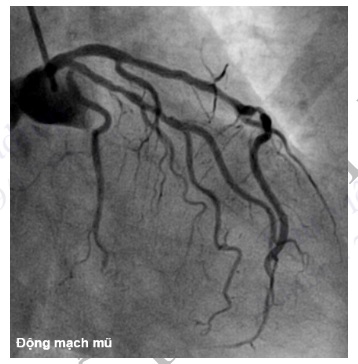
Hình 4.93. Chụp ĐMV trái ở tư thế nghiêng phải chếch chân đánh giá ĐM mũ và đoạn gần ĐM liên thất trước
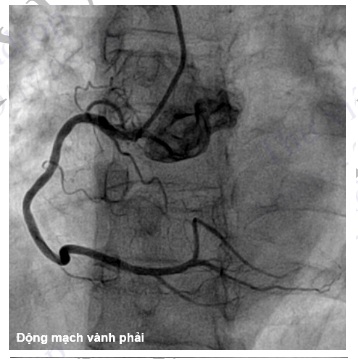
Hình 4.94. Chụp ĐMV phải ở tư thế nghiêng trái (LAO 30)
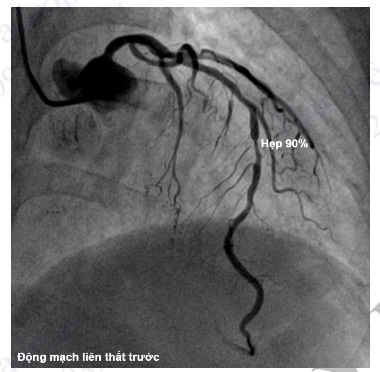
Hình 4.95. Chụp ĐMV trái ở tư thế chếch đầu 30° cho thấy hẹp khít 90% đoạn giữa động mạch liên thất
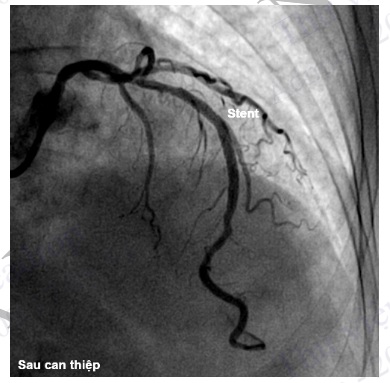
Hình 4.96. Chụp ĐMV trái sau can thiệp đặt stent ĐM liên thất trước cho thấy lòng mạch bị hẹp đã được tái thông
Đánh giá dòng chảy ĐMV
Bình thường khi bơm thuốc cản quang sẽ ngấm đều và đầy hệ ĐMV từ những nhát bóp đầu tiên. Tuy nhiên nếu mạch vành có tổn thương thì thuốc cản quang sẽ ngấm chậm hơn và thoát đi chậm hơn. Hiện nay, người ta hay dùng cách phân loại dòng chảy ĐMV theo phân độ TIMI.

Một số biện pháp đánh giá giải phẫu và sinh lý ĐMV khi chụp ĐMV
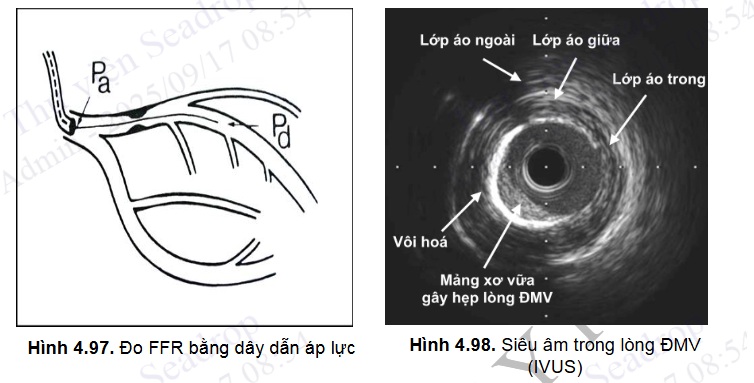
Phân số dự trữ lưu lượng vành (FFR)
FFR được định nghĩa là tỉ số giữa lưu lượng cấp máu cho cơ tim của ĐMV bị hẹp so với lưu lượng của động mạch đó khi không tổn thương. FFR được tính dựa trên tỉ lệ áp lực đầu xa so với áp lực đầu gần ĐMV (Pd/Pa), bằng cách sử dụng một dây dẫn áp lực đưa vào lòng ĐMV trong khi chụp ĐMV. Nếu ĐMV không bị hẹp, Pd=Pa và tỉ lệ Pd/Pa=1. Tỉ lệ Pd/Pa < 0,8 được chứng minh có liên quan đến tình trạng thiếu máu cơ tim và cần phải can thiệp tái tưới máu.
Chỉ định đo FFR trong các trường hợp: hẹp ĐMV mức độ vừa (hẹp 40-70% lòng mạch), hẹp nhiều thân ĐMV, hẹp lan toả ĐMV.
Siêu âm trong lòng mạch vành (IVUS)
Siêu âm trong lòng mạch (Intravascualar Ultrasound, IVUS) là biện pháp đưa đầu dò siêu vào trong lòng ĐMV, dùng sóng âm phản xạ tái tạo hình ảnh mạch máu, cho phép thầy thuốc quan sát trực tiếp các lớp áo động mạch, các cấu trúc bình thường cũng như bệnh lý ở thành động mạch. IVUS giữ vai trò quan trọng trong việc đánh giá bản chất và tính bất ổn định của mảng xơ vữa, tính toán chính xác diện tích hẹp lòng mạch, cung cấp thông tin về những hình ảnh có thể chưa rõ ràng trên phim chụp ĐMV (như bóc tách mạch vành, huyết khối, tái hẹp trong stent), qua đó giúp tối ưu kết quả can thiệp ĐMV
Chụp cắt lớp quang học nội mạch (OCT)
Chụp cắt lớp quang học nội mạch (Optical coherence tomography, viết tắt: OCT) là kỹ thuật sử dụng sóng quang học để tái tạo hình ảnh mạch máu với độ phân giải rất cao. Tương tự IVUS, có thể thu nhận hình ảnh OCT nhờ một đầu dò quang học đưa vào lòng ĐMV và ghi lại hình ảnh ĐMV, giúp thầy thuốc đánh giá chính xác hơn tổn thương ĐMV.
Các biến chứng của chụp động mạch vành
- Tử vong: 0,05% A
- Nhồi máu cơ tim: 0,05%
- Tai biến mạch não: 0,1%
- Biến chứng tại vị trí chọc mạch: 1%
- Dị ứng thuốc cản quang: 2%
CHỤP BUỒNG THẤT TRÁI
Bước đầu tiên của chụp buồng thất trái cũng là mở đường vào mạch máu (động mạch quay hoặc động mạch đùi). Sau đó đưa ống thông lên động mạch chủ, qua van ĐMC xuống buồng thất trái.
Đánh giá kết quả chụp buồng thất trái:
- Vận động của thành tim. Bình thường thành thất trái di động mang tính thống nhất và gần như là đồng tâm. Khi bị tổn thương một vùng cơ tim sẽ dẫn đến sự rối loạn vận động vùng. Sự rối loạn này có thể chia ra: giảm vận động, không vận động, hay vận động nghịch thường.
- Phân suất tống máu EF.
- Có hay không có thông liên thất.
- Có hay không có túi phình thất trái.
- Đánh giá mức độ hở van hai lá theo tiêu chuẩn Sellar: Khi có hở van hai lá, thuốc cản quang sẽ phụt ngược từ thất trái về nhĩ trái trong thì tâm thu.
- Hở (1+): thuốc cản quang phủ một phần nhĩ trái.
- Hở (2+): thuốc cản quang phủ toàn bộ nhĩ trái nhưng đậm độ thấp hơn thất trái.
- Hở (3+): đậm độ thuốc cản quang ở nhĩ trái tương đương thất trái trong 4-5 nhịp tim.
- Hở (4+): đậm độ thuốc cản quang ở nhĩ trái rõ hơn thất trái, thấy thuốc cản quang đi vào tĩnh mạch phổi.
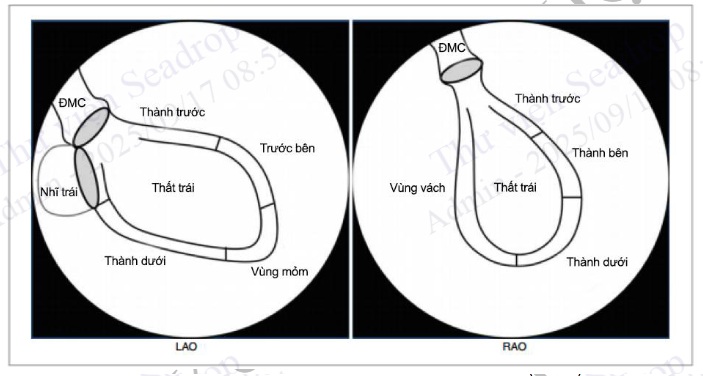
Hình 4.99. Chụp buồng thất trái tư thế nghiêng trái (LAO) và nghiêng phải (RAO)
CHỤP ĐỘNG MẠCH CHỦ
Tiến hành chụp ĐMC trong một số trường hợp muốn đánh giá hình dáng ĐMC, sự bóc tách hoặc mức độ hở chủ... Chụp ĐMC cũng được chỉ định khi muốn đánh giá các nhánh bên của quai ĐMC (thân động mạch cánh tay đầu, động mạch cảnh gốc trái, động mạch dưới đòn trái) hoặc nghi ngờ có bất thường vị trí xuất phát động mạch vành. Có thể tiến hành chụp động mạch chủ bụng qua đường mạch quay, mạch cánh tay, hoặc động mạch đùi.
Đánh giá mức độ hở van ĐMC theo kết quả dòng phụt ngược từ ĐMC về buồng thất trái như sau:
- Độ 1: dòng phụt ngược nhanh, không phủ toàn bộ thất trái. Mất đi nhanh
- Độ 2: dòng phụt ngược che phủ thất trái, mất đi trong vòng 2 chu kỳ tim. Đậm độ thuốc cản quang thấp hơn ĐMC.
- Độ 3: đậm độ thuốc cản quang trong thất trái tương đương trong ĐMC. Mất đi chậm (sau vài chu kỳ tim)
- Độ 4: đậm độ thuốc cản quang trong thất trái lớn hơn trong ĐMC. Mất đi rất chậm.
CHỤP MẠCH MÁU NGOẠI BIÊN
Hình ảnh chụp rõ nét là tiêu chuẩn quan trọng để đánh giá tổn thương và lựa chọn chiến lược điều trị. Nên chụp động mạch ngoại biên ở chế độ mã hoá xoá nền (DSA). Chế độ DSA cung cấp hình ảnh với độ phân giải cao hơn và xoá bỏ các phần không liên quan đến mạch máu (xương, phần mềm), giúp bộc lộ tổn thương tốt hơn. Nếu cần, có thể chụp mạch bằng bơm chụp máy.
Chỉ định chụp động mạch cho những bệnh nhân tổn thương động mạch ngoại biên có triệu chứng lâm sàng, sau khi đã được khảo sát đầy đủ bằng các thăm dò không xâm nhập (đo chỉ số huyết áp cổ chân - cánh tay, siêu âm Doppler mạch máu, chụp MSCT).
Chụp chọn lọc động mạch cảnh
Tổn thương động mạch cảnh do xơ vữa thường gây hẹp mạch cảnh ở vị trí chỗ chia đôi động mạch cảnh ngoài - cảnh trong. Cần chụp các tư thế để đánh giá chỗ hẹp động mạch cảnh cũng như tưới máu của mạch cảnh trong sọ. Các thao tác với ống thông ở vị trí ĐMC chủ lên có thể dẫn đến tai biến mạch não, vì thế cần thận trọng tuyệt đối khi thao tác. Tránh bơm khí vào lòng mạch.
Chụp chọn lọc động mạch thận
Hẹp động mạch thận là một biểu hiện thường gặp của xơ vữa mạch máu. Xơ vữa mạch máu chiếm 90% nguyên nhân gây hẹp động mạch thận. Vị trí hẹp thường là lỗ vào và một phần ba ngoài động mạch thận, có thể kèm theo hẹp động mạch chủ ở vị trí gần động mạch thận. Chứng loạn sản xơ cơ chiếm dưới 10% nguyên nhân hẹp mạch thận, và tổn thương thường nằm ở đoạn xa của mạch thận hoặc các nhánh mạch thận. Chụp động mạch thận cản quang vẫn được coi là tiêu chuẩn vàng để đánh giá hình ảnh mạch thận.
Một số bệnh nhân hẹp động mạch thận có thể có suy thận. Để giảm lượng thuốc cản quang, có thể pha thuốc cản quang với nước muối sinh lý và chụp ở chế độ DSA. Một cách khác giảm nguy cơ suy thận tiến triển là sử dụng carbon dioxide hoặc gadolinium thay thế cho thuốc cản quang.
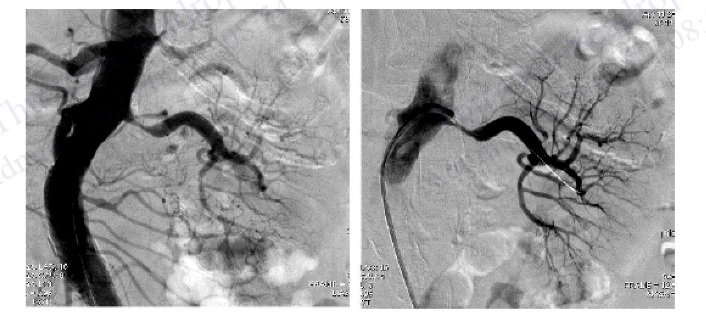
Hình 4.100. Chụp không chọn lọc ĐMC bụng và chụp chọn lọc động mạch thận trái cho thấy hẹp khít lỗ vào và đoạn gần động mạch thận trái
Hình 4.101. Loạn sản xơ cơ gây hẹp động mạch thận phải
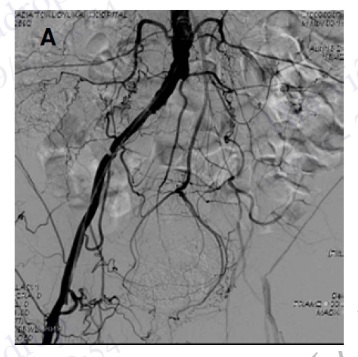
Chụp động mạch chậu
Tổn thương động mạch tầng chậu thường phù hợp với can thiệp qua da (nong bóng, đặt stent). Nên chụp ở chế độ DSA, dù đôi khi nhu động ruột có thể gây ảnh hưởng chất lượng hình ảnh. Tổn thương động mạch chậu gốc và chậu ngoài thường có hệ thống tuần hoàn bàng hệ phong phú, do đó cần chụp với thời gian đủ lâu để đánh giá tuần hoàn bàng hệ cấp máu cho đoạn dưới chi tổn thương.
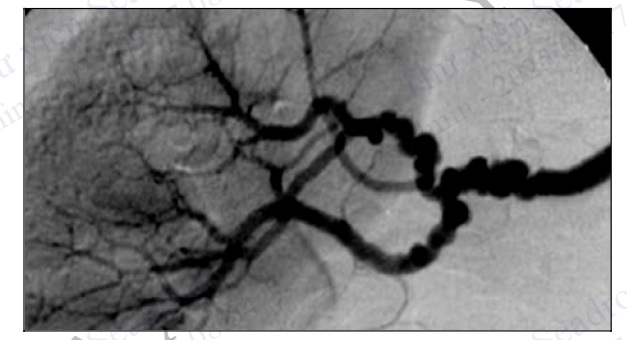
Hình 4.102. Tổn thương tắc hoàn toàn từ lỗ vào động mạch chậu gốc trái
Chụp động mạch tầng đùi khoeo
Bệnh nhân hẹp/tắc động mạch đùi nông thường có triệu chứng đau cách hồi. Tuy nhiên, đa số các trường hợp đau cách hồi nặng thường là tổn thương nhiều tầng mạch chi dưới. Xử trí can thiệp tổn thương động mạch đùi nông thường đơn giản hơn can thiệp các mạch máu dưới gối, và là biện pháp điều trị quan trọng đối với các bệnh nhân bệnh mạch máu ngoại biên giai đoạn thiếu máu chi trầm trọng.
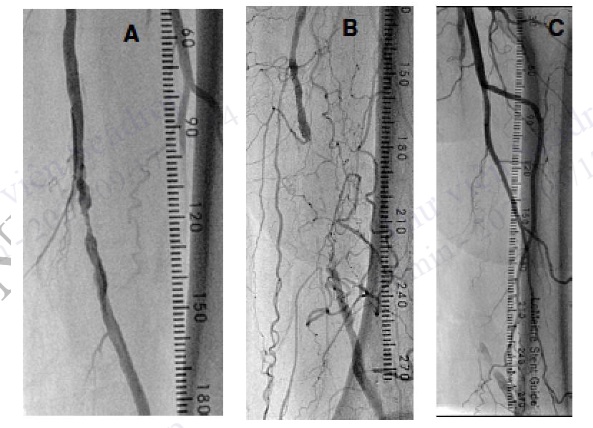
Hình 4.103. Dùng thước đo đánh giá chiều dài tổn thương. A: Hẹp trên đoạn dài 3 mm, B: Tắc hoàn toàn trên đoạn dài 7 cm, C: Tắc hoàn toàn trên đoạn dài 16 cm
Chụp động mạch tầng dưới gối
Chụp chọn lọc mạch máu dưới gối bằng cách đưa ống thông xuống vị trí động mạch khoeo. Để đánh giá chính xác tổn thương động mạch tầng dưới gối, cần bộc lộ rõ 4 thành phần mạch máu (thân chày mác, động mạch chày trước, động mạch chày sau, động mạch mác). Ngoài ra, cũng cần chụp và đánh giá các nhánh mạch tận đoạn xa như động mạch mu chân hay động mạch gan chân. Giải phẫu của động mạch dưới gối rất phức tạp và có thể cần chụp nhiều tư thế để bộc lộ chính xác tổn thương. Phim chụp mạch dưới gối cho phép đánh giá trong 3 nhánh động mạch (chày trước, chày sau, mác) còn bao nhiêu nhánh vẫn thông tốt và cấp máu nuôi bàn chân.
