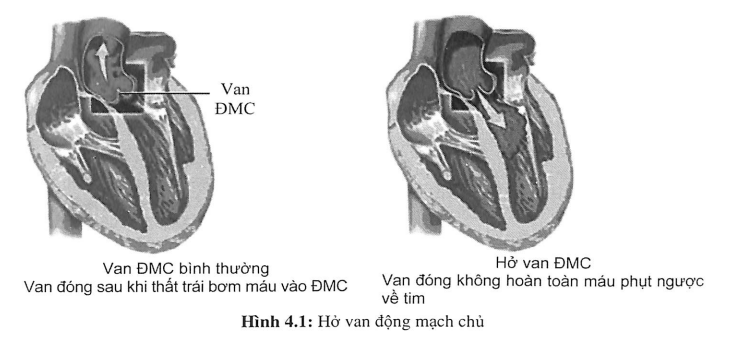
Hở van động mạch chủ (ĐMC) xảy ra khi van ĐMC không khép chặt trong thời kỳ tâm trương nên máu chảy ngược dòng từ ĐMC về thất trái. Hở van ĐMC có thể do bệnh lý nguyên phát ở lá van hay ở vách gốc ĐMC hay cả hai. Trong số bệnh nhân hở van ĐMC đơn thuần được thay van, tỉ lệ bệnh lý ở gốc động mạch chủ tăng dần trong vài thập niên qua, và hiện nay là nguyên nhân thường gặp nhất và chiếm hơn 50% trong tổng số các trường hợp.
NGUYÊN NHÂN VÀ CƠ CHẾ BỆNH
Bệnh ở van
Khoảng 3/4 bệnh nhân hở van ĐMC đơn thuần hay ưu thế thuộc phái nam. Hở van ĐMC phối hợp bệnh van hai lá gặp ở nữ nhiều hơn nam.
Thấp tim
Khoảng 2/3 bệnh nhân hở van ĐMC có nguồn gốc thấp tim. Tổn thương thấp gây tổn thương vòng van X, bìa van sần sùi, cuộn lại, van tim bị phù nề. Viêm tiết dịch, sợi collagen phát triển, mô hạt hình thành làm lá van dày, thâm nhiễm mô xơ cứng, biến dạng kèm theo có hiện tượng hóa sẹo và co rút. Hậu quả các hiện tượng trên làm hở lỗ van ĐMC do các cơ chế diện tích van bị rút ngắn, van biến dạng cứng không áp sát được và vòng van mất khả năng đàn hồi, dãn lớn. Các mép van bị dính có thể hạn chế mở van, kết quả là hẹp chủ kết hợp hở chủ. Tổn thương van hai lá kết hợp cũng thường gặp. Nguyên nhân thấp ít gặp hơn trên bệnh nhân hở chủ đơn thuần.
Vôi hóa van do thoái hóa ở người già
Hở chủ (thường ở mức độ nhẹ ) xuất hiện trong 75% bệnh nhân hẹp chủ vôi hóa ở người già.
Viêm nội tâm mạc nhiễm trùng
Viêm nội tâm mạc nhiễm trùng có thê tấn công một van đã bị thâp trước đó hoặc một van bị biến dạng bẩm sinh hoặc hiếm hơn trên một van bình thường . Hậu quả là hở van ĐMC do nhiễm trùng làm phá hủy hay thủng một hay nhiều lá van, hoặc do sùi cản trở sự ấp sát các lá van.
Chấn thương
Chấn thương ngực làm rách DMC lên, mất sự nâng đỡ vòng van gây ra sa lá van ĐMC.
Bệnh bẩm sinh
Van ĐMC có hai lá. Hở van do đóng không hoàn toàn và /hoặc sa của thành phần lớn hơn của van. Có thể hở van đơn thuần hay hở và hẹp van kết hợp.
Hẹp dưới van ĐMC
Có thể phát triển đến dày lá van, dần dần gây ra hở với các mức độ từ nhẹ đến vừa.
Hội chứng Lanbry Pezzi
Thông liên thất phối hợp hở van ĐMC.
Tăng sinh kiểu u nhầy van ĐMC
Nguyên nhân khác
- Lupus, viêm đa khớp dạng thấp, viêm cứng cột sống, bệnh Takayasu, bệnh Whipple, bệnh Crohn.
- Biến chứng của đốt điện với tần số radio và nông van ĐMC bằng bóng qua da.
Thoái hóa của van nhân tạo sinh học
Bệnh nhân hở chủ do bệnh nguyên phát ở van, dãn vòng van ĐMC có thể xảy ra thứ phát và làm nặng thêm hở van
Bệnh ở vách gốc ĐMC
- Gây hở ĐMC do dãn ĐMC lên.
- Dãn ĐMC vô căn.
- Dãn ĐMC do thoái hóa (liên quan tuổi).
- Hoại tử dạng nang lớp trung mạc ĐMC lên (đơn thuần hoặc kết hợp với hội chứng Marfan).
- Hội chứng Marfan.
- Tăng huyết áp.
- Sinh xương bất toàn.
- Viêm cúng cột sống.
- Giang mai.
- Bóc tách ĐMC.
- Hội chứng Reiter, hội chứng Behcet.
- Thuốc ức chế sự ngon miệng.
Dãn gốc ĐMC cũng có thể có hậu quả thứ phát trên van ĐMC vì dãn tạo áp lực và làm cong lá van, van trở nên dày, co rút, và quá ngắn nên không thể đóng van ĐMC. Hậu quả là hở chủ càng nặng hơn.
SINH LÝ BỆNH
Hở van ĐMC mạn
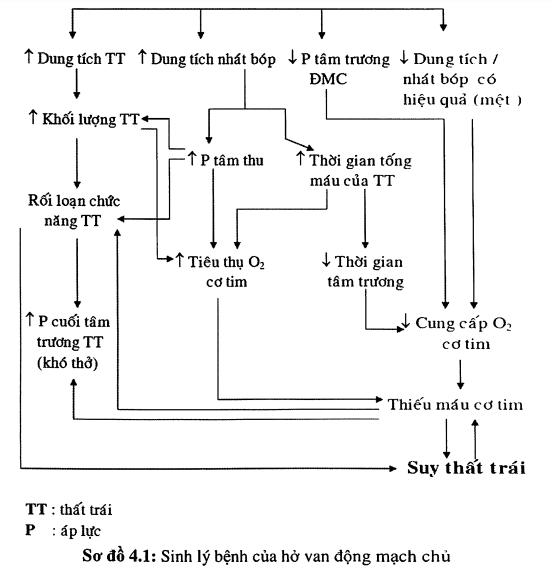
Thì tâm trương, thất trái nhận máu từ nhĩ trái đổ xuống và máu ngược dòng từ ĐMC đổ về nên sợi cơ tim dãn ra, theo định luật Starling, thất trái sẽ tăng sức co bóp, kéo dài thời gian tống máu trong kỳ tâm thu, do đó cung lượng tim và phân suất tống máu tăng.
Theo định luật Laplace: X = Pxr / 2xh
Nếu thất trái dãn (r lớn), sẽ tăng sức căng thành thất (X). Để bù trừ, giữ cho X bình thường, bề dày vách tim phải tăng (h). Do đó, buồng thất trái của bệnh hở van ĐMC vừa dãn, và thành tim vừa dày. Hậu quả là thất trái dãn lớn và dày vì tăng gánh tâm trương (tăng gánh dung tích) dẫn đến phì đại lệch tâm, dãn vòng van hai lá, thỉnh thoảng dãn và dày nhĩ trái. Thiếu máu cơ tim do dãn, dày thất trái, tăng trương lực thành, tăng áp lực tâm thu thất trái và giảm tưới máu mạch vành. Khi cơ tim không còn khả năng bù trừ, co bóp cơ tim yếu, phân suất tống máu giảm. Do đó, dung lượng thất trái cuối tâm trương, áp lực thất trái cuối tâm trương sẽ tăng dẫn đến suy tim.
Hở chủ sẽ gây ra dãn và phì đại thất trái, dãn vòng van hai lá, và thỉnh thoảng phì đại và dãn nhĩ trái. Những túi nhỏ ở nội tâm mạc thường phát triển trong buồng thất trái ở vị trí bị ảnh hưởng bởi dòng máu phụt ngược.
Hở van ĐMC cấp
Thường được gây nên bởi viêm nội tâm mạc, bóc tách ĐMC, hay chấn thương. Thất trái với kích thước bình thường không thể thích nghi với dòng máu phụt từ ĐMC và dòng máu từ nhĩ trái. Sự gia tăng đồ đầy thất trái thình lình làm áp lực tâm trương thất trái tăng nhanh vượt trên áp lực nhĩ trái trong suốt thời kỳ đầu tâm trương, làm van hai lá đóng sớm trong thì tâm trương. Sự đóng sớm van hai lá bảo vệ mạng tĩnh mạch phổi khỏi sự lan truyền ngược dòng của áp lực cuối tâm trương tăng nhiều. Sự đóng sớm van hai lá, cùng với tim nhanh làm rút ngắn thời kỳ tâm trương, giảm thời gian để van hai lá mở. Áp lực tâm trương thất trái tăng nhanh kết hợp với tăng áp lực nhĩ trái và mao quản phổi. Áp suất tâm thu động mạch chủ và áp suất thất trái thay đổi ít.
TRIỆU CHỨNG LÂM SÀNG
Triệu chứng cơ năng
Hở van ĐMC mạn
Bệnh nhân hở van ĐMC nặng mạn, thất trái lớn dần trong khi bệnh nhân hãy còn không triệu chứng (có thể 10 - 15 năm). Những triệu chứng của giảm dự trữ tim hay thiếu máu cơ tim phát triển thường chỉ sau khi tim to rõ và rối loạn chức năng cơ tim xuất hiện, thường nhất ở độ tuổi 40 - 50. Sau một thời gian tiến triển, bệnh nhân có cảm giác hồi hộp, đánh trống ngực, tim nhanh khi gắng sức hay xúc động, động mạch cổ nẩy mạnh, choáng váng khi thay đổi tư thế. Đau thắt ngực nổi bật ở giai đoạn muộn của bệnh (lúc nghỉ cũng như khi gắng sức). Khi suy tim trái, có cảm giác mệt, khó thở (khó thở khi gắng sức, khi nằm, khó thở kịch phát về đêm), vã mồ hôi nhiều.
Hở van ĐMC cấp
Triệu chứng trụy tim mạch thình lình gồm mệt, yếu, khó thở nặng, giảm huyết áp thứ phát do giảm dung tích mỗi nhát bóp và tăng áp lực nhĩ trái.
Triệu chứng thực thể
Hở van ĐMC mạn
Sờ: Giai đoạn đầu, mỏm ở vị trí bình thường. Giai đoạn sau, mỏm tim lệch xuống dưới và ra ngoài đường trung đòn trái do dãn thất trái, mỏm tim nẩy mạnh và kéo dài do dầy thất trái. Rung miêu tâm trương thường sờ được dọc bờ trái xương ức. Rung miêu tâm thu có thể sờ được ở hõm ức và lan lên trên dọc động mạch cảnh.
Nghe: Trong hở van ĐMC nặng, mạn:
- Ti nhẹ (do khoảng PR có thể bị dài).
- A2 thường nhỏ hay biến mất khi nguyên nhân hở là tại van, A2 có thể bình thường hay mạnh khi nguyên nhân hở là do bệnh của gốc ĐMC.
- P2 bị che lấp bởi thổi tâm trương, do đó T2 thay đổi, có thể không nghe được, hoặc một tiếng, hoặc phân đôi hẹp hay nghịch.
- Click phun máu tâm thu: do dãn thình lình ĐMC vì dung tích máu mỗi nhát bóp tăng.
- Gallop T3: do tăng dung tích cuối tâm trương thất trái. Thỉnh thoảng cũng có thể nghe được T4.
- Thổi tâm trương: dấu hiệu thực thể chính của hở chủ, thường nghe ở khoang liên sườn 3 trái, Erb Botkin, dạng decrescendo, tần số cao, bắt đầu ngay sau A2, lan dọc xương ức đến mỏm. Âm thổi nghe rõ bằng màng, khi bệnh nhân ngồi dậy nghiêng ra trước, thở ra hết sức và nín thở. Hở nhẹ thì âm thổi ngắn, thường giới hạn ở đầu tâm trương, hở nặng thì âm thổi lớn hơn và dài hơn, toàn tâm trương. Tuy nhiên, độ nặng của hở van tương quan với độ dài tốt hơn với cường độ âm thổi. Khi âm thổi có tính chất âm nhạc, thường nghĩ đến thủng hay bật ngược lá van ĐMC.
- Thổi phun máu giữa tâm thu: ngắn, cường độ 1/6 đến 4/6, nghe ở đáy tim, lan lên động mạch cổ, liên quan đến tốc độ phun máu và dung tích phun máu tăng. Âm sắc cao, nhưng ít thô ráp hơn âm thổi của hẹp van ĐMC.
- Rung tâm trương Austin Flint: ở mỏm, giữa và cuối tâm trương, gặp trong hở van ĐMC nặng.
- Thổi tâm thu: toàn tâm thu, ở mỏm, lan nách do hở van hai lá cơ năng.
Dấu ngoại biên
- Dấu Musset: đầu gật gù theo nhịp tim.
- Mạch Corrigan: mạch nẩy mạnh, chìm nhanh.
- Dấu Muller: dấu lập lòe vòm hầu thì tâm thu.
- Dấu Traubc (tiếng súng lục): tiếng thì tâm thu và tâm trương ở động mạch đùi.
- Mạch mao quản Quincke : dấu nhấp nháy đầu ngón tay.
- Dấu Durozicz: âm thổi đôi ở động mạch đùi.
- Độ chênh lệch huyết áp tăng: huyết áp tâm thu tăng, huyết áp âm trương giảm. Khi suy tim phát triển, có co mạch ngoại biên, huyết áp tâm trương có thể tăng, độ chênh lệch huyết áp giảm .
- Dấu Hill: huyết áp tâm thu khoeo lớn hơn huyết áp tâm thu tay > 60 mmHg.
Hở van ĐMC cấp nặng
- Tim nhanh, co mạch ngoại hiên nặng, và tím tái, thỉnh thoảng có sung huyết phổi và phù.
- Dấu ngoại biên của hở chủ thường không nổi bật và không ngoạn mục như hở van ĐMC mạn. Thổi Duroziez , dấu Traube.
- Áp lực mạch bình thường hay chỉ hơi rộng, xung động ở thất trái bình thường.
- T1 thường nhẹ hay không nghe vì đóng sớm của van hai lá.
- Tăng áp phổi thường xuất hiện với P2 mạnh,T3, T4.
- Thổi đầu tâm trương của hở van ĐMC cấp thì âm trầm hơn và ngắn hơn trong hở mạn.
- Thổi tâm thu ở van DMC cùng xuất hiện, tạo âm thổi hai thì.
- Rung tâm trương Austin Flint nếu có thì ngắn và chấm dứt khi áp lực thất trái vượt quá áp lực nhĩ trái thì tâm trương.
TRIỆU CHỨNG CẬN LÂM SÀNG
Điện tâm đồ (ECG)
Hở van ĐMC mạn
Hở nhẹ không có bất thường trên ECG. Hở nặng trục lệch trái, dầy thất trái (tăng gánh tâm trương), thiếu máu cơ tim. Sóng T có thể dương và cao trong đạo trình trước tim trái ở giai đoạn đầu, nhưng thường gặp hơn là sóng T âm và ST chênh xuống (tăng gánh thất trái liên quan với sự dãn và phì đại). Có thể có blốc nhánh hay blốc nhĩ thất độ I.
Hở van ĐMC cấp
ECG có thể hay không biểu hiện phì đại thất trái (tùy theo độ nặng và thời gian của hở). Thay đổi sóng T và ST không đặc hiệu thường gặp.
X quang
Hở cấp tim lớn ít, hở mạn tim to. Chiếu X quang thấy bóng tim đập kiểu giật chuông, ĐMC lên đập mạnh theo cử động co bóp của thất trái. Chụp X quang thấy thất trái lớn, ĐMC lên dãn, quai ĐMC phình lớn, hiện tượng tái phân phối tuần hoàn ở đỉnh phổi, đôi khi có thể thấy vết đóng vôi ở van ĐMC, thành ĐMC, quai ĐMC.
Tâm thanh đồ
Xác định sự xuất hiện của các tiếng tim và âm thổi.
Siêu âm tim
Các mode TM, 2D, Doppler và Doppler màu. Siêu âm qua thành ngực và siêu âm qua thực quản. Là kỷ thuật không xâm nhập, chính xác và nhạy cảm nhất trong chẩn đoán và đánh giá hở chủ. Giá trị của siêu âm:
- Xác định hở van ĐMC.
- Ước lượng độ nặng của hở van.
- Xác định nguyên nhân hở van.
- Ảnh hưởng trên tim: kích thước các buồng tim, chức năng tim.
- Phát hiện tổn thương phối họp.
- Giúp định hướng điều trị ngoại khoa.
Quang tâm mạch
Bơm chất cản quang ngược dòng từ ĐMC vào thất trái đánh giá mức độ hở van, đồng thời xem có hở van hai lá đi kèm.
Thông tim
Đo áp lực cuối tâm trương thất trái (tăng trong suy tim trái). Tăng thời gian phun máu tâm thu thất trái. Hai phương pháp quang tâm mạch và thông tim ít được sử dụng trong chẩn đoán vì là phương pháp gây sang chấn.
Hình ảnh phóng xạ hạt nhân
Kỹ thuật không xâm nhập, và chính xác đánh giá độ nặng của hở van ĐMC, xác định phân suất phụt, và tỉ lệ dung tích mỗi nhát bóp giữa thất trái và thất phải (TT/TP). Tỉ lệ > 2 là hở chủ nặng. Tỉ lệ này không đặc hiệu vì nó cũng tăng khi có hở van hai lá kết hợp và giảm khi có hở van ba lá và hở van ĐMP. Ngoài ra, kỹ thuật này cũng giúp đánh giá chức năng thất lúc nghỉ và trong khi gắng sức.
Hình ảnh cộng hưởng từ
Đo chính xác dung tích phụt ngược và dung tích cuối tâm thu và tâm trương thất, cho phép tính được lỗ hở và khối lượng thất. Mặc dù đắt tiền, hình ảnh cộng hưởng từ là kỹ thuật không xâm nhập chính xác nhất đánh giá hở van ĐMC.
BIẾN CHỨNG
- Suy tim trái dần dần dẫn đến suy tim toàn bộ.
- Viêm nội tâm mạc nhiễm trùng.
- Thấp tái phát.
- Thiếu máu cơ tim.
- Nhồi máu cơ tim.
CHẨN ĐOÁN
Chẩn đoán xác định
Lâm sàng có âm thổi tâm trương ở vùng van ĐMC (quan trọng nhất), dấu ngoại biên của hở van ĐMC (trường hợp hở van ĐMC điển hình, đơn thuần). Cận lâm sàng: qua các kỹ thuật cận lâm sàng thông dụng như ECG, X quang, siêu âm tim, đặc biệt là siêu âm (chính xác, nhạy cảm) giúp đánh giá mức độ hở, nguyên nhân hở van, chức năng thất trái và bệnh lý kết hợp.
Chẩn đoán phân biệt
- Thôi tâm trương của hở van động mạch phổi: ở vùng van động mạch phổi, tăng khi hít vào, thường là cơ năng.
- Rung tâm trương trong hẹp van hai lá: sự xuất hiện của T1 đanh, clac mở van gợi ý hẹp van hai lá. Rung râm trương trong hẹp van hai lá có thể kéo dài và tăng cường độ vào cuối tâm trương tạo âm thổi tiền tâm thu.
Chẩn đoán nguyên nhân
Siêu âm giúp chẩn đoán.
ĐIỀU TRỊ
Bệnh sử tự nhiên của hở van ĐMC cấp và mạn khác nhau
Hở van ĐMC mạn
Hở van ĐMC mạn nặng vừa hay nặng có thể có tiên lượng nói chung là thuận lợi trong nhiều năm. Trong số bệnh nhân hở chủ nặng không triệu chứng với phân suất tống máu thất trái bình thường, có hơn 45% bệnh nhân hãy còn không triệu chứng và phân suất tống máu thất trái còn bình thường ở thời điểm 10 năm với tỉ lệ trung bình phát triển triệu chứng hay rối loạn chức năng tâm thu thất trái ít hơn 6% mỗi năm. Tuy nhiên khi có triệu chứng, bệnh tiến triển nhanh hơn. Không phẫu thuật, tử vong thường xảy ra trong vòng 4 năm sau khi phát triển đau thắt ngực và trong vòng hai năm sau khi bất đầu suy tim.
Hở van ĐMC cấp
Tử vong sớm do suy thất trái thường gặp trên bệnh nhân hở chủ cấp, nặng dù đã điều trị nội khoa, do đó nên chỉ định điều trị ngoại khoa tức thì. Ngay cả khi thất trái bình thường cũng không thể chịu đựng gánh nặng tăng gánh dung tích cấp, do đó nguy cơ hở chủ cấp lớn hơn hở chủ mạn. Trong khi sửa soạn phẫu thuật, thuốc tăng co bóp (dopamine hay dobutamine) và/hay chất dãn mạch (nitroprusside) là cần thiết. Chống chỉ định thuốc ức chế bêta và bóng dội ngược trong ĐMC.
Điều trị gồm nội khoa hoặc kết hợp nội ngoại khoa.
Điều trị nội khoa
Đối với bệnh nhân hở chủ mạn, ổn định hay để giúp ổn định bệnh nhân hở chủ nặng hay cấp trước khi phẫu thuật. Điều trị nguyên nhân hay yếu tố thúc đẩy nên đồng thời với điều trị triệu chứng. Trước đâỵ, khuyến cáo tất cả bệnh nhân hở chủ với bất kỳ độ nặng nào nên được phòng ngừa viêm nội tâm mạc nhiễm trùng, gần đây khuyên cáo phòng ngừa VNTMNT với kháng sinh đã thay đổi, và đa số bệnh nhân hở van động mạch chủ không phải là đối tượng để phòng ngừa.
Bệnh nhân hở chủ nhẹ và vừa, không triệu chứng, kích thước tim bình thường hay chỉ tăng rất ít, không điều trị, theo dõi lâm sàng và siêu âm mỗi 12-24 tháng (độ hở, đo kích thước thất trái, phân suất tống máu).
Bệnh nhân hở chủ mạn, nặng, không triệu chứng, chức năng thất trái bình thường, nên khám mỗi 6 tháng, siêu âm kiểm tra. Thông tim trái và chụp ĐMC thường không cần thiết nhưng có thể có ích trên bệnh nhân với kết quả các thử nghiệm không xâm nhập không kết luận được hay không phù hợp với dấu hiệu lâm sàng.
Bệnh nhân với dự trữ tim hạn chế và/hay rối loạn chức năng thất trái thứ phát do hở chủ
- Không nên hoạt động thể thao mạnh và gắng sức.
- Tăng huyết áp tâm trương: nên điều trị, đề giảm dòng máu phụt ngược. Thuốc dãn mạch như nifedipin hay ức chế men chuyến thì thích họp hơn, cẩn thận với thuốc ức chế bêta.
- Đau ngực: điều trị với nitroglycerine và các nitrate khác (không ích lợi rõ như trong bệnh mạch vành hay hẹp van ĐMC).
- Hạn chế muối và dịch, dùng thuốc lợi tiểu, digoxin và thuốc dãn mạch là điều trị nền tảng cho bệnh nhân hở chủ mạn có bằng chứng rối loạn chức năng thất trái.
- Thời điểm dùng các thuốc thay đổi tùy theo triệu chứng cơ năng và chức năng co bóp của thất trái. Thuốc dãn mạch được chỉ định cho bệnh nhân hở chủ mạn, nặng trong các trường hợp sau:
- Điều trị ngắn hạn để cải thiện huyết động khi có suy tim trong khi sửa soạn thay van ĐMC.
- Điều trị mạn tính cho bệnh nhân hở chủ không thể thay van.
- Điều trị cho bệnh nhân chức năng tâm thu thất trái bình thường.
- Điều trị cho bệnh nhân rối loạn chức năng thất trái sau thay van.
Một nghiên cứu so sánh digoxin với nifedipine trên bệnh nhân hở chủ nặng, không triệu chứng trong 6 năm cho thấy nifedipine có thể giảm sự cần thiết phẫu thuật. Có 85% bệnh nhân dùng nifedipine hãy còn không triệu chứng với phân suất tống máu thất trái bình thường so với 65% bệnh nhân dùng digoxin.
Trẻ con với hở chủ nặng, điều trị thuốc ức chế men chuyển trong một năm hồi phục được tình trạng dãn thất trái và sức căng thành thất trái.
Thuốc dãn mạch có hiệu quả ích lợi trong một số nghiên cứu: Hydralazine, ức chế canxi (nifedipine, felodipine), và đặc biệt là thuốc ức chế men chuyển. Tác dụng phụ của hydralazine thường xảy ra, nên thuốc ức chế canxi và ức chế men chuyển được chú ý nhiều.
Sodium nitroprusside hay thuốc tăng sức co bóp cơ tim (inotrope dương) nến dùng cho bệnh nhân hở chủ cấp để ổn định trước khi phẫu thuật.
Điều trị ngoại khoa
Bệnh nhân hở chủ mạn, nặng, không triệu chứng, chức năng thất trái bình thường và ổn định, thực hiện gắng sức tốt, EF > 50%, không dãn thất trái nặng (đường kính thất trái cuối tâm trương < 70 mm, cuối tâm thu < 50 mm) thì nên hoãn việc điều trị ngoại khoa.
Chỉ định phẩu thuật:
- Bệnh nhân hở chủ nặng, mạn, có triệu chứng.
- Bệnh nhân hở chủ nặng, không triệu chứng với phân xuất tống máu giảm đến < 50% và dãn thất trái nặng (đường kính thất trái cuối tâm trương >75 mm hay đường kính cuối tâm thu > 55 mm).
Thay van ĐMC được khuyên cho bệnh nhân hở chủ nặng, mạn, có triệu chứng hay dấu hiệu suy tim vừa (NYHA II , III) hay có rối loạn chức năng thất trái. Theo dõi siêu âm và nên xem xét thay van khi có dãn thất trái hay rối loạn chức năng tâm thu thất trái quan trọng.
Kết quả lâm sàng và mức độ hồi phục của rối loạn chức năng thất trái sau thay van tùy thuộc thời gian rối loạn chức năng, dãn thất trái (đường lánh và dung tích cuối tâm thu) và mức độ rối loạn chức năng tâm thu.
Điều trị ngoại khoa nên được thực hiện khẩn cấp trên bệnh nhân hở chủ cấp. Bệnh nhân với viêm nội tâm mạc nhiễm trùng nhưng ổn định về huyết động với điều trị nội khoa, có thể hoãn phẫu thuật thay van vài ngày trong khi bắt đầu điều trị kháng sinh.
Phương pháp phẫu thuật
- Sửa van: hở van ĐMC do nguyên nhân ở vách gốc ĐMC (sửa chữa gốc ĐMC dãn gắn vòng van). Phẫu thuật sửa van ĐMC kết quả chưa thỏa đáng như sửa van hai lá.
- Thay van: thực hiện trên đa số bệnh nhân hở van ĐMC do nguyên nhân tại van (van kim loại, van sinh học).
BIỆN PHÁP QUẢN LÝ TẠI CỘNG ĐỒNG
- Phòng ngừa thấp tái phát trên bệnh nhân hở van ĐMC hậu thấp, người trẻ
- Phòng ngừa viêm nội tâm mạc nhiễm trùng trước khi làm thủ thuật (nhổ răng...), phẫu thuật.
- Hoạt động thể lực mạnh nên hạn chế trên bệnh nhân hở chủ kèm rối loạn chức năng thất trái.
- Tái khám định kỳ để theo dõi diễn tiến của bệnh hầu có hướng điều trị thích hợp.
KẾT LUẬN
Hở van ĐMC là bệnh lý có thể xảy ra cấp hoặc mạn tính, do nhiều nguyên nhân gây ra. Triệu chứng lâm sàng gồm thổi tâm trương tại vùng van ĐMC kèm các dấu hiệu ngoại biên đặc trưng. Bệnh có thể tiến triển nhiều năm không triệu chứng, do đó khi đã có chẩn đoán cần có chế độ theo dõi định kỳ giúp phát hiện sớm những rối loạn chức năng tim, nhằm đề ra phương pháp điều trị thích hợp. Điều trị có thể là nội khoa đơn thuần hay kết hợp nội ngoại khoa tùy theo diễn tiến của bệnh.
TÀI LIỆU THAM KHẢO
- Eugene Braunwald, 2001: Valvular Heart Disease, Braunwald’s Heart Disease 6th edition by B Saunders Company. Chapter 46, 1680 - 1689.
- Robert o. Bonow. Eugene Braunwald: Valvular Heart Disease, Braunwald’s Heart Disease 7th edition. 2005. Chapter 57, 1592 -1601.
- Catherine M.Otto Roberto Bonow Valvular Heart Disease, Braunwald’s Heart Disease 8th edition. 2008. Chapter 62.
- Eugene Braunwald: Valvular Heart Disease, Harrison‘s Principles of Internal Medicine , 16th Edition, 2005. Me. Graw Hill, Inc, Chapter 219. 1399- 1401.
- Valvular Heart Disease, Harrison‘s Principles of Internal Medicine, 17th Edition . Section 4. Chapter 230.
- Gregory A. Ewald, Richard G. Garmany, and Andrew J. Krainik. The Washington Manual of Medical Therapeutics: Valvular Heart Disease, 32nd Edition, Chapter 6, 189 - 190.
- Phạm Nguyễn Vinh: Hở van động mạch chù, Siêu âm tim và bệnh lý tim mạch, tập 2, 109-123.
- Bệnh học Nội Khoa: Hở van Động mạch chủ. Bộ môn nội. Trường ĐHYD 1985.