1. Đại cương
1.1. Nguyên tắc
- Khám chỉ trong phòng khám chuyên khoa có đầy đủ phương tiện để khám.
- Khám theo trình tự: nhìn, sờ, đo chi và đo biên độ vận động của khớp.
- So sánh hai bên.
1.2. Dụng cụ cần thiết để khám
- Phòng khám bệnh: rộng rãi, sạch sẽ, thoáng mát.
- Bệnh nhân làm các động tác, đi lại thoải mái để thầy thuốc quan sát được dễ dàng.
- Một giường khám có bề mặt phẳng (không có thành giường 4 bên).
- Một ghế đẩu (ghế không có tựa).
- Dụng cụ để khám: 1 thước đo bằng vải, 1 thước đo góc, 1 búa phản xạ, bút vẽ trên da, kim và tăm bông để khám cảm giác.
- Ngoài ra còn cần thêm các miếng ván gỗ có chiều dày từ 0,5 - 3cm để đo nhanh chiều dài chi dưới so với bên lành.
2. Cách khám chi
2.1. Nhìn
Là một bước quan trọng đầu tiên, rất có giá trị để gợi ý chẩn đoán bệnh. Một số bệnh lý xương - khớp chỉ cần nhìn cũng có thể chẩn đoán được.
- Nhìn tư thế chung của bệnh nhân khi đến khám: đi thẳng gối như người đi duyệt binh là dấu hiệu bệnh dính khớp gối, đi kiểu “vạt tép” là khả năng liệt thẩn kinh hông khoeo ngoài.
- Trẻ em bị chân cong chữ O (vòng kiềng): khi duỗi thẳng hai chân thì hai mắt cá trong chạm nhau. Trẻ em bị chân cong chữ X (chân choãi): khi duỗi thẳng hai chân, thì hai lồi cầu trong xương đùi chạm nhau.
- Quan sát da bệnh nhân: có vết thương? Có u nổi lên không? Có đổi màu so với bên lành không (U máu? Reckling haugen)? Lệch trục chi? Ví dụ: lỗ dò ở các đầu xương gặp ở trẻ em dễ do viêm xương.
2.2. Sa
Chọn mốc và đánh dấu: Các mốc xương thường là các mỏm, lồi củ nhô lên dưới da hoặc khe khớp, sờ thấy được. Không bao giờ chọn mốc là phần mềm vì nó sẽ không chính xác khi bệnh nhân thay đổi tư thế. Sau khi xác định được mốc, cần dùng bút đánh dấu.
- Ở chi trên: mỏm cùng, củ lớn xương cánh tay, mỏm trên lồi cầu ngoài, mỏm trên lồi cầu trong, mỏm khuỷu, chỏm xương quay, mỏm trâm quay, mỏm trâm tru...
- Ở chi dưới: gai chậu trước trên, mấu chuyển lớn, lỗi cầu ngoài, khe ngoài khớp gối, lồi củ trước xương chày, chỏm xương mác, mắt cá trong, mắt cá ngoài.
Sờ tìm các dấu hiệu:
- Có điểm đau hay không?
- Có u, cục gì hay không: sờ thấy u cứng, rắn thường là các u xương, can xấu xương, hay u mềm, nông ở ngay sát da như u mỡ, u máu.
- Khám cảm giác: nông, sâu:
- Khám cảm giác nông bằng kích thích đau hoặc nhiệt độ (cảm giác thống, nhiệt).
- Khám cảm giác sâu bằng cách bảo bệnh nhân xác định được thứ tự từng ngón chân, ngón tay khi người khám sờ vào.
2.3. Đo chi
2.3.1. Nguyên tắc đo chi
- Dựa vào mốc xương để đo.
- So sánh với chi lành.
- Dùng các loại thước để đo.
Có ba cách đo chỉ: đo trục chỉ, đo chiều dài, đo chu vì chỉ.
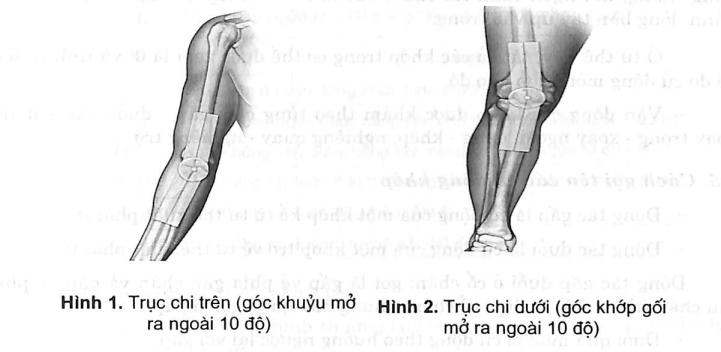
2.3.2. Đo trục chi
- Trục chi trên là một đường nối từ mỏm cùng vai, đi qua giữa nếp khuỷu, đến giữa nếp gấp cổ tay (giữa ngón 3). Khớp khuỷu mở ra ngoài một góc 10 độ.
- Trục chi dưới là một đường nối từ gai chậu trước trên, đi qua giữa khớp gối, đến giữa nếp gấp cổ chân (kẽ ngón 1 và 2). Khớp gối mở ra ngoài một góc 10 độ.
2.3.3. Đo vòng chi (đo chu vi chi)
Từ một mốc xương đã chọn, đo lên hoặc xuống một đoạn 10, 15, 20cm, đánh dấu nơi này, sau đó dùng thước dây đo vòng chi nơi vừa đánh dấu rồi so sánh với bên lành.
2.3.4. Đo chiều dài
- Dùng thước dây đo chiều dài giữa hai mốc xương đã chọn.
- Chiều dài tương đối: chiều dài đo qua một khớp.
- Chiều dài tuyệt đối: chiều dài đo không qua một khớp.

2.4. Cách đo và ghi biên độ vận động của khớp
- Đo và ghi biên độ vận động của khớp theo tư thể xuất phát O (Zero starting position).
- Tư thế xuất phát O là tư thế bình thường về giải phẫu của một người đứng thẳng, hai ngón chân cái chạm vào nhau, bàn tay buông thống dọc thân mình, lòng bàn tay úp vào trong.
- Ở tư thế này, tất cả các khớp trong cơ thể được xem là 0° và tính từ đây để đo cử động một khớp nào đó.
- Vận động các khớp được khám theo từng cặp: gấp - duỗi, sấp - ngửa, xoay trong - xoay ngoài, dạng - khép, nghiêng quay - nghiêng trụ
2.5. Cách gọi tên các cử động khớp
- Động tác gấp là cử động của một khớp kể từ tư thế xuất phát 0.
- Động tác duỗi là cử động của một khớp trở về tư thế xuất phát 0.
Động tác gấp duỗi ở cổ chân: gọi là gấp về phía gan chân và gấp về phía mu chân (thực chất là duỗi cổ chân, nhưng hay quen gọi là gấp).
- Duỗi quá mức là cử động theo hướng ngược lại với gấp.
- Khép là đưa phần chi khép dần về trục cơ thể.
- Dạng là đưa phần chi ra xa trục cơ thể. Riêng ở cổ tay thì hay dùng danh từ nghiêng phía trụ, hay nghiêng phía quay.
- Ngửa là động tác quay lòng bàn tay, bàn chân hướng ra mặt trước của cơ thể hay hướng lên trên. Còn sấp là ngược lại, quay hướng ra mặt sau hay xuống dưới.
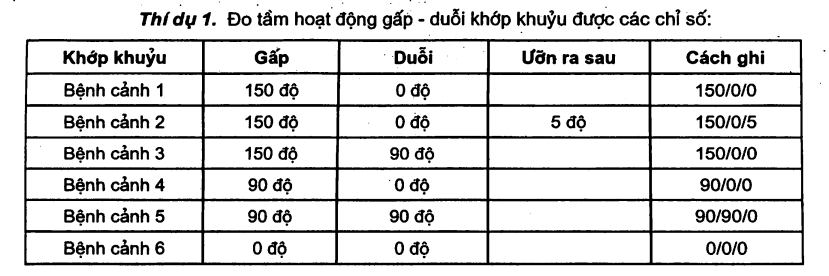
Đánh giá các bệnh cảnh:
- Bệnh cảnh 1: khớp khuỷu hoàn toàn bình thường.
- Bệnh cảnh 2: bình thường ở một số phụ nữ, trẻ em có lỏng khớp sinh lý.
- Bệnh cảnh 3: khuỷu gấp hết nhưng không duỗi thẳng được, chỉ 90°.
- Bệnh cảnh 4: khớp khuỷu duỗi hết nhưng chỉ gấp được 90° 0
- Bệnh cảnh 5: khớp khuỷu cứng ở tư thế 90°.
- Bệnh cảnh 6: khớp khuỷu cứng ở tư thế 0 độ (duỗi thẳng).

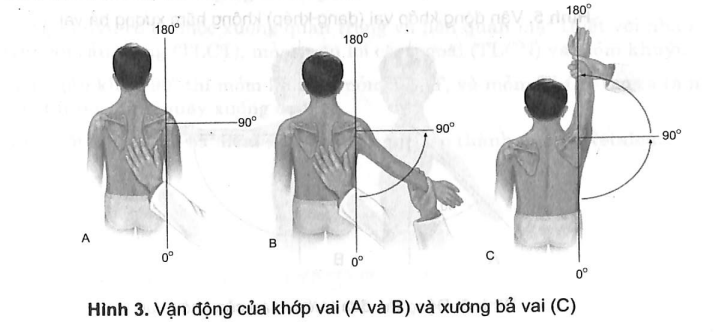
3. Thăm khám vùng vai và cánh tay
- Nhìn xem đường cong bình thường của bờ vai, xem hai vai có cân đối lúc bệnh nhân đứng hay không?
- Khi khám vai cần đứng sau bệnh nhâ, quan sát các cử động. Yêu cầu bệnh nhân chắp hai tay ra sau gáy, rồi ra sau lưng.
- Sờ xem cơ có bị teo, nhất là cơ trên gai; sờ hố nách xem hạch viêm, áp xe? Sờ tìm vị trí chỏm xương cánh tay, khi cho cử động, sờ tìm tiếng lạo xạo.
- Khớp vai là một khớp chỏm tròn, lại được hỗ trợ bởi bả vai, nên có nhiều động tác.
- Khám vận động khớp vai phải biết biên độ vận động thực của khớp vai bằng cách hãm xương bả vai lại, nếu không biên độ của vai rất lớn.
3.1. Biên độ vận động bình thường của khớp vai
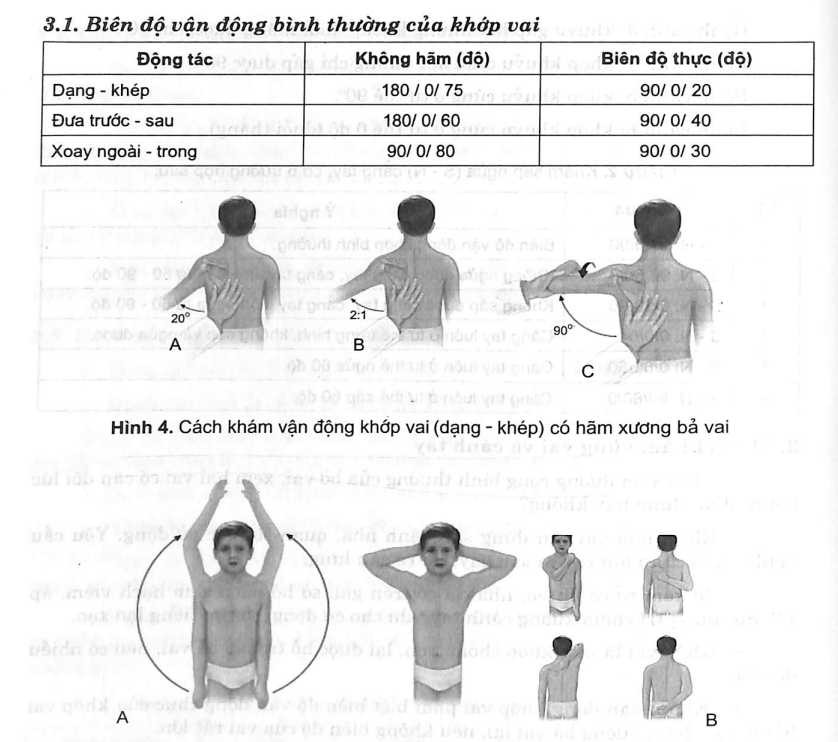
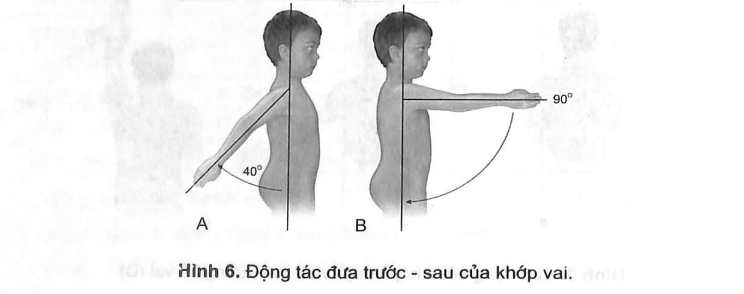
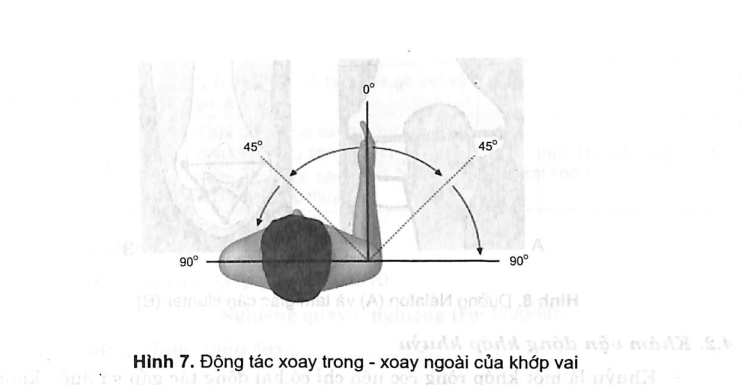
3.2. Chú ý tư thể khởi đầu khi khám vận động
- Dạng - khép, đưa trước - sau: cánh tay xuôi dọc thân mình.
- Xoay ngoài - xoay trong: khuỷu tay gấp 90°, cẳng tay hướng ra trước (hoặc để cánh tay dạng 90°, cắng tay nằm ngang: xoay trong; cẳng tay đưa xuống, xoay ngoài; cẳng tay đưa lên).
3.3. Các test thường làm ở vùng vai
- Nghiệm pháp co cơ chủ động có sức cản giữ gây đau: xác định vùng đau và động tác gây đau.
- Nghiệm pháp Yergason (ngửa cẳng tay có sức cản giữ): khám gân cơ hai đầu.
- Nghiệm pháp cánh tay rơi thõng: khám cơ trên gai.
4. Thăm khám vùng khuỷu và cánh tay
4.1. Liên quan các mốc xương ở khuỷu
Vùng khuỷu có ba mốc xương quan trọng và liên quan mật thiết với nhau: mỏm trên lồi cầu trong (TLCT), mỏm trên lồi cầu ngoài (TLCN) và mỏm khuỷu.
Khi gấp khuỷ 90° thì mỏm khuỷu, mỏm TLCT, và mỏm TLCN tạo ra tam giác cân Hunter, đỉnh quay xuống dưới.
Khi duỗi khuỷu thì ba mỏm trên thẳng hàng tạo thành đường Nétalon.
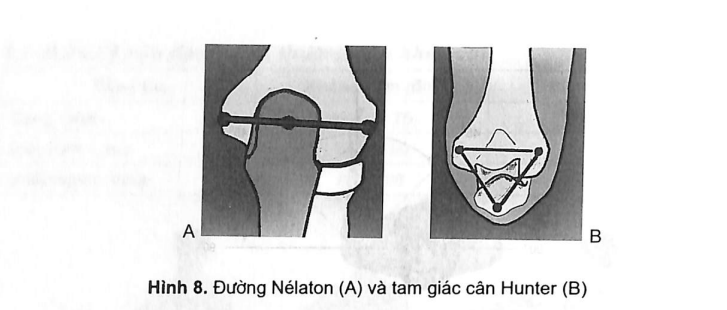
4.2. Khám vận động khớp khuỷu
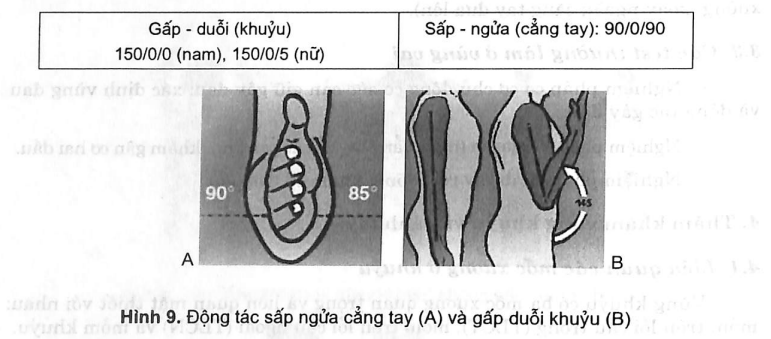
- Khuỷu là một khớp ròng rọc nên chỉ có hai động tác gấp và duỗi, không có động tác lắc ngang. Nếu có động tác này là khớp bệnh lý.
- Sấp - ngửa là động tác của cẳng tay.
- Trục quay cẳng tay: xương quay, quay quanh xương trụ theo một trục là đường nối từ chỏm quay đến mỏm trâm trụ.
5. Thăm khám vùng cổ tay, bàn tay
5.1. Các điểm cần chú ý khi khám
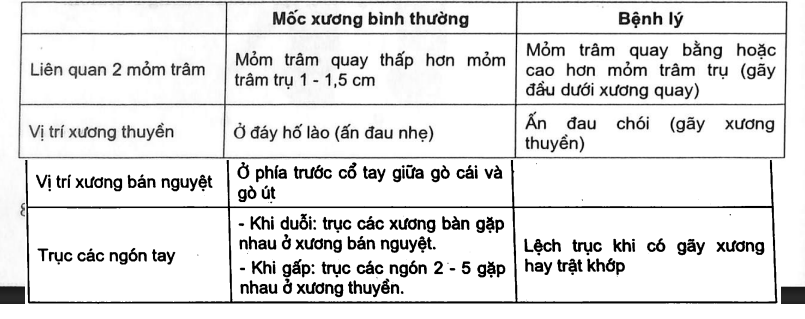
5.2. Khám vận động
Vận động cổ tay:
- Gấp - duỗi: 90/0/70.
- Nghiêng quay - nghiêng trụ: 25/0/80.
Vận động khớp ngón tay:
- Ngón 1:
- Gấp - duỗi khớp bàn ngón: 50/0/5.
- Gấp - duỗi khớp liên đốt: 85/0/15.
- Dạng - khép khớp thang bàn: 95/0/45.
- Ngón 2- 5:
- Gấp - duỗi khớp bàn ngón: 95/0/45.
- Gấp - duỗi khớp liên đốt 1: 100/0/0.
- Gấp - duỗi khớp liên đốt 2: 80/0/0.
Tư thế cơ năng của cổ tay là cổ tay duỗi 30°, khớp bàn ngón gấp 50-60°, ngón cái dạng đối chiếu với ngón trỏ, tạo thành gọng kim.
5.3. Khám các gân gấp
Bàn tay có 10 gân gấp bao gồm: mỗi ngón 2 gân gấp (nông + sâu), ngón cái có gân gấp dài (là chính) và gân gấp ngắn.
Gân gấp chia năm vùng giải phẫu (mỗi vùng có đặc điểm giải phẫu về gân gấp, ròng rọc, bao hoạt dịch gân... khác nhau), rất hay ứng dụng trên lâm sàng (để chẩn đoán và phẫu thuật).
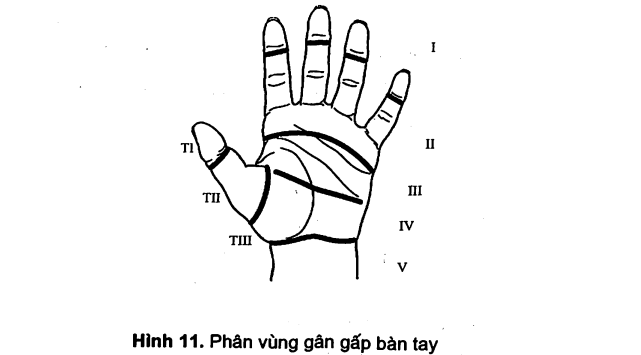
Khám gân gấp sâu: giữ đốt 2 cho gấp đốt 3, không gấp được là đứt gân gấp sâu.
Khám gân gấp nông: giữ đốt 1 cho gấp đốt 2 đồng thời phải giữ không cho gấp các ngón tay lân cận, không gấp được là đứt gân gấp nông.
5.4. Khám thẩn kinh
Bàn tay được chi phối bởi ba dây thần kinh:
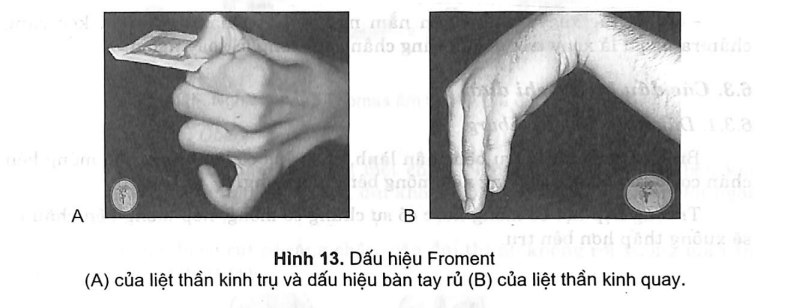
- Thẩn kinh trụ, nếu tổn thương gây nên vuốt trụ, mất cảm giác ngón 5 và một phần ngón 4, gọng kìm của ngón 1 và 2 mất lực (Froments sign).
- Thần kinh giữa, bị tổn thương gây nên bàn tay khỉ, mất động tác đối chiếu các ngón tay.
- Thần kinh quay, bị tổn thương gây nên bàn tay rủ, không duỗi được cổ tay và các ngón tay, mất dạng ngón cái, mất cảm giác ô mô cái.
6. Thăm khám vùng háng và đùi
6.1. Các điểm cần chú ý khi khám
6.2. Khám vận động khớp háng
Là khám ba cặp vận động:
- Gấp - duỗi: 130/0/10.
- Dạng - khép: 50/0/30.
- Xoay trong - xoay ngoài: 50/0/45.
Chú ý các tư thế khi khám: - Động tác duỗi: bệnh nhân nằm nghiêng trên chân đối diện và giữ chân này trung bình. - Động tác khép: phải nâng đùi bên đối diện lên. - Động tác xoay: bệnh nhân nằm ngửa, gối và háng gập 90°, kéo cẳng chân ra ngoài là xoay trong, đưa cẳng chân vào trong là xoay ngoài.
6.3. Các dấu hiệu ở chi dưới
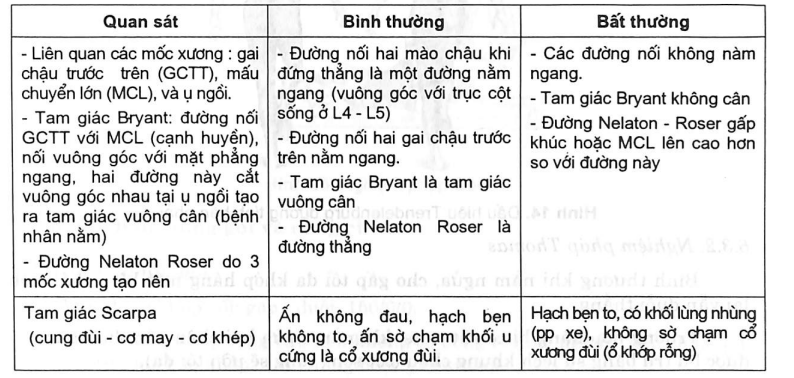
6.3.1. Dấu hiệu Trendelenburg
Bình thường đứng trụ bên chân lành, chân kia co lên bụng, nếp mông bên chân co sẽ cao hơn hoặc bằng nếp mông bên chân đứng.
Trường hợp liệt cơ mông hoặc có sự chùng cơ mông, nếp mông bên chân co sẽ xuống thấp hơn bên trụ.
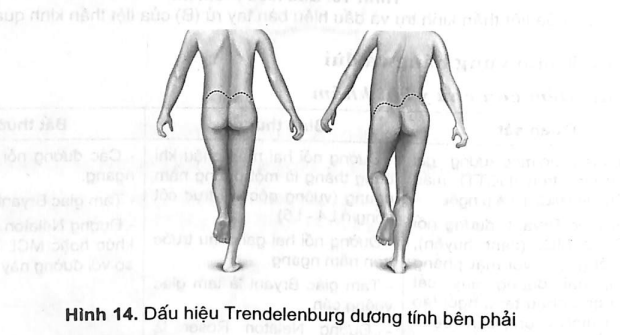
6.3.2. Nghiệm pháp Thomas
Bình thường khi nằm ngửa, cho gấp tối đa khớp háng một bên, chân còn lại vẫn duỗi thẳng.
Trường hợp háng bị co rút nhẹ, khi nằm ngửa hai chân vẫn duỗi bằng vì được bù trừ bằng sự lệch khung chậu (cột sống lưng sẽ ưỡn tối đa).
Nếu cho bệnh nhân gập hết mức đùi bên lành vào bụng (để khung chậu đứng thẳng lại thì chân co rút khớp háng sẽ co lên, nghĩa là nghiệm pháp Thomas (+).
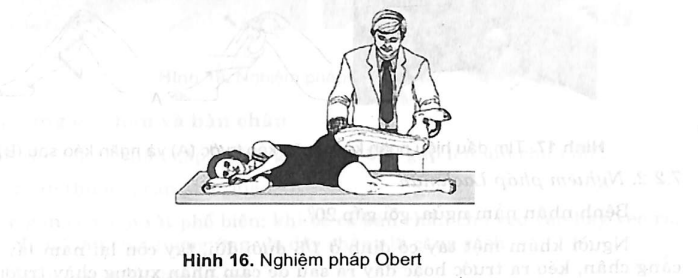
6.3.3. Nghiệm pháp Obert
Bình thường: khi nằm nghiêng một chân. Người khám nâng đùi bên kia lên để trong tư thế dạng (gấp gối 90°, đùi không xoay), khi buông tay ra đột ngột là đùi rơi xuống.
Trường hợp bị co rút cơ cẳng chân, cân đùi thì nó không rơi xuống mà vẫn ở tư thế dạng và Obert (+).
7. Thăm khám vùng gối và cẳng chân
7.1. Khám khớp gối
Vận động khớp gối: gấp - duỗi: 150/0/0.
Khớp gối là khớp ròng rọc, nên không có động tác lắc ngang, nếu có là dấu hiệu tổn thương bao khớp, dây chằng hoặc gãy xương.
Khám dấu hiệu bập bềnh xương bánh chè: Bình thường trong ổ khớp có ít dịch khớp và xương bánh chè luôn luôn nằm trước hai lồi cầu đùi.
- Trường hợp ở khớp có nhiều dịch sẽ đẩy xương bánh chè lên, khi ta dùng ngón tay đè nó xuống, nó sẽ chạm vào lồi cầu xương đùi và thả tay ra nó bập bềnh trở lại.
- Nếu khớp có dịch tương đối ít, cần dùng các ngón tay bóp vào túi cùng dồn dịch lại để tìm dấu hiệu này.
7.2. Tìm các dấu hiệu tổn thương dây chằng và bao khớp
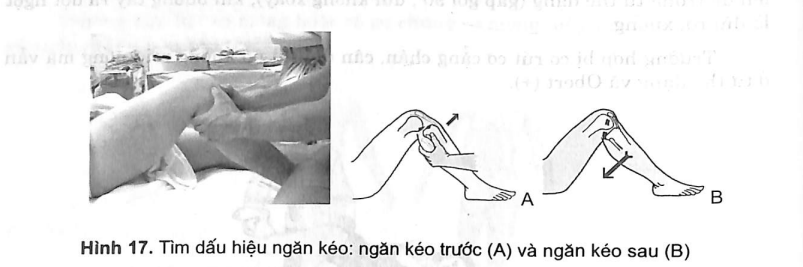
7.2.1. Dấu hiệu ngăn kéo
Bệnh nhân nằm ng a, háng gấp 45°, gối gấp 90°. Người khám ngồi lên mu chân bệnh nhân để cố định, hai tay đặt ở phía sau 1/3 trên cẳng chân kéo cẳng chân ra phía trước (dấu hiệu ngăn kéo trước) hoặc đẩy ra phía sau (dấu hiệu ngăn kéo sau).n donro
Trường hợp đứt dây chằng chéo trước sẽ thấy xương chày nhô ra phía trước và khi đứt dây chắng chéo sau thì xương chày tụt ra sau.
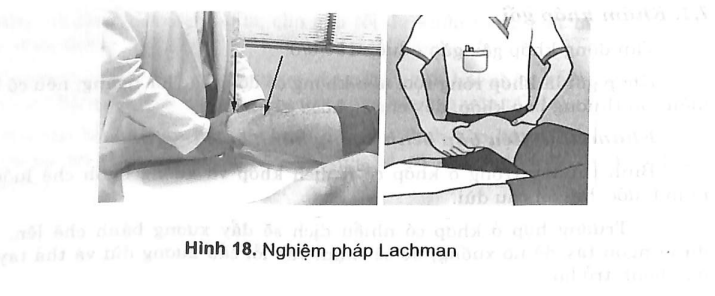
7.2.2. Nghiệm pháp Lachman
Bệnh nhân nằm ngửa, gối gấp 20°.
Người khám một tay cố định ở 1/3 dưới đùi, tay còn lại nắm lấy 1/3 trên cẳng chân, kéo ra trước hoặc đẩy ra sau để cảm nhận xương chày trượt ra phía trước hay ra phía sau so với lồi cầu đùi trong trường hợp đứt dây chằng chéo trước hay chéo sau.
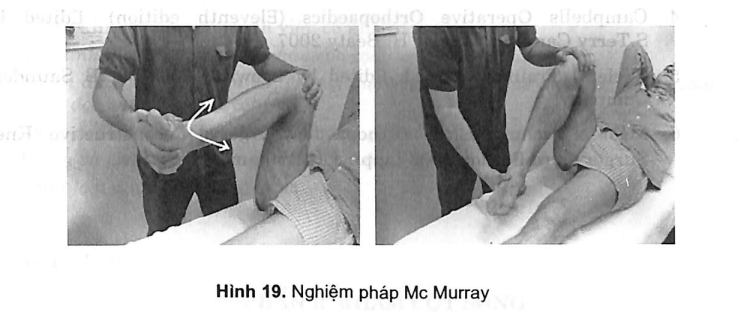
7.2.3. Nghiệm pháp Mc Murray
Bệnh nhân nằm ngửa, gối và háng gấp 90°. Người khám một nắm lấy gối của bệnh nhân, ngón tay cái và ngón tay giữa đặt vào khe khớp, một tay nắm lấy cổ chân của bệnh nhân. Lúc này cho gối duỗi ra từ từ kết hợp với xoay trong và xoay ngoài cẳng chân. Khi sụn chêm bị tổn thương thì nghe thấy tiếng lục cục trong khớp hoặc có thể cảm nhận qua các ngón tay giữ gối của bệnh nhân, (Mc Murray dương tính).
8. Khám vùng cổ chân và bàn chân
Bình thường cổ chân gấp xuống gan chân 65°, gấp lên mu chân 35°.
Sau chấn thương, cần phát hiện.
Bong gân cổ chân rất phổ biến: khi bẻ cổ bàn chân cho vẹo vào hay vẹo ra, xuất hiện điếm đau chói tương ứng với dây chằng bị căng rách.
Các điểm cần chú ý khi khám:

TÀI LIỆU THAM KHẢO
- Bệnh học Ngoại tập 2 - NXB Y học 2006.
- Atats of Orthopaedic Surgycal Explosures. Thieme New York & Stuttgart 2000.
- Rockwood & Green's Fractures in Adults, 6th Edition.2006 Lippincott Williams & Wilkins.
- Campbells Operative Orthopaedics (Eleventh edition)- Edited by S.Terry Canale & James H. Beaty 2007.
- Skeletal Trauma, 4th ed. Edited by Browner 2008 W. B Saunders Company.
- Master Techniques in Orthopaedic Surgery: Reconstructive Knee Surgery, 3rd Edition.2008 Lippincott Williams & Wilkins.
