Biết,điều trị đau hữu hiệu quanh phẫu thuật là một khâu quan trọng trong việc chăm sóc bệnh nhân. Điều này giúp bệnh nhân bình phục nhanh chóng.
Mỗi bệnh nhân phải có một chế độ điều trị xử lý riêng không thể dùng chung một phác đổ cho mọi trường hợp. Bài này bàn qua các nguyên tắc căn bản cần cho thầy thuốc thực hành.
I. ĐỊNH NGHĨA ĐAU. CĂN BẢN CƠ THỂ HỌC
Đau là cảm giác khó chịu và xáo trộn tâm lý do tình trạng tổn thương mô tế bào tạo nên.
A. ĐƯỜNG THẦN KINH HƯỚNG TÂM
Đường này dẫn cảm giác đau từ ngoại biên vào não bộ. Kích thích đau từ ngoại biên cũng như từ nội tạng theo đầu mối dây thần kinh tự do chạy vào sừng sau chất xám của tủy sống. Các tổn thương mô tế bào làm tiết ra các môi giới thẩn kinh kích hoạt các đầu mối dây thần kinh này.
Các dây thẩn kinh kích thước nhỏ như sợi A8 và C có thân tế bào nằm trong hạch lưng dẫn truyền cảm giác đau đến liên kết với tế bào thần kinh nằm trong sừng sau tủy sống mà thân tế bào là neuron thứ hai (hình 1). Neuron thứ hai vượt qua bên kia tủy sống đi lên não theo dải trước bên (anterolateral funiculus) nằm trong chất trắng của tủy. Từ đây cảm giác đau lên đại não và vùng gai thi (thalamus). Qua hệ thống phức tạp cảm giác đau được não nhận biết về vị trí, cường độ và có các phản ứng về tâm lý.
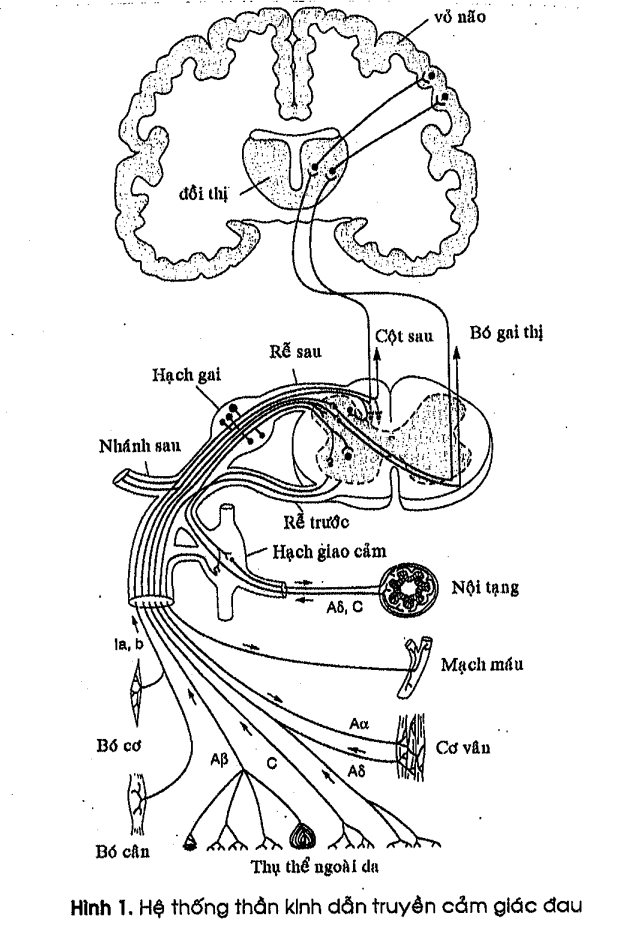
B. ĐƯỜNG THẲN KINH LY TÂM
Chính là vùng sừng sau tủy sống. Đường thần kinh chạy từ vỏ não, hệ thống limbic và thân não chạy xuống tủy sống để ức chế tác động của neuron thứ hai trong sừng sau tủy sống và tiết ra các chất môi giới thẩn kinh như enkephalins, opiates nội sinh.
II. ĐÁNH GIÁ MỨC ĐỘ ĐAU CỦA BỆNH NHÂN
Việc đánh giá đau rất cẩn để điều trị đau một cách hữu hiệu. Việc đánh giá cần phải quan tâm toàn diện: Về vật lý, tâm lý và xã hội. Hai thông số quan trọng cần chú ý là:
- Trao đổi với bệnh nhân.
- Quan sát thái độ của họ.
A. HOÀN CẢNH ĐAU
Gồm các đặc điểm nhưvị trí đau, tần suất đau, yếu tố thuận lợi và gây nên, cường độ, ngưỡng chịu đựng của bệnh nhân.
Cường độ đau cần được đánh giá một cách khách quan với thước đo khoa học. Có nhiều cách đánh giá: Khi bệnh nhân tiếp xúc được, khi bệnh nhân không thể như khi thở máy, khi hộn mê hoặc khi trẻ nhỏ hơn 5 tuổi.
Ngoài vấn để kỹ thuật trang thiết bị chúng ta cần sự tiếp xúc trao đổi tâm lý với bệnh nhân.
B. MỨC ĐỘ ĐAU
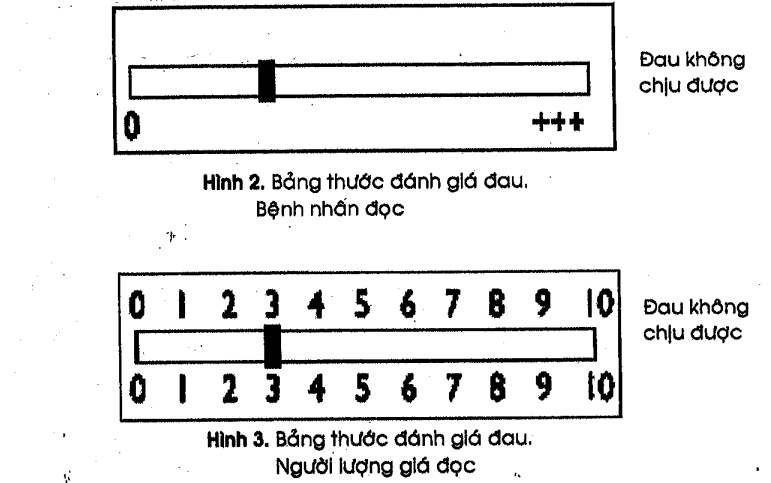
Dùng thước đo cảm giác đau năm 1998/2000 của B. Kouchner. Người Pháp gọi là Echelle visuelle analogique (EVA) và người Mỹ gọi là Visual analog score (VAS).
Bảng đánh giá được xem tương đương với nhiệt kế đo đau là cách thường được dùng nhất và là cách duy nhất giúp chúng ta đánh giá cảm giác đau. Bảng đánh giá này (hình 2,3) giúp đánh giá sự hữu hiệu của việc điều trị đau.
Ở mặt sau của thước bệnh nhân sẽ chọn vị trí cường độ đau. Nếu bệnh nhân không di chuyển được con chạy thì chúng ta làm giúp dựa theo ý của bệnh nhân. Phía mặt bên kia người đánh giá sẽ đọc mức độ đau được đánh số từ 0 đến 10.
Echelle verbale numérique: Bệnh nhân chọn mức độ đau từ 0 đến 10 hay từ 0 đến 100.
Echelle verbale simple (EVS): Chọn theo cách diễn tả qua lời nói. Thí dụ:
- 0 = không đau.
- 1= đau ít.
- 2 = đau vừa.
- 3 = đau nhiều.
- 4 = đau dữ dội không chịu được.
III. ẢNH HƯỞNG CỦA ĐAU TRÊN BỆNH NHÂN
Phẫu thuật gây tổn thương mô tế bào tạo ra các xung điện thần kinh cảm giác chạy lên hệ thẩn kinh trung ương. Nếu không điều trị, đau sẽ làm phá vỡ thăng bằng nội môi của bệnh nhân và đưa đến các biến chứng. Các ảnh hưởng xấu khác gồm có:
A. ẢNH HƯỞNG TRÊN HỆ NỘI TIẾT VÀ BIẾN DƯỠNG
- Tăng tình trạng biến dưỡng.
- Tăng nhu cầu dưỡng khí.
- Ứ đọng muối và nước trong cơ thể.
- Cơ thể tiêu thụ nhiểu đạm.
B. ẢNH HƯỞNG TRÊN HỆ TIM-MẠCH
Huyết áp và nhịp tim cũng tăng do ảnh hưởng các chất môi giới tiết ra do hệ thẩn kinh giao cảm và hiện tượng thoái biến trong cơ thể tiết ra.
C. ẢNH HƯỞNG TRÊN HỆ HÔ HẤP
Phản xạ từ tủy sống gây ra các hiệu quả bất lợi cho bệnh nhân như là cơ co rút bất thường gây rối loạn hô hấp khi phẫu thuật vùng ngực và bụng. Bên cạnh đó còn xảy ra xẹp phổi, viêm phổi, thiếu dưỡng khí và suy hô hấp.
D. ẢNH HƯỞNG TRÊN HỆ TIÊU HÓA
Hệ tiêu hóa bị rối loạn và bệnh nhân thường bị bí tiểu.
E. ẢNH HƯỞNG TRÊN HỆ TIẾT NIỆU
F. ẢNH HƯỞNG TRÊN HỆ MÁU
Máu dễ đông có thể gây viêm tính mạch sâu.
G. ẢNH HƯỞNG TRÊN HỆ MIỄN DỊCH
- Lành sẹo chậm.
- Cơ thể giảm miễn dịch và để kháng.
H. ẢNH HƯỞNG TRÊN TÂM LÝ CỦA BỆNH NHÂN
Thẩy thuốc cần xác định đây là đau cấp tính hay mạn tính (dựa vào độ lo âu của bệnh nhân). Đánh giá ảnh hưởng trên triệu chứng sinh tồn: Mạch, huyết áp, nhịp thớ, vã mổ hôi.
Nên ghi nhận các thể hiện đau như la khóc, rên rỉ, tư thế bớt đau, bất động, mất chức năng của cơ thể, cách đi đứng, hoạt động.
Thí dụ:
- Thay đổi về giấc ngủ làm bệnh nhân mệt và làm vật lý trị liệu giáo dục lại bệnh nhân khó hơn.
- Thay đổi về dinh dưỡng có thể gây rối loạn nước-điện giải và làm chậm lành sẹo.
Đánh giá ảnh hưởng của đau trên đời sống hàng ngày của bệnh nhân: Giấc ngủ, mức độ thèm ăn, khả năng tập trung trong làm việc, trong giải trí, các dấu chứng của tàn phế như không thể tự ăn uống hay mặc quần áo.
Điều trị đau sau phẫu thuật hữu hiệu sẽ giúp bệnh nhân giữ vững nội môi và mau bình phục thoát khỏi các stress này.
IV. NGUYÊN TẮC ĐIỀU TRỊ ĐAU
A. THỜI KỲ TIỀN PHẪU
Đây là thời kỳ quyết định sự thành bại của việc điểu trị đau sau phẫu thuật. Những việc cần làm là: Hỏi tiền sử của bệnh nhân về đau, giải thích cho họ về đau và hoạch định kế hoạch điều trị sau mổ.
Tiển sử về đau cần đặt trọng tâm vào kinh nghiệm của bệnh nhân khi chịu phẫu thuật trong quá khứ để tránh dùng lại các phương pháp hay các thuốc đã thất bại. Cần tìm hiểu bệnh nhân đã dùng thuốc họ Opiates hay chưa. Bệnh nhân đau kinh niên có dùng thuốc này rồi thì quen thuốc và sau phẫu thuật liều thuốc cần dùng thường rất cao khác với người bình thường. Phản ứng của bệnh nhân này với đau cũng khác, ngưỡng chịu đựng đau thường cao và rất khó điều trị.
Việc chuẩn bị trước mổ cũng giúp cho sự liên hệ giữa bác sĩ-bệnh nhân hay điều dưỡng-bệnh nhân cũng dễ hơn. Thái độ của bệnh nhân với thuốc dùng cũng rất quan trọng. Có bệnh nhân xem thuốc giảm đau là thuốc gây nghiện nên họ tránh dùng bằng mọi giá. Cần giải thích rõ cho các đối tượng nói trên để tránh nhẩm lẫn và chịu đau đớn vô ích.
B. NGUYÊN TẮC ĐIỀU TRỊ ĐAU
Để điều trị đau sau phẫu thuật chúng ta có thể dùng Opiates (Opiods), thuốc kháng viêm không phải steroids (NSAIDSs) (Nonopiods) và thuốc tê.
Tổ chức Y tế Thế giới về chống đau để nghị ba bước điều trị đau trong ung thư (bảng 1,2).
- Bước 1 là đau nhẹ (1-3 trên thang điểm đau): Chỉ cần dùng Nonopiods.
- Bước 2 là đau vừa (4-6 trên thang điểm đau): Dùng Opiods và Nonopiods.
- Bước 3 là đau nặng (7-10 trên thang điểm đau): Opioids và Nonopioids.
Cả ba bước đều có thể cần thuốc khác hỗ trợ nếu cần.
Trong khi đó Tổ chức Thế giới về Gây mê để nghị phác đồ ngược lại (bảng 3) dành cho đau cấp tính. Mới đầu bệnh nhân đau rất nhiều, thẩy thuốc cần đến thuốc giảm đau mạnh phối hợp với tê vùng và các thuốc giảm đau ngoại biên. Thuốc uống không được chuộng trong giai đoạn sau mổ nên phải dùng thuốc dạng tiêm truyền. Thông thường đau sau phẫu thuật sẽ giảm dẫn và chúng ta sẽ nhanh chóng bỏ được thuốc tiêm truyển. Bước thứ 2 chúng ta chuyển qua thuốc đạng uống. Thuốc opioids mạnh không còn cần thiết và để giảm đau chúng ta có thể phối hợp thuốc giảm đau ngoại biên với thuốc opioids yếu. Cuối cùng bệnh nhân chỉ dùng thuốc giảm đau ngoại biên.
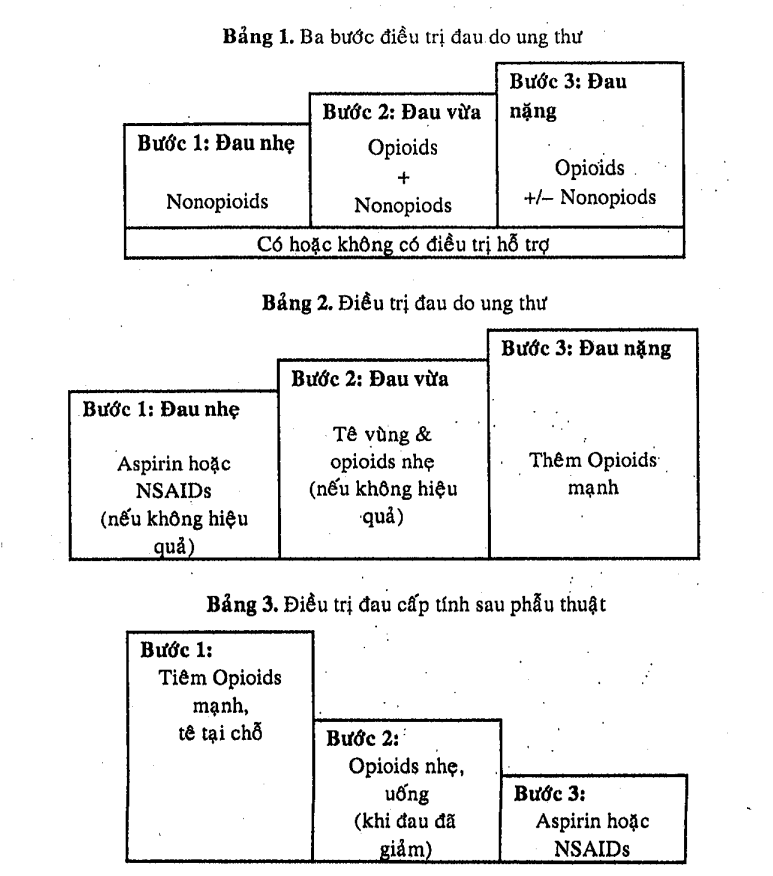
Nói chung về mặt thực hành, trước tiên nên dùng thuốc có tác dụng ngoại biên nhự Aspirin. Paracetamol hoặc NSAIDs rồi xem đáp ứng của bệnh nhân. Đường dùng thông thường là đường tiêm truyễn. Nếu bệnh nhân không hết đau có thể chuyen sang opiates giảm đau nhẹ như Codeine hay Dextropropoxyphene hay Tramadol. Nếu không hiệu quả chúng ta qua bước thứ 3 là dùng Opioids manh như Morphine. Việc phối hợp NSAIDs và opiates làm giảm được liều opiates và hiệu quả trị đau tăng thêm.
V. THUỐC ĐIỀU TRỊ ĐAU
A. OPIATES
Các thuốc Opiates (con gọi là opioids) thông dụng tại Việt Nam là: Propoxyphen (Darvon), Codeine, Tramadol, Meperidine (Dolosal, Demerol, Pethidine), Morphine và Fentanyl (Durogesic). Họ Opiates tác động trên các thụ thể đặc biệt nằm ở tủy sống và não ức chế cảm giác đau. Khi dùng thuốc bác sĩ cần hiểu rõ đặc điểm dược lý của từng loại Opiates.
Các thuốc phải dùng theo đường uống bị hạn chế vì đòi hỏi đường tiêu hóa phải hoạt động bình thường nên chỉ dùng cho bệnh nhân không phải mổ bụng và chỉ tê vùng khi mổ.
Thuốc này dùng theo đường tiêm chích là phương tiện thường dùng nhất sau phẫu thuật. Tiêm bắp là đường dùng thông dụng nhất. Tiêm tĩnh mạch thuốc có tác dụng nhanh hơn. Truyền tĩnh mạch chậm theo chương trình vi tính chọn sẵn là cách tốt nhất và cần lượng thuốc ít nhất.
Họ opiates có tác dụng phụ là ức chế hô hấp, giảm nhu động ruột, bí tiểu, buổn nôn và ói mửa.
Propoxyphen (Darvon), Codeine, Tramadol là các thuốc trị đau yếu.
Meperidine (Dolosal, Demerol, Pethidine) và Morphine giẫm đau tốt nhưng có nhiều tác dụng phụ và gây nghiện khi dùng lâu. Các thuốc này được dùng cho trường hợp đau trung bình đến đau nặng.
Thuốc mới là Fentanyl giảm đau gấp 100 lần so với Morphine có dạng dán trên da (Durogesic) hoặc dạng tiêm chích (Sublimaze). Sau 12 giờ thuốc mới tác dụng tốt và khi gỡ miếng dán ra thuốc vẫn còn tác dụng thêm 17 giờ nữa. Do tác dụng dài như thế Fentanyl không nên dùng điểu trị đau sau mổ. Thuốc nên dùng cho trường hợp đau nhiều do ung thư.
Tramadol: Là thuốc giảm đau có tác dụng trên hệ thẫn kinh trung ương, ít có ái tính trên thụ thể opioid. Thuốc được dùng điều trị đau sau phẫu thuật. Đây là opioid yếu tác dụng gẫn như Pethidine.
Morphine dạng uống: Viên nén 5mg, 10mg, 30mg, 60mg, 100mg, 200mg dưới dạng muối sulfate. Viên nang (giải phón chậm) cũng có nhiều liều lượng 10mg, 30mg, 60mg, 100mg, 200mg dưới dạng muối sulfate.
B. NSAIDS
Viêm là phản ứng sinh lý của cơ thể đối với mọi kích thích cũng như mọi đả kích vào cơ thể. Các kích thích có thể rất khác nhau như tia xạ, ảnh hưởng vật lý, yếu tố hóa học hay tác nhân vi sinh như vi trùng... tạo nên tổn thương mô. Tổn thương mô sẽ hoạt hóa Phospholipid ở màng tế bào và Arachidonic acid được sản xuất từ màng lipid.
Arachidonic acid có thể được chuyển hóa thành sản phẩm dây thẳng nhờ men Lipoxygenase cuối cùng tạo ra Leucotrienes. Sự vòng hóa nhờ men Cyclooxygenase tąo ra Prostaglandin, Prostacyclin hoặc Thromboxane. Tất cả cấc Eicosanoids như Prostaglandin, Prostacyclin, Thromboxane và Leukotrienes nói trên đều dự phần trong hiện tượng viêm và gây đau.
Phản ứng tạo nên các Eicosanoids cần các men xúc tác quan trọng là COX-1 và COX-2.
- Cyclooxygenase-1 (còn gọi là COX-1) tìm thấy trong mọi loại mô. Loại này cần cho việc tổng hợp Prostaglandin là chất cần cho hoạt động của mọi loại tế bào trong cơ thể trong đó có việc giữ cho niêm mạc đường tiêu hóa được toàn vẹn.
- Cyclooxygenase-2 (còn gọi là COX-2) thấy nhiều nhất khi có phản ứng viêm. COX-2 cũng giúp cơ thể tổng hợp Prostaglandin. Trường hợp này Prostaglandin và các Eicosanoids khác gây nên triệu chứng của hiện tượng viêm.
Như thế để điểu trị viêm và đau chúng ta cẩn ức chế các men COX-1 và COX-2, nhất là COX-2. Từ đó ức chế việc tổng hợp Prostaglandin và các chất đồng loại.
Nói chung, NSAIDs gồm:
- Loại ức chế COX không chọn lọc như: Aspirin, Ibuprofen, Naproxen...
- Loại ức chế COX-2 chọn lọc như: Celecoxib, Rocecoxib.
Valdecoxib ức chế COX2 từ 200 đến 300 lần hơn ức chế COX1. Rocecoxib, Valdecoxib không còn được lưu hành vì tác dụng phụ trên tim.
NSAIDs thường dùng gồm: Salicylic (aspirin), acetaminophen (paracetamol) (Tylenol), indomethacin, proprionic acid (ibuprofen, naproxen). Ngoại trừ acetaminophen các thuốc NSAIDSs có thể gây chảy máu tiêu hóa do tạo loét dạ dày-tá tràng, suy thận, rối loạn tiểu cầu làm trở ngại đông máu và chảy máu. Tuy nhiên acetaminophen (paracetamol) độc trên gan nhất là khi dùng liều cao quá 4.000mg mỗi ngày.
VI. CÁC BIỆN PHÁP GIẢM ĐAU KHÁC
A. GÂY TÊ NGOÀI MÀNG CỨNG
Cần sự phối hợp giữa phẫu thuật viên và chuyền viên gây mê-hồi sức. Thuốc dùng thường là họ opiates và thuốc tê.
B. GÂY TẾ THẦN KINH NGOẠI BIÊN
Có thể dùng trong lúc phẫu thuật để giảm đau ngoại biên sau mổ. Bất lợi là không làm giảm đau nội tạng.
C. GIẢM ĐAU DO BỆNH NHÂN ĐIỀU CHỈNH LƯỢNG THUỐC (PCA: Patlent Controlled Analgesia)
Với phương pháp này, qua hệ thống bơm điện có lập trình thuốc được truyển tĩnh mạch nhanh chậm, nhiều ít tùy theo sự điều chỉnh của bệnh nhân tùy theo cảm giác đau của chính mình. Thiết bị đất tiền và bệnh nhân cẩn được chỉ dẫn rõ.
D. KHÔNG DÙNG THUỐC
Bao gồm tâm lý trị liệu, thư giãn, xoa bóp, kích thích điện và châm cứu.
VII. CÁC ĐỐI TƯỢNG ĐẶC BIỆT
A. NGƯỜI GIÀ
Chúng ta khó đánh giá đau và khó chọn thuốc cẩn dùng. Nói chung, nên dùng thuốc với liều thấp.
B. TRẺ EM
Chúng ta khó đánh giá đau. Thuốc nên chọn dạng uống hoặc dạng nhét hậu môn nếu được.
TÀI LIỆU ĐỌC THÊM
- Ariani K Gaeta R.R. The management of perioperative pain & anxiety in Niederhuber J.E - Dunwoody S.L (eds) : "Fundamentals of Surgery". Appleton & Lange, 1l edition. 1998.
- Von Roenn J.H et al. Current Diagnosis & Treatment. Pain. Lange Medical Books/ McGrawHill. International Edition. 2006.
- Stannard C.F et al. Churchill's PocketBook of Pain. Churchill Livingstone. 1998.
- Dureja G.P. Handbook of Pain Management. Elsevier. 2004.
- Đào Văn Phan. Các thuốc giảm đau-chống viêm. Nhà xuất bản Y học. 2007.
- Nguyễn Bá Đức, Đoàn Hữu Nghị. Điều trị đau do ung thư. Hướng dẫn sử dụng thuốc opioid. Bộ Y tế-Tổ chức Y tế Thế giới. NXB Y Học. 1997.
