1. Đại cương
“Hội chứng chảy máu trong là hiện tượng chảy máu vào các khoang lớn tự nhiên của cơ thể như khoang bụng, khoang phế mạc... Tuy nhiên, khi nói đến thuật ngữ này hầu như người ta sẽ hiểu là tình trạng chảy máu trong ổ bụng vì tính chất thường gặp và mức độ nguy hiểm của nó. Do vậy trong phạm vi bài này chỉ trình bày hội chứng chẩy máu ổ bụng.
Chảy máu trong ổ bụng là một cấp cứu ngoại khoa tối cấp, có thể nhanh chóng dẫn tới tử vong cho người bệnh nếu không được chẩn đoán và xử trí kịp thời.
Đây là một cấp cứu ngoại khoa thường gặp, liên quan nhiều tới tai nạn (giao thông, sinh hoạt), nhất là thời gian gần đây tình trạng tai nạn có xu hướng tăng lên, mức độ nặng hơn nên tổn thương ngày càng đa dạng và phức tạp.
Với sự phát triển và ứng dụng các kỹ thuật chẩn đoán hình ảnh nhất là trong những trường hợp khó, việc xác định tổn thương và nguyên nhân chảy máu đã có nhiều tiến bộ. Chẩn đoán sớm kết hợp với hồi sức cấp cứu kịp thời đã góp phần giảm đáng kể tỷ lệ tử vong trong những trường hợp chảy máu trong ố bụng.
2. Giải phẫu bệnh học
2.1. Cơ sở giải phẫu
Ổ bụng gồm phần trên gọi là ổ bụng chính thức và phần dưới là chậu hông bé. Các thành của ổ bụng cũng như phẩn lớn các tạng trong ổ bụng được bao phủ bởi một lớp màng liên tục gọi là màng bụng hay phúc mạc. Bụng còn một vùng sau phúc mạc, nơi có một số tạng và mạch máu lớn nên dễ có tụ máu sau các chấn thương trực tiếp vào vùng này và biểu hiện cũng giống hội chứng chảy máu trong. Giới hạn của ổ bụng gồm:
- Phía sau: cột sống lưng, thắt lưng, các xương sườn dưới. Khối cơ thắt lưng ngăn cản những chấn thương từ phía sau nên chỉ những chấn thương mạnh trực tiếp vùng này sẽ gây tổn thương thận, gan hay mạch máu.
- Phía trên: là vòm hoành hai bên ngăn cách khoang bụng với khoang ngực. Chấn thương hay vết thương có thể vỡ cơ hoành gây chảy máu trong ổ bụng và trong khoang ngực.
- Phía dưới: là vùng tiểu khung. Do cấu trúc vững chắc nên thường những chấn thương nặng dạng đè ép, đụng dập mạnh mới gây tổn thương xương chậu và các tạng. Vùng này có các túi cùng chứa máu hay dịch trong ố bụng, nhất là những trường hợp chảy máu trong các cấp cứu sản phụ khoa.
- Phía trước và hai bên: là thành bụng gồm các cơ thẳng bụng, cơ tháp và các cơ rộng bụng (cơ chéo ngoài, cơ chéo trong và cơ ngang). Dưới sức đè ép từ trước ra sau mà nền là khối cơ xương vững chắc phía sau lưng nên các chấn thương rất dễ gây tổn thương các tạng trong ổ bụng.
2.2. Tổn thương giải phẫu bệnh lý
2.2.1. Loại tổn thương
- Do chấn thương và vết thương:
- Thành bụng: nhẹ là phù nề, đụng dập; nặng là đứt cơ với di chứng về sau là thoát vị thành bụng sau chấn thương. Chỉ khi có tụ máu lớn mới cần can thiệp phẫu thuật.
- Tổn thương tạng: Mức độ tổn thương có thể từ nhẹ đến nặng là các vết rạn, nứt, đường vỡ hay vết rách gọn và có thể bị dập nát nhiều mảnh, có khi đứt rời cuống mạch. Sau khi bị chấn thương, có hai hình thái lâm sàng do tổn thương tạng (tạng đặc): chảy máu tức thì vào ổ bụng, có thể ào ạt dữ dội hay từ từ tùy theo mức độ vỡ, nhưng nếu dập vỡ nhu mô nhưng bao của tạng không rách sẽ gây tụ máu dưới bao, sau một thời gian khối máu tụ to lên có thể vỡ vào ổ bụng gây chảy máu thứ phát. Những trường hợp chấn thương gây tụ máu sau phúc mạc cũng có thể to dần, thấm qua phúc mạc hoặc có rách phúc mạc gây chảy máu trong ổ bụng. Đồng thời với tổn thương nhu mô tạng đặc có thể kèm theo tổn thương cuống mạch hoặc đường bài xuất của tạng đó (đường mật, ống tụy, đài bể thận).
- Bệnh lý: Các tạng như gan, lách.... có thể có những tổn thương bệnh lý phát triển to dần hoặc một số bệnh lý sản phụ khoa bị vỡ tự nhiên hoặc sau những sang chấn rất nhẹ gây nên chảy máu trong ổ bụng hoặc cũng có khi khu trú dưới bao nếu chảy máu ít và từ từ.
2.2.2. Máu trong ổ bụng
- Máu chảy tràn ngập ổ bụng sẽ nhanh chóng tạo thành các cục máu đông, phần còn lại là nước máu có rất ít sợi huyết do đó khi chọc dò hút ra là máu không đông.
- Khối lượng máu trong ổ bụng khi ít khi nhiều, có thể tới hàng lít hay vài ba lít. Tổn thương càng lớn chảy máu càng nhiều, nhất là những trường hợp có nhiều tạng cùng bị vỡ.
- Sự hiện diện của máu trong bụng sẽ gây kích thích đám rối tạng làm cho dạ dày và ruột dãn, trướng, giảm nhu động. Máu sẽ bao bọc những tạng bị tổn thương, lan vào kẽ các quai ruột, đi theo rãnh thành đại tràng hai bên, đông lại ở các vị trí thấp như khoang Morisson, túi cùng Douglas và hai hố chậu.
3. Nguyên nhân
3.1. Chấn thương và vết thương bụng
- Chấn thương bụng kín là những chấn thương tác động trực tiếp vào thành bụng (thí dụ như bị đấm, đá hay va vào một vật cứng) hoặc là những chấn thương gián tiếp tạo thành sức dồn ép (như sập nhà, sập hẩm, xe đè). Tùy theo mức độ mạnh nhẹ và cơ chế chấn thương mà tổn thương có thể phức tạp khác nhau. Các tạng thường bị tổn thương là:
- Gan: có thể bị đụng dập, rách, vỡ hoặc tụ máu dưới bao, tụ máu trong nhu mô (hình 1).
- Lách: rất dễ vỡ do chấn thương trực tiếp nhưng cũng có khi bị tụ máu dưới bao thậm chí có trường hợp đứt rời cuống lách do những sang chấn mạnh.
- Thận: chấn thương trực tiếp ở phía sau. Thường gây tụ máu sau phúc mạc và nếu tụ máu lớn có thể vỡ vào ổ bụng hoặc cũng có khi đụng dập gây tụ máu dưới bao hay đụng dập nhu mô kèm rách đài bể thận gây đái máu.
- Tụy: nằm ở phía sau sát cột sống khi bị sang chấn đè ép có thể bị đụng dập gây chảy máu.
- Mạch máu: các mạch máu mạc treo ruột hoặc các mạch máu lớn bị đứt, bị rách gây chảy máu ào ạt vào ổ bụng.

- Vết thương thấu bụng là những trường hợp tổn thương có thủng phúc mạc làm cho ổ phúc mạc thông với môi trường ngoài. Vết thương bụng có thể do bị các vật sắc nhọn đâm hoặc tổn thương do hỏa khí. Tạng bị tổn thương thường ở vị trí của vết thương và trên đường xuyên của tác nhân gây ra vết thương. Có khi vết thương thành bụng cũng gây chảy máu vào trong ổ bụng và có thể một hay nhiều tạng cùng bị tổn thương.
3.2. Bệnh lý
3.2.1. Các bệnh sản phụ khoa
- Vỡ chửa ngoài dạ con: khối thai không nằm trong buống tử cung mà nằm ở vòi trứng hoặc trong ổ bụng, phát triển to và vỡ gây chảy máu.
- Vỡ nang De Graff: các nang trứng vỡ và máu từ bề mặt của buồng trứng chảy vào trong ổ bụng.
3.2.2. Vỡ các tạng bệnh lý
- Gan:
- Ung thư gan vỡ: khối u phát triển to, hoại tử tổ chức và vỡ gây tình trạng chẩy máu ào ạt.
- U máu gan: ít gặp hơn.
- Tụ máu tự nhiên dưới bao gan vỡ gây chảy máu thứ phát.
- Dị dạng mạch máu.
- Lách:
- Lách to trong một số bệnh như sốt rét, bệnh máu có thể vỡ tự nhiên.
- Dị dạng mạch máu lách.
- Tụ máu tự nhiên dưới bao lách vỡ gây chảy máu thứ phát
- Tụy: viêm tụy cấp chảy máu.
- Mạch máu:
- Phồng động mạch chủ bụng vỡ.
- Nhổi máu mạc treo ruột.
- U máu mạc treo, u mạch thân tạng vỡ.
4. Triệu chứng
4.1. Lâm sàng
Bệnh cảnh lâm sàng tùy theo nguyên nhân cụ thể, tùy theo mức độ chảy máu ào ạt hay từ từ và tùy theo lượng máu trong ổ bụng mà biểu hiện khác nhau. Bệnh cảnh điển hình thể hiện như sau:
4.1.1. Сơ năng
- Đau bụng: đột ngột, dữ dội, thường đau liên tục, khắp bụng hoặc khởi đầu đau ở vùng chấn thương (từ vùng tạng bị tổn thương) và nhanh chóng lan ra toàn bụng. Đau lan lên vai trái trong vỡ lách (dấu hiệu Kehr). Đau tăng lên khi thở mạnh, thay đổi tư thế hoặc khi sờ nắn bụng. Nôn do kích thích phúc mạc, là triệu chứng không đặc hiệu.
- Bí trung đại tiện là triệu chứng đặc hiệu nhưng có thể xuất hiện muộn và vì vậy trong những trường hợp khẩn cấp thì thường không thấy dấu hiệu này.
- Khó thở có thể thấy do đau, do bụng trướng, do mất máu.
4.1.2. Toàn thân
Ngay khi khởi phát bệnh nhân bị đau bụng kèm cảm giác hoa mắt, chóng mặt hoặc ngất. Thường ở trường hợp điển hình sẽ có tình trạng sốc với mức độ khác nhau tuỳ theo lượng máu chảy vào ổ bụng biểu hiện là mạch nhanh, huyết áp hạ, da xanh, niêm mạc nhợt, bệnh nhân hốt hoảng, lo âu, vã mỗ hôi, chân tay lạnh.
Tuy nhiên, những trường hợp chảy máu mức độ ít và từ từ thì ban đầu tình trạng huyết động chưa thay đổi, dần dần máu chảy nhiều trong ổ bụng thì mới có ảnh hưởng tới toàn trạng.
4.1.3. Thực thể
- Bụng trướng đều và toàn bộ, từ từ tặng dần, mức độ nhiều ít tùy thuộc lượng máu trong ổ bụng và thời gian tiến triễn.
- Dấu hiệu cảm ứng phúc mạc: Ấn đau khắp bụng, dấu hiệu Blumberg (+).
- Có phản ứng thành bụng, rõ nhất ở vùng tạng bị tổn thương, có khi thấy tình trạng co cứng thành bụng ở vùng này.
- Gõ đục vùng thấp do trong ổ bụng có dịch, gõ vang ở vùng cao do liệt ruột, các quai ruột trướng hơi. Trường hợp máu trong bụng ít ta có thể cho bệnh nhân thay đổi tư thế, nằm nghiêng để xác định dễ hơn.
- Xác định các tổn thương trên thành bụng: các vết thương, vết bầm tím, xây xát, tụ máu hay các sang chấn đụng dập khác.
- Dấu hiệu Cuellen: có quầng tím quanh rốn thường ít thấy.
- Thăm âm đạo - trực tràng: túi cùng Douglas phổng, đau. Rõ nhất là thăm âm đạo trong trường hợp chửa ngoài dạ con thấy túi cùng Douglas phổng, chạm lắc vào cổ tử cung bệnh nhân rất đau (tiếng kêu Douglas), và khi rút tay ra có máu mầu nâu nhạt dính theo tay.
4.1.4. Các dấu hiệu khác
Do giảm khối lượng tuần hoàn nên dẫn đến:
- Huyết áp tĩnh mạch trung ương thấp (bình thường 8 - 10cm nước).
- Nước tiểu ít (bình thường 40 - 60ml/h)
4.2. Cận lâm sàng
4.2.1. Xét nghiệm máu
- Hồng cầu, huyết sắc tố, hematocrit đều giảm, mức độ giảm nhiều hay ít tuỳ lượng máu chẩy trong ổ bụng.
- Nếu có thế thì làm thêm các xét nghiệm: bilan về đông máu, về chức năng gan, amylase máu và nước tiểu, hồng cầu trong nước tiểu...
4.2.2. Thăm dò hình ảnh
- Chụp Xquang bụng không chuẩn bị: ngày nay ít được áp dụng bởi giá trị chẩn đoán không cao nhưng lại có nhiều nguy hiểm cho bệnh nhân nên chỉ dành cho những trường hợp khó mà huyết động ổn định. Khi vận chuyển bệnh nhân đi chụp cần nhẹ nhàng, chú ý tránh cho ngồi đứng dậy đột ngột vì có thể gây tụt huyết áp, trụy mạch. Kết quả trên phim cũng chỉ cho thấy hình ảnh có dịch trong ổ bụng: các quai ruột giãn, thành ruột dầy, ổ bụng mờ phần thấp. Đặc biệt trong vỡ lách có thể thấy các dấu hiệu: dạ dày dãn hơi và bị đấy sang phải; khoảng cách giữa cơ hoành và phình vị lớn dầy lên; đại tràng ngang bị đẩy xuống thấp; bóng mờ của lách to ra.
- Chụp Xquang ngực trong những trường hợp kèm theo tổn thương vùng ngực hoặc đa chấn thương.
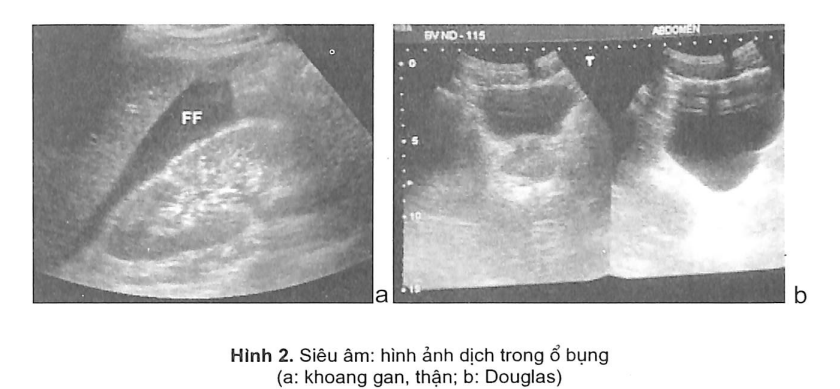
- Siêu âm: là một thăm dò không nguy hiểm cho bệnh nhân, dễ thực hiện, dễ phổ cập và giá trị chẩn đoán cao nên ngày nay được sử dụng nhiều ở mọi cơ sở cấp cứu, thậm chí còn có thể tiến hành ngay khi bệnh nhân đang được hồi sức. Siêu âm cho ta thấy khá dễ dàng dấu hiệu có dịch trong bụng: máu đọng ở khoang Morisson, túi cùng Douglas, rãnh thành địa tràng hai bên (hình 2). Không những thế siêu âm có thể thấy hình tổn thương tạng, thấy đường vỡ, thấy khối máu tụ. Đồng thời siêu âm còn kiểm tra được vùng sau phúc mạc, khoang màng phổi, màng tim.
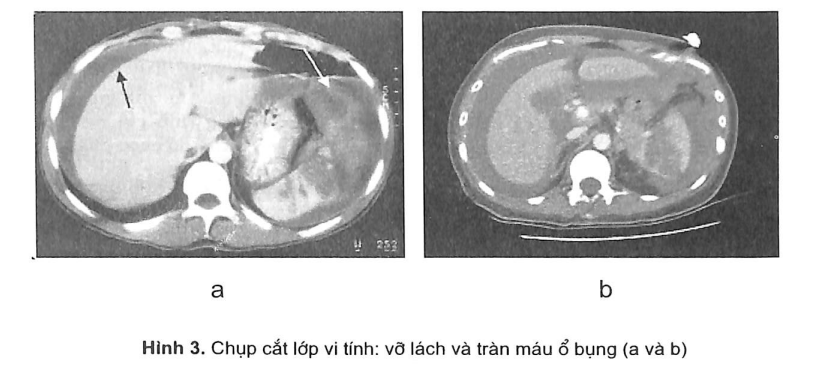
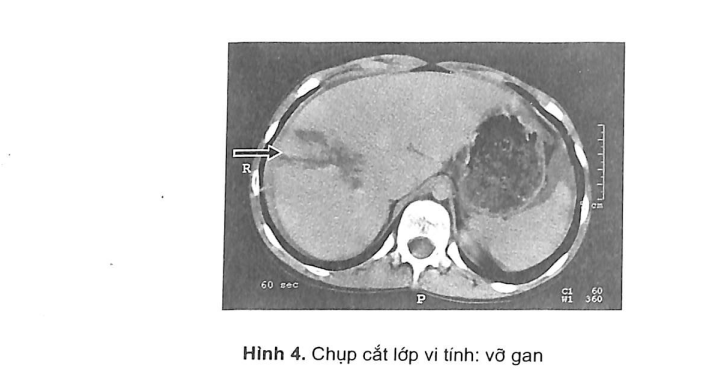
- Chụp cắt lớp vi tính: Thường trong những trường hợp khó chẩn đoán và tình trạng bệnh nhân cho phép thì có thể tiến hành chụp cắt lớp có hay không kèm tiêm thuốc cản quang (hình 3 và 4). Ưu điểm chính là có thể đánh giá và nhận xét dễ dàng máu trong ổ bụng, tổn thương không những của các tạng trong ổ bụng mà cả các tạng khác ở ngực, sọ não, xương.
- Chụp động mạch: Chỉ định hạn chế tùy theo từng trường hợp và nguyên nhân gây chảy máu trong. Phương pháp này cho phép xác định những tổn thương mạch máu mà các thăm dò khác không xác định được. Thường có thể chụp chọn lọc động mạch thân tạng hoặc động mạch mạc treo tràng trên.
4.2.3. Thăm dò khác
- Chọc dò, chọc rửa ổ bụng:
- Chọc dò ổ bụng tức là với kim và bơm tiêm chọc qua thành bụng thường ở vùng hố chậu hai bên (vùng gõ đục) hay dưới rốn hoặc dưới sườn hai bên, nếu hút ra máu đen không đông chứng tỏ có chảy máu trong ổ bụng. Tuy nhiên thủ thuật này có nhược điểm là có âm tính giả và dương tính giả. Âm tính giả nghĩa là trong bụng có máu nhưng chọc dò hút không ra. Dương tính giả nghĩa là không có máu trong ổ bụng nhưng chọc hút lại ra máu có thể do chọc phải một mạch máu nhưng máu này sẽ đông lại sau ít phút.
- Chọc rửa ổ bụng tức là qua một lỗ chích nhỏ trên thành bụng đường trắng giữa dưới rốn với gây tê tại chỗ ta luồn một pô-ly-ten vào ổ bụng hướng về túi cùng Douglas và nhỏ giọt khoảng 500ml huyết thanh mặn đẳng trương rồi để cho dịch chẩy ra. Nhận định kết quả: nếu dịch đỏ nghĩa là có chảy máu (nghiệm pháp dương tính), nếu dịch trong là nghiệm pháp âm tính, trường hợp nghi ngờ thì cho đếm hồng cầu trong dịch rửa và kết quả là dương tính khi có trên 100.000 hồng cầu/ml. Chọc rửa có độ nhậy và độ tin cậy cao, cho tỷ lệ âm tính giả và dương tính giả thấp hơn rất nhiều so với chọc dò. Nếu kết quả ẩm tính nhưng nghi ngờ có chảy máu thì có thể lưu kim và làm lại động tác rửa sau hai giờ.
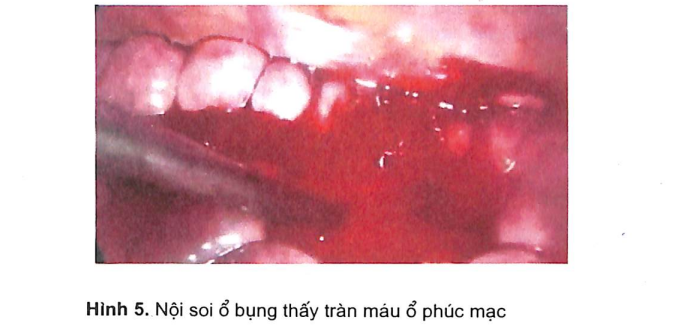
- Nội soi ổ bụng cấp cứu: Trước đây nội soi ổ bụng chỉ đơn thuần là soi chẩn đoán nhưng hiện nay phẫu thuật nội soi phát triển nên việc nội soi ổ bụng để chẩn đoán và có thể xử lý thương tổn được thực hiện thường xuyên hơn (hình 5). Nội soi ổ bụng cho kết quả chính xác, tuy nhiên thường chỉ định cho những trường hợp chẩy máu ít và từ từ còn khi tổn thương gây chảy máu ào ạt thì không áp dụng được.
5. Các hình thái lâm sàng
5.1. Trường hợp điển hình
Các triệu chứng lâm sàng đầy đủ, rõ rệt: tình trạng mất máu cấp tính, biểu hiện sốc mất máu (mạch nhanh, huyết áp tụt), các dấu hiệu trên thành bụng (phản ứng thành bụng, cảm ứng phúc mạc).
5.2. Trường hợp không điển hình
Các biểu hiện lâm sàng không đầy đủ: đau bụng vừa phải, dấu hiệu cảm ứng phúc mạc, phản ứng thành bụng không rõ, huyết động không thay đổi nhiều (huyết áp không thấp dưới 100mmHg, mạch dưới 90 lần/phút).
Đứng trước trường hợp này, những việc cần làm là tiến hành các thăm khám cận lâm sàng bố sung: chụp Xquang, siêu âm và chụp cắt lớp vi tính để xác định thương tốn. Nếu chẩn đoán vẫn gặp khó khăn thì có thể tiến hành chọc rửa ổ bụng.
Trong trường hợp chưa thể có chẩn đoán chính xác, nên để bệnh nhân nằm yên tĩnh và theo dõi liên tục 24 - 48 giờ tại bệnh viện với các chỉ số sau:
- Mạch, huyết áp 1 - 2 giờ/1 lần.
- Nhiệt độ 2 giờ/1 lần.
- Xét nghiệm máu 2 giờ/1 lần (hổng cầu, huyết sắc tố, hematocrit).
- Thăm khám bụng, theo dõi diễn biến của các dấu hiệu thực thể.
5.3. Chảy máu thứ phát (chảy máu thì 2)
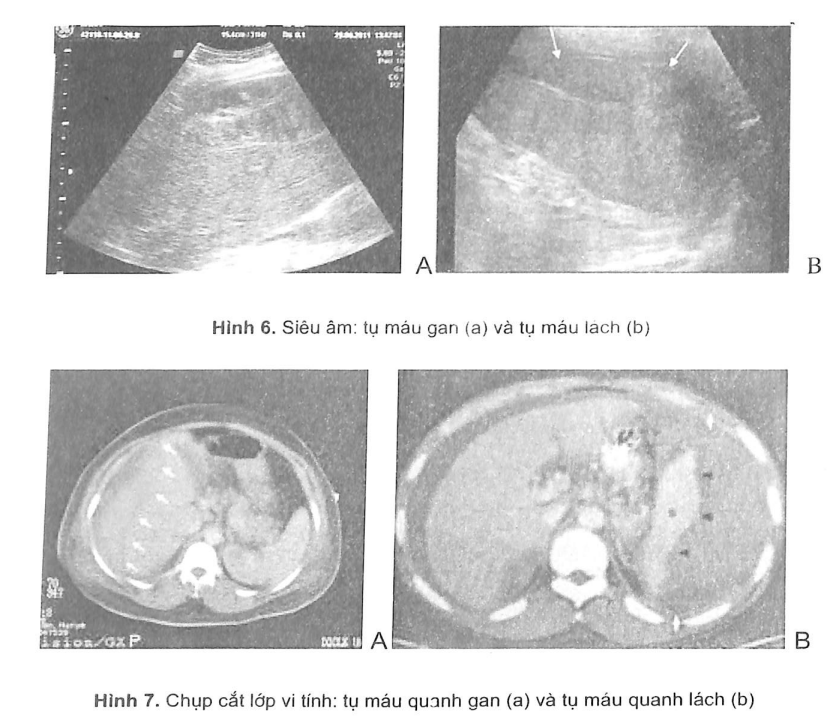
Tất cả các triệu chứng qua đi rất nhanh sau khi xảy ra dấu hiệu đẩu tiên và bệnh nhân diễn biến ổn định. Sau đó trong quá trình theo dõi thấy đột ngột xuất hiện các dấu hiệu điển hình của chảy máu trong ổ bụng. Khoảng thời gian tiềm tàng có thể ngắn (vài giờ) có thể dài (vài ba ngày hay hàng tuẩn) hay thậm chí có thể hàng tháng sau (hiếm gặp). Thường hay gặp thể này trong vỡ gan, vỡ lách dưới bao, vỡ chửa ngoài dạ con thành bọc sau đó mới vỡ ra ổ bụng.
Đối với những trường hợp này, các thăm dò hình ảnh phát hiện các tụ máu dưới bao, tụ máu trong nhu mô (hình 6 và 7) hoặc các tổn thương nhẹ khác là rất có ý nghĩa nhằm tránh tình trạng chảy máu thứ phát.
5.4. Cháy máu trong ổ bụng ở bệnh nhân đa chấn thương
Điểu khó khăn là những triệu chứng của chảy máu trong ổ bụng bị che lấp bởi tình trạng sốc do chấn thương hoặc bệnh nhân bị hôn mê (do chấn thương sọ não). Chọc rửa ổ bụng trong tình huống này là có giá trị chẩn đoán tốt nhất.
6. Nguyên tắc xử trí
6.1. Những trường hợp phải mổ ngay
Đó là những trường hợp mà tổn thương biểu hiện rõ ngay, thậm chí có khi chỉ vài phút sau khi bệnh nhân vào viện đã xác định được và phải chỉ định mổ ngay tức thì. Những trường hợp này thường phải kết hợp vừa mổ vừa hồi sức.
6.1.1. Hồi sức chống sốc
Phải được tiến hành ngay khi bệnh nhân có biểu hiện sốc bằng truyền dịch và các dung dịch thay thế, bằng hô hấp hỗ trợ, thở oxy. Công việc này có thể tiến hành ngay tại nhà mổ trong những trường hợp chảy máu trong nặng.
6.1.2. Phẫu thuật
Một số vấn đề chung:
- Gây mê có giãn cơ cho thành bụng mềm để có thể dễ dàng thăm dò và xử lý các tổn thương.
- Đường mổ rộng rãi để kiểm tra và giải quyết bất kỳ tổn thương nào một cách thuận lợi và thông thường nên sử dụng đường giữa trên dưới rốn. Thăm dò phải kỹ lưỡng, đầy đủ tất cả các tạng bởi vì có trường hợp tổn thương phối hợp nhiều tạng đồng thời, nếu bỏ sót thương tổn thì trong thời kỳ hậu phẫu rất khó có thể phát hiện được và tỷ lệ tử vong sẽ rất cao.
- Xử lý cụ thể tùy theo tổn thương từng tạng, với mục đích chính là cầm máu. Đối với các tạng bị vỡ do chấn thương gây chảy máu thì cầm máu bằng cách khâu, đốt điện, dùng các chất xốp cầm máu (spongel) hoặc nhét gạc rồi rút sau 48 - 72 giờ. Cũng có thể cắt bó một phần tạng vỡ hay cắt bỏ cả tạng (đối với lách, thận). Trường hợp tạng bệnh lý vỡ gây chảy máu thì cầm máu khó khăn hơn và thường phải áp dụng nhét gạc hoặc cắt bỏ phẩn tạng bệnh lý vỡ.
6.2. Theo dõi
Điều cần chú ý đối với chấn thương bụng là trong lần khám đầu tiên nếu không thấy biểu hiện rõ của tổn thương gì thì cũng không nên khẳng định ngay là không có tổn thương tạng mà phải theo dõi và khám đi khám lại bởi vì nhiều trường hợp sau một thời gian diễn biến các triệu chứng mới lộ rõ dần dẫn.
Tạng đặc bị tổn thương nhẹ chảy máu từ từ thì có khi sau mấy giờ mới có thể xác định được.
Những trường hợp đụng dập nhu mô gây chảy máu nhưng bao của tạng không bị rách sẽ dẫn tới tụ máu dưới bao cần phải theo dõi nhiều ngày để phát hiện nguy cơ chảy máu thì 2 do vỡ máu tụ.
7. Kết luận
Hội chứng chảy máu trong ổ bụng là một cấp cứu tối khẩn cấp của ngoại khoa đòi hỏi phải xử lý khẩn trương, hợp lý và bình tĩnh. Đứng trước một trường hợp chảy máu trong ổ bụng, cần nắm vững quy trình cấp cứu, theo dõi và hồi sức đồng thời phải xác định nhanh để có chỉ định phẫu thuật kịp thời.
TÀI LIỆU THAM KHẢO
- Ngoại khoa cơ sở : 70 - 73, 1999, Nhà xuất bản Y học
- Triệu chứng học ngoại khoa : 136 - 149, 2000, Nhà xuất bản Y học
- Chirurgie durgence, 1985, 2° édition, Masson et Cie.
- Sémiologie chirurgicale, 1983, 5° édition, Masson et Cie.
- Courtney M Townsend et all. (2001). Sabiston Textbook of Surgery. 16th edition, WB Saunders Compagny Limited,, Philadelphia, USA.
